Definisi
Limfoma
Non Hodgkin dan Hodgkin termasuk dalam penyakit kategori Limfoma Maligna. Limfoma
malignant merupakan terminologi yang digunakan untuk tumor-tumor pada
sistem limfoid, khususnya untuk limfosit dan sel-sel prekursor, baik sel-B, sel-T
atau sel Null. Biasanya melibatkan kelenjar limfe tapi dapat juga
mengenai jaringan limfoid ekstranodal seperti tonsil, traktus gastrointestinal
dan limpa.
Sel
ganas pada limfoma hodgkin berasal dari sel retikulum dengan gambaran
histologis yang dianggap khas adalah adanya sel Reed-Stemberg atau variasinya
yang disebut sel hodgkin. Limfosit yang merupakan bagian integral
poliferasi sel pada penyakit ini diduga merupakan manifestasi reaksi kekebalan
seluler terhadap sel-sel ganas tadi.
Sedangkan
Limfoma non hodgkin (LNH) pada dasarnya adalah keganasan sel limfosit yang berada pada
salah satu tingkat deferensiasinya dan berproliferasi secara banyak.
Limfoma
non Hodgkin merupakan penyakit yang heterogen, tergantung dari gambaran klinik,
imunofenotiping dan respons terhadap
terapi. Gambaran penyakit yang progresif lebih sering didapatkan pada anak
dibanding dewasa. Demikian pula gambaran histopatologik difus sering didapatkan
pada anak (90%) daripada gambaran noduler atau fotikuler pada dewasa.1
Lebih dari 45.000 pasien didiagnosis sebagai limfoma non Hodgkin (LNH) setiap
tahun di Amerika Serikat. Limfoma non Hodgkin, khususnya limfoma susunan saraf
pusat biasa ditemukan pada pasien dengan keadaan defisiensi imun dan yang
mendapat obat-obat imunosupresif, seperti pada pasien dengan transplantasi
ginjal dan jantung.1, 3, 6 Beberapa
dari limfoma ini berkembang sangat lambat (dalam beberapa tahun), sedangkan
yang lainnya menyebar dengan cepat (dalam beberapa bulan). Penyakit ini
lebih sering terjadi dibandingkan dengan penyakit
Hodgkin.
Untuk
lebih baik dalam memahami limfoma ada baiknya kita mengulas kembali mengenai
sistem limfatik dan elemen yang berkontribusi terhadapnya.
Sistem Limfatik
Sistem
limfatik adalah bagian dari sistem imun. Sistem limfatik terdiri dari:3, 4
1.
Pembuluh limfe
Sistem limfatik memiliki
jaringan terhadap pembuluh-pembuluh limfe. Pembuluh-pembuluh limfe tersebut
yang kemudian akan bercabang-cabang ke semua jaringan tubuh.
2.
Limfe
Pembuluh-pembuluh limfe
membawa cairan jernih yang disebut limfe. Limfe terdiri dari sel-sel darah
putih, khususnya limfosit seperti sel B dan sel T.
3.
Nodus Limfatikus
Pembuluh-pembuluh limfe
terhubung ke sebuah massa kecil dan bundar dari jaringan yang disebut nodus
limfatikus. Kumpulan dari nodus limfatikus ditemukan di leher, bawah ketiak,
dada, perut, dan lipat paha. Nodus limfatikus dipenuhi sel-sel darah putih.
Nodus limfatikus menangkap dan membuang bakteri atau zat-zat berbahaya lainnya
yang berada di dalam limfe.
4.
Bagian sistem limfe lainnya
Bagian sistem limfe lainnya
terdiri dari tonsil, timus, dan limpa. Sistem limfatik juga ditemukan di bagian
lain dari tubuh yaitu pada lambung, kulit, dan usus halus.
Fisiologi dan peran sistim limfatik
Sistim
limfatik adalah suatu bagian penting dari sistem kekebalan tubuh, membentengi
tubuh terhadap infeksi dan berbagai penyakit, termasuk kanker. Suatu cairan
yang disebut getah bening bersirkulasi melalui pembuluh limfatik, dan membawa
limfosit (sel darah putih) mengelilingi tubuh. Pembuluh limfatik melewati
kelenjar getah bening. Kelenjar getah bening berisi sejumlah besar limfosit dan
bertindak seperti penyaring, menangkap organisme yang menyebabkan infeksi
seperti bakteri dan virus.
Kelenjar
getah bening cenderung bergerombol dalam suatu kelompok seperti pada sekelompok
besar di ketiak, di leher dan lipat paha. Ketika suatu bagian tubuh terinfeksi
atau bengkak, kelenjar getah bening terdekat sering membesar dan nyeri. Hal
berikut ini terjadi, sebagai contoh, jika seseorang dengan sakit leher
mengalami ‘pembengkakan kelenjar’ di leher, cairan limfatik dari tenggorokan
mengalir ke dalam kelenjar getah bening di leher, dimana organisme penyebab
infeksi dapat dihancurkan dan dicegah penyebarannya ke bagian tubuh lainnya.3,4
Peran dari sel T dan sel B
Ada dua
jenis utama sel limfosit:
- Sel T
- Sel B
Seperti
jenis sel darah lainnya, limfosit dibentuk dalam sumsum tulang. Kehidupannya
dimulai dari sel imatur yang disebut sel induk. Pada awal masa kanak-kanak,
sebagian limfosit bermigrasi ke timus, suatu organ di puncak dada, dimana
mereka menjadi matur menjadi sel T. Sisanya tetap tinggal di sumsum tulang dan
menjadi matur disana sebagai sel B. Sel T dan sel B keduanya berperan penting
dalam mengenali dan menghancurkan organisme penyebab infeksi seperti bakteri
dan virus. Dalam keadaan normal, kebanyakan limfosit yang bersirkulasi dalam
tubuh adalah sel T. Mereka berperan untuk mengenali dan menghancurkan sel tubuh
yang abnormal (sebagai contoh sel yang telah diinfeksi oleh virus).3,4
Sel B
mengenali sel dan materi ‘asing’ (sebagai contoh, bakteri yang telah menginvasi
tubuh). Jika sel ini bertemu dengan protein asing (sebagai contoh, di permukaan
bakteri), mereka memproduksi antibodi, yang kemudian ‘melekat’ pada permukaan
sel asing dan menyebabkan perusakannya.3,7
Limfoma
adalah suatu penyakit limfosit. Ia seperti kanker, dimana limfosit yang
terserang berhenti beregulasi secara normal. Dengan kata lain, limfosit dapat
membelah secara abnormal atau terlalu cepat, dan atau tidak mati dengan cara
sebagaimana biasanya. Limfosit abnormal sering terkumpul di kelenjar getah
bening, sebagai akibatnya kelenjar getah bening ini akan membengkak.7
Karena
limfosit bersirkulasi ke seluruh tubuh, limfoma (kumpulan limfosit abnormal)
juga dapat terbentuk di bagian tubuh lainnya selain di kelenjar getah bening.
Limpa dan sumsum tulang adalah tempat pembentukan limfoma di luar kelenjar
getah bening yang sering, tetapi pada beberapa orang limfoma terbentuk di
perut, hati atau yang jarang sekali di otak. Bahkan, suatu limfoma dapat
terbentuk di mana saja. Seringkali lebih dari satu bagian tubuh terserang oleh
penyakit ini.
Epidemiologi
Limfoma maligna ditemukan diseluruh
bagian dunia pada semua suku bangsa dengan frekuensi yang berbeda-beda. Insiden
limfoma maligna diberbagai negara bervariasi antara 2-6 penderita per 100.000
penduduk.
Beberapa LNH mempunyai pola
epidemiologi yang karakteristik. Limfoma burkitt karakteristik terjadi pada
anak-anak di Afrika Tengah walaupun beberapa kasus dalam jumlah yang kecil
dengan klinis yang berbeda-beda pernah dilaporkan di Amerika Serikat.
Limfoma abdominal yang memproduksi
fragmen Heavy chain of immunoglobulin di
daerah laut tengah, sedangkan di daerah lain hampir tidak pernah ditemukan.
Limfoma merupakan penyakit keganasan
yang sering ditemukan pada anak, hampir sepertiga dari keganasan pada anak
setelah leukemia dan keganasan susunan syaraf pusat. Angka kejadian tertinggi
pada umur 7-10 tahun dan jarang dijumpai pada usia di bawah 2 tahun. Laki-laki
lebih sering bila dibandingkan dengan perempuan dengan perbandingan 2,5:1.
Angka kejadiannya setiap tahun diperkirakan meningkat dan di AS 16,4 persejuta
anak di bawah usia 14 tahun. Angka kejadian limfoma malignum di Indonesia
sampai saat ini belum diketahui dengan pasti.1
Klasifikasi
Terdapat beberapa klasifikasi yang
digunakan pada limfoma malignant. Untuk limfoma Hodgkin digunakan
klasifikasi WHO, sedangkan untuk limfoma non Hodgkin terdapat
beberapa klasifikasi yaitu Rappaport, Lukes and Colins, Kiel,
International Formulation dan WHO.
Klasifikasi WHO membagi
limfoma non Hodgkin atas tipe sel-B dan sel-T. Di Amerika Serikat yang
terbanyak adalah Limfoma sel-B, sekitar 10% limfoma sel-T dan sedikit tipe
sel-Null.
IWF
|
Rappaport
|
Lukes
& collins
|
*Low
Grade Lymphoma
-
small lymphocyte
-
Folliculer, small cleaved cell
-
Folliculer, mixed small cleaved
- Folliculer, mixed small cleaved and large
cell
|
DLWD
NLPD
NML
|
SL
SC-FCC
SC-FCC;
Lg C-Fcc
|
*Intermediate
Grade Lymphoma
-Folliculer,
large cell
-Diffuse,
small cleaved cell
-Diffuse,
mixed (small and large cell)
-Difuse,
large cell
|
NH
DLPD
DM
DH
|
Lg C;
Lg NC-FCC
SC-FCC-D
SC-D;
Lg C-D
LgC-Fcc-D;
LgNC-Fcc-D
|
*High
Grade
-Immunoblastik
(large cell)
-Lymphoblastic
-Small
non cleaved cell
|
Lymphoblastic
Burkit
|
Lb1
sarcoma
Convulated
T cell
SNC-FCC
|
Keterangan
DLWD =Diffuse Lymphocyte Well
Differentiated
NLPD = Noduler Lymphocytic poorly
Differentiated
DLPD = Diffuse Lymphocytic poorly
Differentiated
DML = Diffuse Mixed Lymphoma
DHL = Diffuse Hitiocytic Lymphoma
DUL = diffuse Undifferentiated
lymphoma
NML = Noduler mixed lymphoma
NH = Noduler Histiocytic
NC = Non cleaved
FCC = Folliculer centre cell
Lbl = Lymphoblastic
C = Cleaved
S = Small
Lg = Large
D = Diffuse
Gambaran Histologik
Anggapan pertama adalah bahwa
status diferensiasi limfosit dapat dilihat dari ukuran dan konfigurasi intinya,
sel-sel limfoid yang kecil dan bulat dianggap sebagai sel-sel yang
berdiferensiasi baik, dan sel-sel limfoid kecil yang tidak beraturan bentuknya
dianggap sebagai limfosit yang berdiferensiasi buruk. Anggapan kedua
adalah sel-sel limfoid besar dengan
inti vesikular dan mempunyai
banyak sitoplasma yang biasanya berwarna pucat dianggap berasal dari
golongan monosit makrofag (histiosit). 1,3,6
Klasifikasi histopatologik sangat
komplek dan tumpang tindih dengan klasifikasi yang lain misalnya klasifikasi
imunologik, sitogenetik maupun molekuler sehingga masih membingungkan.
Limfoma non Hodgkin pada anak
seringkali mempunyai gambaran yang difus dan dimasukkan dalam 3 kategori
gambaran histologik sebagai berikut:
1.
Limfoblastik Burkitt’s (K) atau small non cleaved (WF)
2.
Limfoblastik (WF) non Burkitt’s (K)
3.
Imunoblastik dan sentroblastik (K) atau “large cell” (WF)
Dua kelompok yang pertama paling
banyak ditemukan yaitu mencapai 70-90% dari kasus yang terdiagnosis.
Imunofenotiping1
Dengan pemeriksaan ini akan lebih
jauh dapat mengetahui tentang Limfoma Non Hodgkin, khususnya dengan
ditemukannya antibodi monoklonal yang dapat diidentifikasi adanya antigen
permukaan baik pada sel B maupun sel T juga pada tingkat pematangan sel.
Antibodi tersebut digolongkan dalam cluster
differentiation (CD).
Dengan pemeriksaan tersebut di atas
limfoma non Hodgkin pada anak dapat dikelompokkan ke dalam 3 kelompok:
1)
Proliferasi sel B yang ditandai dengan adanya imunoglobulin
monoklonal di permukaan sel.
2)
Proliferasi sel T
3)
Proliferasi non T-non B
Pembagian ini nampaknya hampir sama
pada LLA.
Sitogenetik dan Biologi Molekuler1
Pemeriksaan sitogenetik dan biologi
molekuler saat ini sangat berarti dalam membantu kita mengetahui proses limfoma
non Hodgkin lebih mendalam tetapi belum dapat dipergunakan untuk tindakan
terapi. Pada limfoma Burkitt’s sel tumor ditandai oleh adanya translokasi pada
lengan panjang kromosom 8, regio q 23-q 24 t (8;14) (q24;q32), beberapa versi
lainnya t(2;8) (p12;p24) dan t(8;2) (q24;q11).
Etiologi
Limfoma merupakan golongan gangguan
limfoproliferatif. Penyebabnya tidak diketahui, tetapi sering dikaitkan dengan
virus, khususnya virus Epstein Barr yang ditemukan pada limfoma Burkitt.
Terdapat kaitan jelas antara limfoma Hodgkin dan infeksi virus Epstein Barr.
Pada kelompok terinfeksi HIV, insiden limfoma Hodgkin agak meningkat dibanding
masyarakat umum, selain itu manifestasi
klinis limfoma Hodgkin yang terkait HIV sangat kompleks, sering kali terjadi
pada stadium lanjut penyakit, mengenai regio yang jarang ditemukan, seperti
sumsum tulang, kulit, meningen, dll.5,6
Infeksi virus dan regulasi abnormal
imunitas berkaitan dengan timbulnya limfoma non Hodgkin, bahkan kedua mekanisme
tersebut saling berinteraksi. Virus RNA, HTLV-1 berkaitan dengan leukemia sel T
dewasa, virus imunodefisiensi humanus (HIV) yang menyebabkan AIDS, defek
imunitas yang diakibatkan berkaitan dengan timbulnya keganasan limfoma sel B
yang tinggi, virus hepatitis C (HCV) berkaitan dengan timbulnya limfoma sel B
indolen. Gen dari virus DNA, virus Epstein Barr (EBV) telah ditemukan terdapat
di dalam genom sel limfoma Burkitt Afrika. Infeksi kronis Helicobacter pylori
berkaitan jelas dengan timbulnya limfoma lambung, terapi eliminasi H. Pylori dapat
menghasilkan remisi pada 1/3 lebih kasus limfoma lambung. Defek imunitas dan
menurunnya regulasi imunitas berkaitan dengan timbulnya limfoma non Hodgkin,
termasuk AIDS, reseptor cangkok organ, sindrom defek imunitas kronis, penyakit
autoimun.5,6
Faktor resiko limfoma non Hodgkin
Terdapat
beberapa faktor resiko yang diketahui berpengaruh pada LNH, walaupun
demikian, faktor-faktor resiko ini tidak diperhitungkan melebihi bagian
kecil dari jumlah seluruh kasus limfoma non Hodgkin. Pada kebanyakan pasien
dengan limfoma non Hodgkin, tidak ada penyebab penyakit yang dapat ditemukan.
Lebih jauh lagi, banyak orang yang terpapar pada salah satu faktor resiko yang
diketahui tidak menderita limfoma non Hodgkin.3 Beberapa faktor resiko tersebut
seperti infeksi, imunosupresi,dan faktor lingkungan.
Beberapa
infeksi virus telah memperlihatkan adanya hubungan dengan peningkatan limfoma
non Hodgkin. Hal ini mungkin berhubungan dengan
kemampuan virus dalam menginduksi stimulasi antigen kronik dan disregulasi
sitokin yang menyebabkan stimulasi, proliferasi, dan limfomagenesis yang tidak
terkontrol dari sel B dan sel T.3Beberapa virus tersebut antara lain:
- Human immunodeficiency virus (HIV/AIDS)
- Human T cell leukemia-lymphoma virus-1 (HTLV-1)
- Epstein-Barr virus (EBV)
Gambar 3.5.1.1 Ilustrasi Virus3
Orang dengan
HIV positif lebih mungkin mengidap limfoma non Hodgkin dari pada orang lainnya.
Munculnya limfoma non Hodgkin pada orang dengan HIV positif mengindikasikan bahwa
full-blown AIDS telah terjadi. 3
Meningkatnya
risiko kemungkinan terjadi karena penekanan sistim kekebalan yang disebabkan
oleh infeksi HIV. AIDS-yang berhubungan dengan limfoma non Hodgkin memberikan
gambaran tidak seperti umumnya atau timbul disisi yang tidak umum dibandingkan
dengan jenis limfoma non Hodgkin. 3
Virus
Epstein-Barr adalah virus yang umum, menyerang kebanyakan
orang pada suatu waktu tertentu dalam masa hidupnya, dan mengakibatkan infeksi
singkat atau demam glandular. Akan tetapi, dalam sejumlah kecil kasus ekstrim,
ia dikaitkan dengan Limfoma Burkitt dan bentuk limfoma non Hodgkin yang
berhubungan dengan imunosupresi. 2,3
Human T-cell
leukaemia-lymphoma
virus-1 (HTLV-1), aslinya berasal dari Jepang dan Karibia, juga suatu penyebab
yang sangat jarang dari limfoma non Hodgkin, terdapat suatu jarak antara
infeksi virus dan timbulnya penyakit. 2,3
Infeksi
bakterial lebih jarang dikaitkan dengan limfoma non Hodgkin dibandingkan dengan
infeksi virus. Akan tetapi, infeksi dengan Helicobacter pylori, yang dapat
menyebabkan tukak lambung dan menyerang lambung, dihubungkan dengan bentuk
limfoma yang jarang yang dikenal sebagai limfoma MALT, yang biasanya timbul di
lambung. Antibiotik untuk mengeradikasi infeksi bakteri sering menyembuhkan
kondisi ini, jika diberikan cukup dini. 2,3
Gambar Ilustrasi Bakteri3
 |
| (Infeksi bakterial lebih jarang dikaitkan dengan limfoma non Hodgkin dibandingkan dengan infeksi virus)5 |
Orang dengan
imunosupresi, dimana sistim pertahanannya menurun, menghadapi peningkatan
risiko terserang limfoma non Hodgkin. Hal ini mungkin karena kontrol
multiplikasi sel B tergantung pada fungsi normal sel T. Jika fungsi sel T
menjadi abnormal, seperti pada kasus orang dengan imunosupresi, sel B dapat
berlipat ganda melalui suatu cara yang tidak terkontrol, meningkatkan peluang
untuk terserang penyakit ini. 2,3
Salah satu
sebab utama imunosupresi adalah obat yang diberikan untuk mencegah penolakan
dari organ yang ditransplantasikan atau transplantasi sumsum tulang. Pasien
yang mendapatkan transplantasi organ mempunyai peningkatan risiko menderita
limfoma non Hodgkin. 2,3
Patogenesis
Pada
sebuah penelitian Lukes mengeluarkan isi kelenjar getah bening regional
beberapa hari setelah vaksinasi cacar. Temyata folikel-folikel dalam kelenjar
getah bening regional akan membesar. Di samping itu jumlah sel besar
("blast - like" cells) dalam centrum germinativum akan amat meningkat
hingga sebagian dari folikel-folikel ini penuh berisi sel-sel limfoblast yang
besar tadi. Juga dalam daerah paracortex akan ditemukan. kenaikan jumlah
sel-sel yang bentuknya menyerupai limfoblast tadi. Berdasarkan data di atas
Lukes membuat suatu teori mengenai urutan transformasi limfosit bila ada
rangsangan antigen . Bila ada rangsangan antigen makal limfosit-limfosit B
dalam kelenjar getah bening akan bertransformasi menjadi sel yang intinya
melekuk ( "cleaved cells"). Sel "cleaved" yang kecil ini
kemudian akan membesar dan memiliki sejumlah sitoplasma yang berwarna biru.
Lukes menamakannya "large cleaved cells " dan menganggap kejadian ini
sebagai stadium ke-2 dari proses transformasi limfosit B. Pada stadium ke-3 lekukan pada inti sel tadi
akan meng hilang, inti sel berubah menjadi bulat dan tampak adanya anak inti.
Sel yang dinamakannya "small non cleaved cells' ini mempunyai sitoplasma
lebih besar dari sel pada stadium 2 "Small non-cleaved cells" ini
akan membesar lagi hingg; diameternya mencapai 4-5 kali semula. Sel yang
dinamakan "large non-cleaved cells " ini mempunyai inti yang jelas
dan sitoplasma yang besar serta berwarna biru tua. Stadium 1 sampai dengan 4
ini terjadi dalam centrun germinativum sel folikel. Sel-sel pada stadium 1 s/d
3 tak banyak mengalami mitosi sedangkan sel-sel "large non-cleaved "
aktif bermitosis. Sel "large non-cleaved" ini kemudian akan keluar
dai folikel dan masuk ke dalam daerah paracortex. Di sini sel tersebut akan
bertransformasi menjadi sel yang mempunyai sitoplasma besar, biru tua dan
beranak inti besar biasanya hanya sebuah. Sel yang tersebut terakhir ini
dinamakan imunoblast. Imunoblast kemudian akan berubah menjadi
"plasmablast" yang selanjutnya berubah menjadi sel plasma. Sel
plasmalah yang kemudian membuat imunoglobulin (antibodi).
Apabila
ada antigen masuk ke dalam tubuh kita maka limfosit T juga akan bertransformasi
menjadi imunoblast. Secara morfologik amat sukar untuk membedakan imunoblast T
dan imunoblast B. Perbedaan antara proses transformasi pada limfosit T dan B
adalah bahwa, pada limfosit T proses ini tidak melampaui ke-4 stadium diatas,
serta imunoblast T tidak bertransformasi lebih lanjut menjadi sel plasma.
Sedangkan pada limfosit B, rangsangan antigen menyebabkan transformasi sel yang
akhirnya menghasilkan sel-sel plasma. Sel plasma inilah yang membentuk antibodi
("reaksi immunitas humoral").
Penerapan
pemeriksaan imunologik pada kelenjar-kelenjar getah bening menunjukkan bahwa
sel besar yang terdapat pada centrum germinativum adalah limfosit B
semata-mata. Di samping itu limfosit-limfosit B dari centrum germinativum
mempunyai kekhususan yakni memiliki reseptor yang kuat terhadap komplemen, di
samping memiliki imunoglobulin pada permukaan sel (surface immunoglobulin). Sel
plasma yang merupakan produk akhir dari limfosit B tidak lagi memiliki
imunoglobulin pada permukaan selnya. Sel-sel ini juga tidak memiliki reseptor
terhadap komplemen, namun sebaliknya ia memiliki imunoglobulin intraseluler
(intracytoplasmic immunoglobulin). Di antara kedua stadium ini terdapat stadium
pro-sel plasma yang hanya memiliki imunoglobulin pada permukaan sel tanpa
memiliki reseptor pada komplemen. Di antarastadium pro-sel plasma dan limfosit
(B) dari centrum germinativum ada lagi suatu stadium dengan sifat imunologik
tertentu pula. Sebelum limfosit B menjadi limfosit centrum germinativum, ia
harus melalui beberapa stadium, antara lain stadium pro-limfosit B (pre-B
limphocyte) dan sebagainya. Semua stadium ini telah diketahui sifat-sifat
imunologiknya.
Para
ahli hematologi di pusat-pusat penelitian ' yang besar, kemudian melakukan
pemeriksaan sitologik (cleaved cells, dsb) dan imunologik (ada tidaknya
imunoglobulin pada permukaan selnya, dsb) dari sel kanker kelenjar getah
bening. Salah seorang yang mempunyai pengalaman cukup banyak adalah Habeshaw
dari Inggris yang telah melakukan pemeriksaan yang cermat pada 157 penderita
kanker kelenjar getah bening jenis non-Hodgkin. Dari penelitiannya Habeshaw
melihat bahwa sel-sel (limfoma malignum ini ternyata pada umumnya dapat dibagi
dalam 3 golongan besar : Golongan yang sel-selnya mempunyai sifat morfologik
maupun imunologik dari salah satu atau beberapa stadium sel centrum
germinativum (small cleaved, large cleaved, dan sebagainya) Golongan yang
sel-selnya mempunyai sifat morfologik maupun imunologik dari salah satu atau
beberapa stadium "post follicular" (immunoblast, proplasma cells,
plasma cells, memory B cells). Golongan yang sel-selnya mempunyai sifat
morfologik maupun imunologik dari salah satu atau beberapa stadium
"pre-follicular" (pre-B limphocyte, dsb).
Pemeriksaan
semacam di atas juga menunjukkan bahwa semua sel kanker limfoma malignum yang
berasal dari limfosit B selalu mempunyai sifat monoklonal. Maksudnya, ada
limfoma malignum yang terdiri dari limfosit B pembentuk imunoglobulin M-kappa,
ada yang terdiri dari limfosit B pembentuk imunoglobulin M-lamda, G-kappa, G-lamda
dan seterusnya. ara peneliti lain kemudian dapat menunjukkan bahwa frekuensi
limfoma malignum pada penderita-penderita pe-nyakit imunologik jauh lebih
tinggi dari pada mereka yang tidak menderita penyakit ini, bahkan ada yang
cenderung untuk mengatakan bahwa sebagian besar penderita-penderita penyakit
Syorgen akan berubah menjadi penderita limfoma malignum. Kelainan kromosom
(terutama kromosom 14) yang didapat pada penyakit defisiensi imunologik
ternyata juga ditemukan pada sel-sel limfoma malignum.
Data-data
di atas menyebabkan sebagian besar peneliti beranggapan bahwa penyakit limfoma
malignum (non Hodgkin) sebenarnya hanyalah suatu reaksi imunologik yang
abnormal semata-mata. Jauh sebelum adanya hasil-hasil penelitian di atas
sebenarnya Salmon dan Saligman (1974) telah mengajukan hipotesa di atas. Hasil
penelitian lebih lanjut ternyata banyak menyokong hipotesa kedua ahli ini.
Salmon dan Saligman berpendapat bahwa penyakit limfoma malignum ini diaklbatkan
oleh suatu "oncogenic event" terhadap sekelompok limfosit B yang
bereaksi terhadap suatu antigen asing. Onkogenik event ini menyebabkan
terjadinya hambatan transformation pada salah satu stadium transformasi sel
limfosit B. Karena stimulasi antigen ini tetap ada, sedangkan limfosit-limfosit
B tadi tak dapat membentuk antibodi yang diperlukan karena transformasinya
terhenti sebelum menjadi sel plasma: reaksi imunologik ini akan terus menerus
berlangsung. Akibatnya terjadilah penimbunan sel-sel limfosit B pada salah satu
(atau beberapa) stadium transformasinya. Karena proliferasi sel ini disebabkan
stimulasi suatu antigen "tertentu" maka limfosit B yang
bertransformasi hanya limfosit B yang "bersangkutan" pula. Oleh
karena itu pada penyakit limfoma malignum selalu didapat sel B yang monoklonal
(immunoglobulin M-kappa, M-lamda, G-kappa dst.)
Manifestasi Klinis
Limfoma non
Hodgkin indolen kadang-kadang dikenal sebagai limfoma non Hodgkin tumbuh lambat
atau level rendah. Sesuai dengan namanya, limfoma non Hodgkin
indolen tumbuh sangat lambat. Secara tipikal ia pada awalnya tidak menimbulkan
gejala, dan mereka sering tetap tidak terdeteksi untuk beberapa saat.
Tentunya, mereka sering ditemukan secara kebetulan, seperti ketika pasien
mengunjungi dokter untuk sebab lainnya. Dalam hal ini, dokter mungkin menemukan
pembesaran kelenjar getah bening pada pemeriksaan fisik rutin. Kadangkala,
suatu pemeriksaan, seperti pemeriksaan darah, atau suatu sinar-X, dada, mungkin
menunjukkan sesuatu yang abnormal, kemudian diperiksa lebih lanjut dan
ditemukan terjadi akibat limfoma non Hodgkin. Akan tetapi,
beberapa pasien limfoma non Hodgkin indolen berobat ke dokter karena gejalanya.3
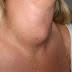
Gejala yang
paling sering adalah pembesaran kelenjar getah bening, yang kelihatan sebagai
benjolan, biasanya di leher, ketiak dan lipat paha. Pada saat diagnosis pasien
juga mungkin
mempunyai gejala lain dari limfoma non Hodgkin. Limfoma non Hodgkin indolen tumbuh
lambat dan sering tanpa menyebabkan stadium banyak diantaranya sudah dalam
stadium lanjut saat pertama terdiagnosis.3
Limfoma non Hodgkin mempunyai
gambaran klinis oleh massa abdominal dan intrathorakal (massa mediastinum) yang
sering kali disertai dengan adanya efusi
pleura. Pada anak yang lebih besar massa mediastinal ini seringkali (25-35%)
ditemukan khususnya pada limfoma limfoblastik sel T. Gejala yang menonjol
adalah nyeri, disfagia, sesak napas, pembengkakan daerah leher, muka, dan
sekitar leher akibat adanya obstruksi vena cava superior. Pembengkakan kelenjar
limfe (limfadenopati) di sebelah atas diafragma meliputi leher, supraklavikula
atau aksiler, tetapi jarang sekali retroperitoneal. Adanya pembesaran kelenjar
limpa dan hati menunjukkan adanya keterlibatan sumsum tulang dan seringkali
pasien menunjukkan gejala-gejala leukemia limfoblastik akut, jarang sekali
melibatkan gejala susunan saraf pusat, kadang-kadang disertai pembesaran
testis.1,2,3
Limfoma limfoblastik merupakan
bentuk yang berkembang secara progresif, dengan gejala yang timbul dalam waktu
singkat kurang dari satu bulan. Gambaran laboratorium biasanya masih dalam
batas normal, dengan kadar LDH dan asam urat yang meningkat sebagai akibat
adanya tumor lisis maupun adanya nekrosis jaringan.1
Gejala
awal yang dapat dikenali adalah pembesaran kelenjar getah bening di suatu
tempat (misalnya leher atau selangkangan) atau di seluruh tubuh. Kelenjar
membesar secara perlahan dan biasanya tidak menyebabkan nyeri. Kadang
pembesaran kelenjar getah bening di tonsil (amandel) menyebabkan
gangguan menelan. Pembesaran kelenjar getah bening jauh di dalam dada atau
perut bisa menekan berbagai organ dan menyebabkan: 1,2,3
- gangguan pernapasan
- berkurangnya nafsu makan
- sembelit berat
- nyeri perut
- pembengkakan tungkai.
Jika
limfoma menyebar ke dalam darah bisa terjadi leukemia. Limfoma dan
leukemia memiliki banyak kemiripan. Limfoma non-Hodgkin lebih mungkin menyebar
ke sumsum tulang, saluran pencernaan dan kulit. Pada anak-anak, gejala awalnya
adalah masuknya sel-sel limfoma ke dalam sumsum tulang, darah, kulit, usus,
otak dan tulang belakang; bukan pembesaran kelenjar getah bening. Masuknya sel
limfoma ini menyebabkan anemia, ruam kulit dan gejala neurologis
(misalnya kelemahan dan sensasi yang abnormal). Biasanya yang membesar adalah
kelenjar getah bening di dalam, yang menyebabkan:
→ pengumpulan cairan di sekitar
paru-paru sehingga timbul sesak napas
→ penekanan usus sehingga terjadi
penurunan nafsu makan atau muntah
→ penyumbatan kelenjar getah bening
sehingga terjadi penumpukan cairan.
Rangkuman Berbagai Gejala1,2,3
Gejala
|
Penyebab
|
Kemungkinan timbulnya gejala
|
Gangguan pernapasan
Pembengkakan wajah |
Pembesaran kelenjar getah bening
di dada
|
20-30%
|
Hilang nafsu makan
Sembelit berat Nyeri perut atau perut kembung |
Pembesaran kelenjar getah bening
di perut
|
30-40%
|
Pembengkakan tungkai
|
Penyumbatan pembuluh getah bening
di selangkangan atau perut
|
10%
|
Penurunan berat badan
Diare Malabsorbsi |
Penyebaran limfoma ke usus halus
|
10%>
|
Pengumpulan cairan di sekitar
paru-paru
(efusi pleura) |
Penyumbatan pembuluh getah bening
di dalam dada
|
20-30%
|
Daerah kehitaman dan menebal di
kulit yang terasa gatal
|
Penyebaran limfoma ke kulit
|
10-20%
|
Penurunan berat badan
Demam Keringat di malam hari |
Penyebaran limfoma ke seluruh
tubuh
|
50-60%
|
Anemia
(berkurangnya jumlah sel darah merah) |
Perdarahan ke dalam saluran
pencernaan
Penghancuran sel darah merah oleh limpa yang membesar & terlalu aktif Penghancuran sel darah merah oleh antibodi abnormal (anemia hemolitik) Penghancuran sumsum tulang karena penyebaran limfoma Ketidakmampuan sumsum tulang untuk menghasilkan sejumlah sel darah merah karena obat atau terapi penyinaran |
30%, pada akhirnya bisa mencapai
100%
|
Mudah terinfeksi oleh bakteri
|
Penyebaran ke sumsum tulang dan
kelenjar getah bening, menyebabkan berkurangnya pembentukan antibodi
|
20-30%
|
Stadium / staging Klinis Limfoma Maligna
Untuk menentukan stadium penyakit
atau menentukan luasnya penyebaran penyakit dipakai staging menurut simposium
penyakit Hodgkin di Ann Arbor yaitu Rye staging yang disempurnakan oleh
kelompok dari Stanford University yang ditetapkan pada simposium tersebut.
Stadium klinik dari limfoma maligna
menurut Ann Arbor
Stadium
|
Kelenjar – organ yang terserang
|
|
I
|
I
|
Tumor terbats pada kelenjar getah
bening di satu regio
|
IE
|
Bila mengenai satu organ ekstralimfatik/ektranodal
|
|
II
|
II
|
Tumor mengenai dua kelenjar getah
bening di satu sisi diafragma
|
IIE
|
Satu organ ekstra limfatik
disertai kelenjar getah bening di dua sisi diafragma
|
|
IIS
|
Limpa disertai kelenjar getah
bening di satu diafragma
|
|
IIES
|
Keduanya
|
|
III
|
III
|
Tumor mengenai kelenjar getah
bening di dua sisi diafragma
|
IIIE
|
Satu organ ekstralimfatik
disertai kelenjar getah bening di dua sisi diafragma
|
|
IIIS
|
Limpa disertai kelenjar getah
bening di dua sisi diafragma
|
|
IIIES
|
Keduanya
|
|
IV
|
IV
|
Penyebaran luas pada kelenjar
getah bening dan organ ekstralimfatik
|
Masing-masing stadium masih dibagi
lagi menjadi dua subklasifikasi A dan B
- Bila
tanpa keluhan
- Bila
terdapat keluhan sistemik sebagi berikut:
·
Panas badan yang tidak jelas sebabnya, kumat-kumatan dengan suhu
diatas 38oC
·
Penurunan berat badan lebih dari 10% dalam kurun waktu 6 bulan
·
Keringat malam dan gatal-gatal
Diagnosis
Untuk
menegakkan diagnosis Limfoma maligna diperlukan berbagai macam pemeriksaan,
disamping untuk memastikan penyakitnya juga untuk menentukan jenis
histopatologinya maupun staging penderita
Stadium klinis
Pemeriksaan-pemeriksaan
yang diperlukan untuk menentukan stadium klinik adalah:
- Anamnesa
mengenai keluhan pembesaran kelenjar dan keluhan sistemik berupa demam,
penurunan berat badan, keringat malam dan gatal-gatal. Penderita tanpa
keluhan masuk dalam subklasifikasi A, sedangkan bila disertai keluhan
sistemik masuk dalam subklasifikasi B dari Ann Arbor.
- Pemeriksaan
fisik dengan mencari adanya pembesaran kelenjar getah bening diseluruh
tubuh, cincin waldeyer, pembesaran organ ekstra limfatik yang sering
terjadi pada limfoma non hodgkin
- Biopsi
kelenjar getah bening untuk menentukan apakah penderita LH atau LNH.
- Pemeriksaan
radiologi meliputi foto dada PA/
lateral, tomografi mediastinum, limfografi kedua tungkai bawah.
- Pemeriksaan
laboratorium meliputi pemeriksaan darah lengkap, tes faal hati termasuk
alkali fosfatase dan elektroforese protein, tes faal ginjal termasuk urin
lengkap, BUN, serum kreatinin, asam urat dan elektrolit namun semuanya
pemeriksaan ini tidak spesifik
Stadium Patologi
Untuk
menentukan stadium patologi diperlukan pemeriksaan antara lain
- Pemeriksaan
aspirasi biopsi sum-sum tulang daerah kristailiaka dengan jarum jamshidi
- Pemeriksaan
laparaskopi dengan indikasi pada staging klinis IB, IIB, IIIA dan IIIB
- Pemeriksaan
laparatomi dengan indikasi pada staging klinik I-II (A dan B) dan IIIA
- Pemeriksaan
cairan effusi secara sitomorfologi.
Disamping
pemeriksaan tersebut di atas guna penentuan stadium klinis dan patologi masih
terdapat banyak pemeriksaan yang hanya dilakukan pada pusat kedokteran tertentu
dalam rangka penelitian lanjutan untuk penderita limfoma.
Pemeriksaan
yang dimaksud adalah:
- Pemeriksaan
Whole body scintigram dengan
Galium-67 dan selenium 75
- Whole body computed
tomography
- Ultrasonografi
hati dan abdomen
- Berbagai
pemeriksaan immunologi guna menentukan status imunologi penderita
- Penentuan
serum ion, total iron capacity, ceruloplasmin, zinc, hepatoglobin,
fibrinogen, hydroxyprolin dalam urin, leucocyte alkali phospatase, hitung
limfosit absolut, antibodi pada virus epstein barr serta HLA
Guna
menilai apakah limpa atau hati terserang terdapat kriteria sebagai berikut
Limpa :
terdapat pembesaran limpa yang ditopang dengan pemeriksaan radiologik atau
terdapat filling defek pada pemeriksaan sidikan dengan isotop. Penderita dengan
limpa yang membesar 50% tidak terdapat kelainan histologik sedangkan penderita
tanpa pembesaran limpa 50% terdapat kelainan histologik.
Hati :
pembesaran hati disertai dengan peningkatan alkali fosfatase dan dua tes faal
hati yang lain abnormal atau pemeriksaan sidikan hati dengan isotop abnormal
disertai suatu kelainan faal hati.
Diagnosis Banding
Limfoma Hodgkin
Penyakit Hodgkin adalah suatu jenis
keganasan sistem kelenjar getah bening dengan gambaran histologis yang khas.
Ciri histologis yang dianggap khas adalah adanya sel Reed-Sternberg atau
variannya yang disebut sel Hodgkin dan gambaran selular getah bening yang khas.8,
9
Gejala utama adalah pembesaran
kelenjar yang paling sering dan mudah dideteksi adalah pembesaran kelenjar di
daerah leher. Pada jenis-jenis tipe ganas (prognosis jelek) dan pada penyakit
yang sudah dalam stadium lanjut sering disertai gejala-gejala sistemik yaitu:
panas yang tidak jelas sebabnya, berkeringat malam dan penurunan berat badan
sebesar 10% selama 6 bulan. Kadang-kadang kelenjar terasa nyeri kalau penderita
minum alkohol. Hampir semua sistem dapat diserang penyakit ini, seperti traktus
gastrointestinal, traktus respiratorius, sistem saraf, sistem darah, dan
lain-lain.
Limfadenitis
Tuberkulosa
Merupakan
salah satu sebab pembesaran kelenjar limfe yang paling sering ditemukan. Biasanya
mengenai kelenjar limfe leher, berasal dari mulut dan tenggorok (tonsil). Pembesaran
kelenjar-kelenjar limfe bronchus
disebabkan oleh tuberkulosis paru-paru, sedangkan pembesaran kelenjar limfe
mesenterium disebabkan oleh tuberkulosis usus. Apabila kelenjar ileocecal terkena pada anak-anak
sering timbul gejala-gejala appendicitis
acuta, yaitu nyeri tekan pada perut kanan bawah, ketegangan otot-otot
perut, demam, muntah-muntah dan lekositosis ringan. Mula-mula kelenjar-kelenjar
keras dan tidak saling melekat, tetapi kemudian karena terdapat periadenitis, terjadi
perlekatan-perlekatan.10
Penatalaksanaan
Limfoma non Hodgkin khususnya
limfoma limfoblastik sel T seringkali disertai dengan berbagai komplikasi,
untuk itu dibutuhkan pengelolaan secepatnya. Sebelum pengobatan dengan
kemoterapi harus diperhatikan terlebih dahulu problem jalan napas, pembuluh
darah dan gangguan metabolik yang ada.1
Pemberian alopurinol, hidrasi yang
cukup, dan alkalinisasi urin perlu segera diberikan pada pasien dengan tumor
yang cukup luas untuk mencegah terjadinya nefropati akibat lisis tumor yang
seringkali terjadi pada limfoma limfoblastik sel T.1 Terapi yang
dilakukan biasanya melalui pendekatan multidisiplin.Terapi yang dapat dilakukan
adalah:2,3
1.
Derajat Keganasan Rendah (DKR)/indolen:
Pada prinsipnya simptomatik:
· Kemoterapi:
obat tunggal atau ganda (per oral), jika dianggap perlu : COP
(Cyclophosphamide, Oncovin, dan Prednisone)
· Radioterapi
: LNH sangat radiosensitif. Radioterapi ini dapat dilakukan untuk lokal dan paliatif.
Radioterapi : Low Dose TOI + Involved
Field Radiotherapy
2. Derajat Keganasan Menengah (DKM) / agresif limfoma:
·
Stadium I : Kemoterapi (CHOP/CHVMP/BU) + radioterapi
CHOP (Cyclophosphamide, Hydroxydouhomycin, Oncovin, Prednisone)
·
Stadium II – IV : kemoterapi parenteral
kombinasi, radioterapi berperan untuk tujuan paliasi.
3.
Derajat Keganasan Tinggi (DKT)
DKT
Limfoblastik (LNH-Limfoblastik)
·
Selalu diberikan pengobatan seperti Leukemia Limfoblastik
Akut (LLA)
·
Re-evaluasi hasil pengobatan dilakukan pada:
a. Setelah
siklus kemoterapi keempat
b. Setelah
siklus pengobatan lengkap
Pasien dengan limfoma non Hodgkin agresif dapat didiagnosis pada stadium dini (stadium I atau II).
Ini disebabkan karena mereka umumnya menyadari pertumbuhan yang cepat dari
kelenjar getah bening yang terkena dan karenanya mengunjungi dokter dan cepat
dirujuk untuk pengobatan oleh dokter spesialis.5
Pengobatan yang biasa diberikan untuk pasien dengan
limfoma non Hodgkin agresif stadium dini adalah beberapa jadwal kemoterapi,
kombinasi, dengan lebih dari satu obat kemoterapi yang diberikan, biasanya
bersama dengan steroid, seperti prednisolon (contohnya, CHOP). Di kebanyakan
negara, diberikan antibodi monoklonal rituximab dalam kombinasi dengan kemoterapi CHOP sebagai terapi
standar. Antibodi monoklonal meningkatkan efektivitas pengobatan bermakna, tanpa meningkatkan efek samping.2,3,6
Radioterapi terkadang diberikan setelah kemoterapi. Jarang kedua
pengobatan diberikan pada saat yang sama. Radioterapi ditujukan secara spesifik
terhadap kelenjar getah bening yang terkena. Pengobatan stadium dini (stadium I dan II) limfoma non Hodgkin
agresif dapat mencapai kesembuhan atau remisi pada sekitar 80% pasien. Beberapa
pasien tidak memberikan respon terhadap terapi standar. Pada pasien-pasien ini,
dan pada mereka yang mengalami kekambuhan, diperlukan pengobatan lebih lanjut. 2,3,6
Pasien yang didiagnosis dengan limfoma non Hodgkin
agresif pada stadium lanjut (stadium III atau IV) diberi kemoterapi kombinasi
dengan ataupun tanpa antibodi monoklonal. Meski demikian, kemoterapi
kadang-kadang diberikan lebih lama daripada pada penyakit stadium awal dan
mungkin juga diberikan radioterapi. Secara keseluruhan, antara 40% dan 70%
pasien dengan limfoma non Hodgkin agresif dapat disembuhkan dengan pengobatan
pertama.
2,3,6
Prognosis
Prognosis
dari penderita limfoma sangat ditentukan dari:
- Stadium
dari penyakitnya dan tipe histologinya
- Usia
penderita. Pada usia diatas 60 tahun mempunyai prognosis yang kurang baik
- Besarnya
tumor. Pada penderita dengan ukuran tumor yang besar (ukuran diameter
lebih dari 10cm) terutama kalau terletak di mediastenum mempunyai
prognosis yang kurang baik.
- Pada
penderita yang terserang extra nodal yang multipel terutama apabila mengenai
sum-sum tulang dan hati mempunyai prognosis yang kurang baik.
- Pada
penderita yang progesif selama mendapat pengobatan atau relaps dalam waktu
kurang dari satu tahun setelah mendapat kemoterapi yang intensif mempunyai
prognosis yang kurang baik
Dugaan
Sebab Kematian Penderita Limfoma
- Infeksi
bakteri dan jamur yang mungkin disebabkan oleh karena:
a. Defisiensi
anti bodi dari sistem imunitas seluler
b. Neutropeni
oleh karena efek samping pengobatan sitostatika ataupun oleh karena infiltrasi
limfoma ke sum-sum tulang
c. Kerusakan
jaringan akibat infiltrasi limfoma
d. Infeksi
ini biasanya berjalan berat dan berahkir dengan sepsis
- Multiple organ failure seperti
paru-paru, ginjal, gastrointestinal dan meningen
Daftar Pustaka/Referensi
- Sudarmanto M, Sumantri AG. Limfoma Maligna. Dalam: Buku Ajar Hematologi Onkologi. IDAI. Ed-3. Jakarta: 2012. h. 248-54.
- Hudson MM. Limfoma Non Hodgkin. Dalam: Ilmu Kesehatan Anak Nelson. 15th ed. Jakarta: Penerbit Buku Kedokteran EGC. 2012.h. 1780-83.
- Ballentine JR. Non Hodgkin Lymphoma. Jan 20, 2012 (Cited August 17th, 2015). Available at http://emedicine.medscape.com/article/203399-overview
- Alarcone P. Hodgkin Lymphoma.Oct 11,2011 (Cited August 17th,2015). Available at http://emedicine.medscape.com/article/987101-overview#a0101
- Hudson MM. Penyakit Hodgkin. Dalam: Ilmu Kesehatan Anak Nelson. 15th ed. Jakarta: Penerbit Buku Kedokteran EGC.2012.h. 1777-83.
- Gillchrist G. Lymphoma. Dalam: Nelson Textbook of Pediatrics. 17th ed. Wisconsin: Elsevier. 2007.h. 1701-6.
- Stoppler MC. Hodgkin Lymphoma. May 1st2011 (Cited August 17th,2012) . Available at (http://www.medicinenet.com/Hodgkin’s disease/article.htm)
- Soeparman, Waspadji S. Ilmu Penyakit Dalam. Jilid II. Jakarta:Balai Penerbit FKUI, 1990.
- Abdulmuthalib. Pedoman diagnosa dan terapi di bidang Ilmu Penyakit Dalam. Jakarta:Pusat Informasi dan Penerbitan Bagian Ilmu Penyakit Dalam FKUI.
- Staf Pengajar Bagian Patologik Anatomik, Fakultas Kedokteran Universitas Indonesia. Jakarta, 1996. dr. Sutrisno Himawan, Kumpulan Kuliah Patologi, Jakarta, 1996.
Kata Kunci Pencarian : Limfoma Non Hodgkin, Limfoma Maligna, Skripsi, Ilmu Penyakit Dalam, Referat, SKP (Satuan Kredit Profesi), Kompetensi, pdf, word, .pdf, .doc, .docx, Makalah, Karya Tulis Ilmiah, Hematologi, Jurnal, Tesis, Desertasi, Disertasi, Refrat, modul BBDM, Belajar Bertolak Dari Masalah, Problem Based Learning, askep (asuhan keperawatan)








0 comments:
Posting Komentar