Definisi
Leukemia merupakan golongan penyakit yang ditandai dengan penimbunan sel
darah putih abnormal dalam sumsum tulang. Jumlah sel yang abnormal ini dapat menyebabkan
kegagalan sumsum tulang, hitung sel darah putih sirkulasi yang meninggi dan
menginfiltrasi organ lain. Dengan demikian gambaran umum leukemia mencakup sel
darah putih abnormal dalam darah tepi, hitung sel darah putih total meninggi, manifestasi kegagalan sumsum tulang misalnya : anemia, neutropenia atau trombositopenia dan keterlibatan organ
lain misalnya : Hati, limpa, limfonodi, meningen, otak, kulit dan testis.
Leukemia digolongkan ke dalam kelompok akut dan kronis
berdasarkan derajat maturasi sel-sel ganas di dalam sumsum tulang. Leukemia
akut ditandai adanya gangguan maturasi yang mengakibatkan meningkatnya sel-sel
muda dan terjadi kegagalan diferensiasi sel-sel darah. Keadaan ini menyebabkan
penyakit tampak sangat berat dan menyebabkan kematian dalam beberapa bulan
tanpa pengobatan.
Sebaliknya pada leukemia kronik terjadi peningkatan
sel matur yang tidak terkendali, sehingga penyakit tampak relatif lebih ringan.
Leukemia kronik pada stadium akhir dapat menjadi progresif seperti leukemia
akut. Leukemia granulositik
kronik (LGK) atau juga disebut leukemia mielositik kronik adalah suatu penyakit
mieloproliferatif yang ditandai dengan produksi berlebihan seri granulosit sel
darah putih yang relatif matang. Leuemia mielositik kronik merupakan suatu
penyakit klonal sel induk pluripoten yang digolongkan sebagai salah satu
penyakit mieloproliferatif (Price dan Wilson, 2006).
Penyakit ini timbul pada tingkat sel induk pluripoten dan secara terus-menerus terkait dengan gen gabungan BCR-ABL (Vardiman, 2007). Penyakit proliferatif ini merupakan penyakit yang ditandai oleh proliferasi dari seri granulosit tanpa gangguan diferensiasi, sehingga pada apusan darah tepi dapat terlihat tingkatan diferensiasi seri granulosit, mulai dari promielosit, sampai granulosit (Fadjari, 2006). Leukemia granulositik kronik yang paling umum adalah disertai dengan kromosom Philadelphia (Ph) (Hoffbrand et al, 2005).
Penyakit ini timbul pada tingkat sel induk pluripoten dan secara terus-menerus terkait dengan gen gabungan BCR-ABL (Vardiman, 2007). Penyakit proliferatif ini merupakan penyakit yang ditandai oleh proliferasi dari seri granulosit tanpa gangguan diferensiasi, sehingga pada apusan darah tepi dapat terlihat tingkatan diferensiasi seri granulosit, mulai dari promielosit, sampai granulosit (Fadjari, 2006). Leukemia granulositik kronik yang paling umum adalah disertai dengan kromosom Philadelphia (Ph) (Hoffbrand et al, 2005).
Epidemiologi
LGK mencakup 15 – 20 % dari semua leukemia. Umumnya
mengenai usia pertengahan, dengan puncak umur 40 – 50 tahun. LGK jarang dijumpai pada masa anak-anak dan diperkirakan
hanya merupakan 1 – 5 % kasus Leukemia. Diagnosis penyakit ini hampir 80 %
didiagnosis setelah umur 2 tahun. Umur terendah yang terdiagnosis LGK adalah 3 bulan.
Leukemia
mielositik kronik terjadi pada kedua jenis kelamin dengan rasio pria : wanita
sebesar 1,4:1 dan paling sering terjadi pada usia antara 40-60 tahun.
(Hoffbrand et al, 2005). Kejadian leukemia mielositik kronik meningkat
pada orang yang terpapar bom atom Hiroshima dan Nagasaki (Besa, 2010).
Etiologi
Sampai saat ini yang diduga ikut berperan dalam patogenesis terjadinya LMK adalah faktor radiasi ion, virus dan bahan-bahan kimia. Menurut beberapa laporan kasus LMK lebih tinggi pada orang yang bekerja di unit radiology, orang yang terpapar radiasi bom atom, penderita yang mendapat terapi radiasi karena penyakit Ankilosing spondilitis dan penyakit lain. Walaupun begitu, hanya 5 – 7 % dari kasus LMK yang dilaporkan berhubungan dengan adanya paparan radiasi dan hal ini sangat jarang mengenai kelompok anak-anak. Berdasarkan penelitian terhadap penduduk yang hidup setelah terpapar radiasi bom atom, waktu yang diperlukan mulai dari saat terpapar sampai timbulnya gejala klinis adalah antara 5-10 tahun. Pada anak muda, khususnya yang terpapar saat umur di bawah 5 tahun akan meningkatkan kejadian LMK, tetapi tidak dijumpai adanya peningkatan kejadian pada bayi dalam kandungan yang ibunya terpapar saat hamil. Secara skematis perubahan-perubahan yang terjadi mulai dari masa inisiasi preleukemia dan akhirnya menjadi leukemia.
Leukemogenik. Beberapa zat kimia
dilaporkan telah diidentifikasi dapat mempengaruhi frekuensi leukemia, misalnya
racun lingkungan seperti benzena, bahan kimia inustri seperti insektisida,
obat-obatan yang digunakan untuk kemoterapi. Herediter : Penderita Down Syndrom
memiliki insidensi leukemia akut 20 kali lebih besar dari orang normal. Virus :
Beberapa jenis virus dapat menyebabkan leukemia, seperti retrovirus, virus
leukemia feline, HTLV-1 pada dewasa.
Menurut Markman (2009), Leukemia
mielositik kronik adalah salah satu dari kanker yang diketahui disebabkan oleh
sebuah mutasi spesifik tunggal di lebih dari 90% kasus. Transformasi leukemia
mielositik kronik disebabkan oleh sebuah translokasi respirokal dari gen BCR
pada kromosom 22 dan gen ABL pada kromosom 9, menghasilkan gabungan gen BCR-ABL
yang dijuluki kromosom Philadelphia. Protein yang dihasilkan dari gabungan gen
tersebut, meningkatkan proliferasi dan menurunkan apoptosis dari sel ganas.
Klasifikasi
Menurut
Hoffbrand et al, (2005), klasifikasi leukemia mieloid kronik adalah :
a.
Leukemia myeloid kronik, Ph positif (CML, Ph+) (chronic
granulocytic leukemia, CGL)
b.
Leukemia myeloid kronik, Ph negatif (CML, Ph-)
Kurang dari 5% pasien yang memiliki
gambaran mengesankan CML, tidak mempunyai kromosom Ph dan translokasi BCR –
ABL. Pasien – pasien ini biasanya mempunyai gambaran hematologik yang khas
untuk mielodisplasia dan prognosis tampaknya lebih buruk dibandingkan CML Ph+.
c.
Juvenile
chronic myeloid leukemia atau Leukemia mielositik kronik
juvenilis
Penyakit yang jarang terjadi ini
mengenai anak kecil dan mempunyai gambaran klinis yang khas antara lain ruam
kulit, limfadenopati, hepatosplenomegali, dan infeksi rekuren. Sediaan apus
darah memperlihatkan adanya monositosis. Kadar hemoglobin F (HbF) yang tinggi
merupakan ciri diagnostik yang berguna, kadar fosfatase alkali netrofil normal
dan hasil uji kromosom Philadelphia negatif. Prognosisnya buruk dan SCT
(Transplantasi Sel Induk) adalah pengobatan yang terpilih.
d.
Chronic
neutrophilic leukemia & Eosinophilic leukemia Merupakan
penyakit yang sangat jarang dijumpai dengan terdapatnya proliferasi sel matur
yang relatif murni. Mungkin didapatkan splenomegali, dan secara umum
prognosisnya baik.
e.
Chronic
myelomonocytic leukemia (CMML) CMML menggambarkan daerah yang bertumpang
tindih antara penyakit mieloproliferatif dan mielodisplasia, tetapi digolongkan
ke dalam kelompok mielodisplasia (Hoffbrand,2005).
f.
Eosinophilic
leukimia Dengan sebagian besar (>95%) CML ini tergolong sebagai CML Ph+ (Bakta, 2007).
Patogenesis
LMK merupakan penyakit keganasan
pertama yang dijumpai berhubungan dengan kelainan genetik spesifik yaitu pada
krosomom nomor 22 (Ph’ kromosom. Pada lebih dari 90 % pasien terdapat
pergantian sumsum tulang normal oleh sel dengan kromosom golongan G abnormal
(nomor 22)-kromosom Philadelphia atau Ph. Abnormalitas terjadi karena adanya
translokasi bagian lengan panjang (q) kromosom 22 ke kromosom lain, biasanya
kromosom 9 pada golongan “C”. Ini adalah abnormalitas akuisita yang ada dalam
semua sel granulositik, eritroid dan megakariositik yang sedang membelah dalam sumsum
tulang dan juga dalam sel limposit B. Peningkatan besar dalam massa graulosit
total tubuh bertanggung jawab untuk kebanyakan gambaran klinisnya.
Akibat kromosom lain (sering
kromosom 9) menerima translokasi lengan panjang (q) kromosom 22 maka akan terbentuk
gen hybrid, yang dapat memproduksi fosfoprotein-P210, yang memiliki aktivitas
tirosin kinase yang berbeda dari normal. Perubahan aktivitas tirosin kinase
inilah yang menyebabkan terjadinya transformasi selular yang mendasari
timbulnya LMK. Terjadinya krisis blastik pada LMK dihubungkan dengan munculnya
gen yang memproduksi cyklin-dependent kinase-2 inhibitor (CDKN-2) atau dikenal
dengan Ph’-2 kromosom pada kromosom nomor 9, dimana gen tersebut memiliki sifat
mengaktifkan pertumbuhan sel ganas. Di samping itu ada penelitian mendapatkan
adanya T-sel resptor abnormal denan teknik polimerase pada darah tepi penderita
LMK. Khususnya fase akselerasi dan blas.
Perjalanan penyakit leukemia
mielositik kronik terdiri atas 3 fase yaitu :
- Fase
kronik
Fase
ini ditandai dengan ekspansi yang tinggi dari hemopoietik pool dengan
peningkatan sel darah matur dengan sedikit gangguan fungsional. Pada sumsum
tulang, hepar, lien, dan darah perifer dijumpai sel neoplasma yang sedikit.
Lama fase kronik 3 tahun. Gejala klinis akibat hipermetabolik seperti panas,
keringat malam, lemah, perut kembung, gangguan penglihatan, penurunan berat
badan, gangguan penglihatan, dan anorexia. Pemeriksaan laboratorium dapat
ditemukan anemia normokromik normositer, dengan kadar leukosit meningkat antara
80.000-800.000/mmk. Pada pemeriksaan apusan darah dapat dilihat seluruh stadium
diferensiasi sel. Kadar eosinofil dan basofil juga meningkat.
2. Fase
Akselerasi
Setelah
kurang lebih 3 tahun, leukemia mielositik kronik akan masuk ke fase akselerasi
yang lebih sulit dikendalikan daripada fase kronik dan fase ini dapat
berlangsung selama beberapa bulan (Hoffbrand et al, 2005).
Gejala
fase akselerasi :
- Panas tanpa penyebab yang jelas.
- Splenomegali progresif.
- Trombositosis.
- Basofilia (>20%), Eosinofilia,
Myeloblast (>5%).
- Gambaran myelodisplasia seperti
hipogranulasi neutrofil, mikro megakariosit atau mononuclear yang
besar.
- Fibrosis kolagen pada sumsum
tulang.
- Terdapat kromosom baru yang
abnormal seperti kromosom Philadelphia.
- Peningkatan uptake timidin oleh neutrofil
- Peningkatan kandungan DNA dan penurunan fraksi proliferasi.
3.
Fase Krisis Blast
Fase
ini ditandai dengan ditemukannya lebih dari 30% sel blas pada sumsum tulang.
Sel blas kebanyakan adalah myeloid, tetapi dapat juga dijumpai eritroid,
megakariositik, dan limfoblas. Jika sel blas mencapai >100.000/mmk, maka
penderita memiliki resiko terkena sindrom hiperleukositosis.
Sitogenik
Pada
leukemia mielositik kronik terjadi hilangnya sebagian lengan panjang dari
kromosom 22, yaitu kromosom Philadelphia (Ph) (Fadjari, 2006). Kromosom ini
dihasilkan dari translokasi t(9;22)(q23;q11) antara kromosom 9 dan 22,
akibatnya bagian dari protoonkogen Abelson ABL dipindahkan pada gen BCR di
kromosom 22 dan bagian kromosom 22 pindah ke kromosom 9. Pada translokasi Ph,
ekson 5’ BCR berfusi dengan ekson 3’ ABL menghasilkan gen khimerik untuk
mengkode suatu protein fusi berukuran 210kDa (p210) yang memiliki aktivitas
tirosin kinase melebihi produk ABL 145 kDa yang normal (Hoffbrand et al,
2005). Dengan kemajuan teknologi dibidang biologi molecular, didapatkan adanya
gabungan antara gen yang ada dilengan panjang kromosom 9 (9q34), yakni ABL
(Abelson) dengan gen BCR (break cluster region). Yang terletak di lengan
panjang kromosom 22 (22q11). Gabungan kedua gen ini sering ditulis sebagai
BCR-ABL(Fadjari, 2006).
Gen BCR-ABL menyebabkan proliferasi
yang berlebihan sel pluripoten pada sistem hematopoiesis. Disamping itu,
BCR-ABL juga bersifat anti-apoptosis sehingga menyebabkan gen ini dapat
bertahan hidup lebih lama dibanding sel normal. Dampaknya adalah terbentuknya
klon-klon abnormal yang mendesak sistem hematopoiesis.
Menurut Fadjari (2006), Mekanisme
kerja gen BCR-ABL mutlak diketahui, mengingat besarnya peranan gen ini pada
diagnostik, perjalanan penyakit, dan prognostik, serta implikasi teraupetiknya,
sehingga perlu diketahui sitogenetik dan kejadian di tingkat molekular.
Para ahli berpendapat terbentuknya
kromosom Ph diduga terjadi akibat pengaruh radiasi seperti kejadian Hiroshima
dan Nagasaki dan akibat mutasi spontan. Saat ini diketahui terdapat beberapa
varian dari kromosom Ph yang terbentuk karena translokasi kromosom 22 atau
kromosom 9 dengan kromosom lainnya.
Menurut Fadjari (2006), bahwa Gen
BCR-ABL pada kromosom Ph (22q-) selalu terdapat pada semua pasien leukemia
mielositik kronik, tetapi gen BCR-ABL pada 9q+ hanya terdapat pada 70% pasien
leukemia mielositik kronik. Dalam perjalanan penyakitnya, pasien dengan Ph+
lebih rawan terhadap adanya kelainan kromosom tambahan, hal ini terbukti pada
60-80% pasien Ph+ yang mengalami fase krisis blas ditemukan adanya trisomi 8,
trisomi 19, dan isokromosom lengan panjang kromosom 17 i (17)q. Dengan kata
lain selain gen BCR-ABL, ada beberapa gen-gen lain yang berperan dalam
patofisiologi leukemia mielositik kronik atau terjadi abnormalitas dari gen
supresor tumor, seperti gen p53, p16 dan gen Rb.
Biologi molekular
Menurut
Fadjari (2006), Ada 3 variasi letak patahan pada gen BCR-ABL yaitu :
- Major break cluster (M-bcr),
patahan gen BCR ditemukan di daerah 5,8-kb atau daerah e13-e14 pada ekson
2 yang gen BCR-ABL nya akan mensintesa protein dengan berat molekul 210
kD. Gambaran klinis : trombositopeni.
- Minor bcr (m-bcr),
patahan yang ditemukan di daerah 54,4-kb atau el yang gen BCR-ABL nya akan
mensintesa p190. Gambaran klinis : monositosis yang prominent.
- Micro bcr (mikro-bcr),
patahan pada 3’ gen BCR antara e19-e20 yang selanjutnya akan terbentuk
p230. Gambaran klinis : netrofilia dan atau trombositosis.
Menurut
Fadjari (2006), p210(BCR-ABL) mempunyai potensi leukemogenesis dengan cara :
gen
BCR berfungsi sebagai heterodimer dari gen ABL yang mempunyai aktivitas tirosin
kinase, sehingga fusi kedua gen ini mempunyai kemampuan untuk oto-fosforilasi
yang akan mengaktivasi beberapa protein dalam sitoplasma sel melalui domain
SRC-homologi 1 (SH1), sehingga terjadi deregulasi dari proliferasi sel-sel,
berkurangnya sifat adheren sel-sel terhadap stroma sumsum tulang, dan
berkurangnya respon apoptosis. Fusi gen BCR-ABL akan berinteraksi dengan berbagai
protein di dalam sitoplasma sehingga terjadilah transduksi sinyal yang bersifat
onkogenik. Sinyal ini akan menyebabkan aktivasi dan juga represi dari proses
transkripsi pada RNA, sehingga terjadi kekacauan pada proses proliferasi sel
dan juga proses apoptosis.
Komplikasi
Beberapa masalah dalam penanganan LMK :
1. Masalah metabolik
Masalah metabolik terjadi akibat cepatnya sitolisis,
yang akan mengakibatkan terjadinya hiperurikemia, hiperkalemia dan
hiperfosfatemia. Hal tersebut harus di antisipasi, dan di terapi dengan
pemberian cairan yang cukup, alkalinisasi dan pemberian allupurinol.
2. Hiperleukositosis
Peningkatan ekstrim dari leukosit pada LMK dapat
menyebabkan komplikasi leukostatik pada beberapa organ khususnya otak, paru,
retina dan penis. Sejak leukosit kurang seimbang dengan eritrosit akan terjadi
peningkatan viskositas darah akibat peningkatan fraksi leukosit tersebut.
Myeloblas merupakan sel yang lebih kaku dibandingkan dengan leukosit lain, juga
meningkatkan viskositas tersebut.
Jika hiperleukositosis mencapai > 200 000/mm3 atau
> 50 000/mm3, penderita harus diterapi secara simultan dengan obat
sitotoksik seperti hidroksiurea 50-75 mg/kgbb/hari dengan infus intravena,
transfusi tukar dan transfusi eritrosit.
3. Priapism
Nyeri persisten pada penis mungkin merupakan akibat
obstruksi oleh leukemia, adanya penyumbatan pada korpora kavernosa akibat
tertekannya saraf dan vena oleh pembesaran lien. Aterapi mencakup pemberian
analgetik, pemberian cairan yang cukup, kompres hangat, radioterapi (pada penis
atau lien) dan pemberian kemoterapi dosis tinggi (50-74 mg/kgbb/hari
intravena).
4. Leukemia Meningeal
Leukemia meningeal pada LMK fase kronis sering tidak
diketahui dan jarang dijumpai pada stadium blas. Kejadian komplikasi ini akan
meningkat bila penderita bertahan hidup lama pada fase blas. Gejala yang
dijumpai berupa paralysis saraf pusat dan udema papil. Diagnosis dibantu dengan
ditemukannya sel blas pada cairan cerebrospinal. Terapi adalah dengan
memberikan metotreksat, walaupun hasilnya kurang memuaskan.
5. Myelofibrosis
LMK sering terjadi bersama-sama dengan myelofibrosis
dan akan meningkatkan produksi kolagen pada sumsum tulang atau terjadi
penurunan degradasi kolagen.
Manifestasi
Klinis
Manifestasi klinis yang dijumpai adalah
- Sakit kepala
- Sesak nafas
- Anemia
- Perdarahan
- Epistaksis
- Mual, muntah
- Kurang nafsu makan
- BB menurun
- Demam
- Rentan terjadi infeksi
- Memar pada bagian tubuh
- Gangguan jaringan perifer
- Hepatomegali
- Nyeri perut
- Nyeri tulang dan persendian
- Dispnea
Menurut Hoffbrand et al (2005), gambaran klinis
secara umum antara lain :
- Gejala-gejala yang berhubungan dengan
hipermetabolisme, misalnya penurunan berat badan, kelelahan, anoreksia,
keringat malam.
- Splenomegali hampir selalu ada dan seringkali
bersifat masif. Pada beberapa pasien, perbesaran limpa disertai dengan
rasa tidak nyaman, nyeri atau gangguan pencernaan.
- Gambaran anemia meliputi pucat, dispnea, dan
takikardia.
- Memar, epistaksis, menorhagia, atau pendarahan
dari tempat-tempat lain akibat fungsi trombosit yang abnormal.
- Gout atau gangguan ginjal yang disebabkan oleh
hiperurikemia akibat pemecahan purin yang berlebihan dapat menimbulkan
masalah.
- Gejala yang jarang dijumpai meliputi gangguan
penglihatan dan priapism.
Pada
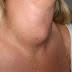
pemeriksaan fisik hampir selalu ditemukan splenomegali, yaitu pada 90% kasus.
Juga sering, didapatkan nyeri tekan pada tulang dada dan hepatomegali.
Kadang-kadang, terdapat purpura, perdarahan retina, panas, pembesaran kelenjar getah bening dan kadang-kadang
priapismus.
Hematologi Rutin
Pada
fase kronis, kadar Hb umumnya normal atau menurun, lekosit antara 20-60.000/mmk.
Eosinofil dan basofil jmlahnya meningkat dalam darah. Jumlah trombosit biasanya
meningkat 500-600.000/mmk, tetapi dalam beberapa kasus dapat normal atau
menurun. (Fadjari, 2006).
Apus Darah Tepi
Biasanya
ditemukan eritrosit normositik normokrom, sering ditemukan adanya polikromasi
eritroblas asidofil atau polikromatofil. Seluruh tingkatan diferensiasi dan
maturasi seri granulosit terlihat, presentasi sel mielosit dan metamielosit
meningkat, demikian juga presentasi eosinofil dan basofil. (Fadjari, 2006).
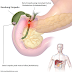
Apus Sumsum Tulang
Selularitas
meningkat (hiperselular) akibat proliferasi dari sel-sel leukemia, sehingga
rasio mieloid : eritroid meningkat. Megakariosit juga meningkat. Dengan
pewarnaan retikulin, tampak bahwa stroma sumsum tulang mengalami fibrosis.
(Fadjari,2006).
Pemeriksaan
Penunjang
Pada
pemeriksaan laboratorium ditemukan leukositosis lebih dari 50.000/mm3,
pergeseran ke kiri pada hitung jenis, trombositopenia, kromosom Philadelphia,
kadar fosfatase alkali leukosit rendah atau sama sekali tidak ada, dan kenaikan
kadar vitamin B12 dalam darah. Pada pemeriksaan sumsum tulang
didapatkan keadaan hiperselular dengan peningkatan jumlah megakariosit
dan aktivitas granulopoeisis.
Diagnosis
1. Anamnesis
: Ditemukan keluhan dan gejala seperti yang dijelaskan pada manifestasi klinis
diatas
2. Pemeriksaan Fisik : Dokter
akan memeriksa pembengkakan kelenjar getah bening, limpa, atau hati.
3. Hitung
darah lengkap : Menunjukan normositik, anemia normositik.
a.
Hemoglobin: Dapat kurang dari 10g/100ml.
b.
Retikulosit: Jumlah biasanya rendah.
c.
Jumlah trombosit: Mungkin sangat rendah
(<50.000/mm).
d.
SDP: Mungkin lebih dari 50.000/cm dengan
peningkatan SDP imatur (“menyipang ke kiri”). Mungkin ada blast leukemia.
4.
PT/PTT:
Memanjang.
5.
LDH:
Mungkin meningkat.
6.
Asam
urat serum/urine: Mungkin meningkat.
7.
Muramidase
serum (lisozim): Peningkatan pada leukemia monositik
akut dan mielomonositik.
8.
Copper
serum: Meningkat.
9.
Zink
serum: Menurun.
10. Biopsi sumsum tulang:
SDM abnormal biasanya lebih dari 50% atau lebih dari SDP pada sumsum tulang.
Sering 60%-90% dari sel blast, dengan prekusor eritroid, sel matur. Dan megakariositis menurun.
11. Foto dada dan biopsy nodus limfe:
Dapat mengindikasikan derajat keterlibatan.
Pemeriksaan Laboratorium
a. Ciri Diagnostik :
- Anemia normokrom normositik
- Lekositosis, biasanya > 50.000/mm3
- Hapusan darah tepi : ditemukan jajaran lengkap seri mieloid
- Kromosom Philadelphia (+)
b. Ciri tambahan :
- Sumsum tulang : hiperseluler dengan dominasi granulopoetik
- Basofil meningkat
- Trombosit : stadium awal rendah, umumnya normal atau meningkat
- Kadar Vit. B12 serum dan kapasitas ikat Vit. B12 meningkat
- Fostase alkali netrofil rendah
Diagnosis
Banding
Diagnosis
banding dari leukemia myelositik kronik atau leukemia granulositik kronik:
a.
Polisitemia Rubra Vera (PRV).
b.
Trombositemia.
c.
Myelofibrosis.
d.
Reaksi leukemoid – tidak ada keganasan pada darah,
tetapi kemungkinan ditemukan tumor padat.
Penatalaksanaan
Tujuan dari terapi leukemia
mielositik kronik adalah untuk mencapai remisi lengkap, baik remisi hematologi
(digunakan obat-obat yang bersifat mielosupresif), remisi sitogenetik, maupun
remisi biomolekular. Begitu tercapai remisi hematologis, dilanjutkan terapi
interferondan atau cangkok sumsum tulang (Fadjari, 2006).
Hidroksiurea
Hidroksiurea adalah suatu analog
urea yang bekerja menghambat enzim ribonukleotida reduktanse sehingga
menyebabkan hambatan sintesis ribonukleotida trifosfat dengan akibat
terhentinya sintesis DNA pada fase S. Obat ini diberikan per oral dan
menunjukan bioavailabilitas yang mendekati 100% (Nafrialdi dan Gan, 2007).
Dosisnya adalah 30mg/kgBB/hari
diberikan sebagai dosis tunggal maupun dibagi 2-3 dosis. Apabila leukosit >
300.000/mmk, dosis boleh ditinggikan sampai maksimal 2,5gram/hari. Penggunaan
dihentikan bila leukosit <8000/mmk atau trombosit < 100.000 / mmk
(Fadjari,2006).
Efek sampingnya adalah mielosupresi,
mual, muntah, diare, mukositis, sakit kepala, letargi, dan kadang-kadang
terjadi rash makulo popular dan pruritus (Nafrialdi dan Gan, 2007).
Busulfan
Busulfan merupakan obat paliatif
pilihan pada leukemia mielositik kronik. Pada dosis rendah, depresi selektif
telihat granulopoiesis dan trombopoiesis, pada dosis yang lebih tinggi terlihat
depresi eritropoiesis. Obat ini sering menyebabkan depresi sumsum tulang
sehingga pemeriksaan darah harus sering dilakukan (Nafrialdi dan Gan, 2007).
Untuk pengobatan jangka panjang pada
leukemia mielositik kronik dosisnya sebanyak 2-6 mg / hari secara oral dan dapat
dinaikan sampai 12 mg/hari. Obat ini diberikan sampai hitung leukosit mencapai
<10.000/mmk, kemudian pemberian obat dihentikan dan dimulai kembali setelah
hitung leukosit mencapai >50.000/mmk (Nafrialdi dan Gan, 2007).
Efek samping yang dapat ditimbulkan
oleh busulfan antara lain adalah asthenia, hopotensi, mual, muntah, dan
penurunan berat badan, selain itu juga dapat menyebabkan katarak, fibrosis,
amenore, atrofi testis dll. Busulfan juga dapat menyebabkan fibrosis paru yang
jarang terjadi tetapi bersifat fatal (Nafrialdi dan Gan, 2007).
Imatinib
Imatinib merupakan penghambat
tirosin kinase pada onkoprotein BCR-ABL dan mencegah fosforilasi substrat
kinase oleh ATP. Obat ini diindikasikan untuk leukemia mielositik kronik yaitu
suatu kelainan sel hematopoietik yang ditandai dengan adanya kromosom
Philadelphia dengan translokasi t(9;22) yang menyebabkan fusi protein BCR-ABL.
Imatinib diberikan per oral dan diabsorpsi dengan baik oleh lambung. Obat ini
terikat kuat pada protein plasma, dimetabolisme oleh hati, dan dieliminasi
melalui empedu dan feses (Nafrialdi dan Gan, 2007).
Dalam beberapa kasus leukemia
mielositik kronik, dapat terjadi resistensi penyakit terhadap penggunaan
imatinib untuk fase kronik. Apabila hal ini terjadi maka dapat diberikan
dasatinib 140mg atau meningkatkan dosis imatinib menjadi 800mg (Kantarjian et
al, 2007).
Dosis untuk fase kronik adalah
400mg/hari setelah makan dan dapat ditingkatkan sampai 600mg/hari bila tidak
mencapai respon hematologik setelah 3 bulan pemberian, atau pernah membaik
tetapi kemudian memburuk dengan Hb menjadi rendah dan atau leukosit meningkat
dengan tanpa perubahan jumlah trombosit. Dosis harus diturunkan bila terjadi
neutropeni (<500/mmk) atau trombositopeni (<50.000/mmk) atau peningkatan
sGOT/sGPT dan bilirubin. Untuk fase krisis blas dapat diberikan langsung
800mg/hari (Fadjari, 2006).
Interferon alfa-2a atau Interferon
alfa-2b
Perlu premedikasi dengan analgetik
dan antipiretik sebelum pemberian obat ini untuk mencegah/mengurangi efek
samping interferon berupa flu like syndrome. Dosis 5 juta IU/mk/hari
subkutan sampai tercapai remisi sitogenetik, biasanya setelah 12 bulan terapi.
Sedangkan berdasar hasil penelitian di Indonesia, dosis yang dapat ditoleransi
adalah 3 juta IU/mk/hari (Fadjari, 2006).
Cangkok sumsum tulang belakang
Data menunjukan bahwa cangkok sumsum
tulang dapat memperpanjang masa remisi sampai > 9 tahun, terutama pada
cangkok sumsum tulang alogenik. Cangkok sumsum tulang tidak dilakukan pada
kromosom Ph negatif atau BCR-ABL negatif (Fadjari, 2006).
Penanganan kasus penyakit Leukemia
biasanya dimulai dari gejala yang muncul, seperti anemia, perdarahan dan
infeksi. Secara garis besar penanganan dan pengobatan Leukemia bisa dilakukan
dengan cara single ataupun gabungan dari beberapa metode dibawah ini:
Penatalaksanaan
terapi LMK bergantung pada 3 fase penyakit, yaitu :
1.
Fase kronis
Obat
pilihan :
- Busulphan (myleran) dosis 0,1 – 0,2 mg/kg BB/hari, terapi dimulai jika leukosit naik menjadi 50.000/mm3. Efek samping berupa aplasia sumsum tulang berkepanjangan, fibrosis paru, dan bahaya timbulnya leukimia akut.
- Hidroksiurea dosis ditritasi dari 500-2.000 mg, kemudian diberikan dosis pemeliharaan untuk mencapai leukosit 10.000-15.000/mm3, efek sampingnya lebih sedikit.
- Interveron alfa biasanya diberikan setelah jumlah leukosit terkontrol oleh hidroksiurea.
2.
Fase akselerasi
Sama dengan terapi
leukimia akut, tetapi respons sangat rendah.
3.
Transplantasi sumsum tulang
Memberikan
harapan penyembuhan jangka panjang, terutama untuk penderita yang berusia
kurang dari 40 tahun. Penanganan yang umum diberikan adalah allogeneic peripheral blood stem cell
transplantation.
4.
Terapi dengan memakai prinsip biologi
molekuler
Obat
baru imatinib mesylate (gleevec) yang dapat menekan aktivitas tyrosin kinase,
sehingga menekan proliferasi sel mieloid.
Metode lain :
- Chemotherapy / intrathecal medications
- Terapi Radiasi. Metode ini sangat jarang sekali digunakan
- Transplantasi bone marrow (sumsum tulang)
- Pemberian obat-obatan tablet dan suntik
- Transfusi sel darah merah atau platelet.
- Terapi Stem Cell
Sistem Terapi yang sering digunakan dalam menangani penderita leukemia adalah kombinasi antara kemoterapi dan pemberian obat-obatan yang berfokus pada pemberhentian produksi sel darah putih yang abnormal dalam bone marrow. Selanjutnya adalah penanganan terhadap beberapa gejala dan tanda yang telah ditampakkan oleh tubuh penderita dengan monitor yang komprehensif.
Prognosis
Harapan hidup rata-rata penderita LMK adalah 3-4 tahun
dari saat diagnosis ditegakkan. Hanya 30% dari penderita tersebut bertahan
hidup sampai 5 tahun. Kematian biasanya terjadi beberapa bulan setelah
mengalami fase akselerasi dari fase kronik. Bila telah sampai pada fase blas
maka kematian akan terjadi setelah 1-5 bulan akibat kegagalan sumsum tulang.
Beberapa petanda prognosis buruk adalah :
Beberapa petanda prognosis buruk adalah :
- Splenomegali ( >5 cm di bawah arkus, kosta )
- Trombositopenia ( <150/mm3 ) >500.000/mm3 )
- Leukositosis berat ( >100.000/mm3 )
- Proporsi sel blas meningkat ( >1% ) atau terdapat granulosit imatur ( >20% )
Menurut Fadjari (2006),
Faktor-faktor yang dapat memperburuk keadaan pasien antara lain:
- Pasien : usia lanjut, keadaan umum buruk, disertai gejala sistemik seperti penurunan berat badan, demam, keringat malam.
- Laboratorium : anemia berat, trombositopenia, trombositosis, basofilia, eosinofilia, kromosom Ph negative, BCR-ABL negative.
- Terapi : memerlukan waktu lama (>3 bulan) untuk mencapai remisi, memerlukan terapi dengan dosis tinggi, waktu remisi yang singkat.
Leukemia mielositik
kronik adalah penyakit yang jarang terjadi, tetapi memiliki angka kematian yang
tinggi. Dunia kedokteran kini sudah sangat maju dan telah ditemukan berbagai
metode untuk menekan leukemia mielositik kronik. Diharapkan dengan diagnosis
dan penanganan yang baik tersebut, kualitas dan harapan hidup penderita
leukemia mielositik kronik dapat ditingkatkan. Harapan untuk bertahan hidup itu
menjadi semangat para penderita kanker dalam menjalani hidupnya.
Daftar Pustaka/Referensi
- Besa, E., C., 2010. Chronic Myelogenous Leukemia, Emedicine.
- Dugdale, D., C., 2010. Chronic Myelogenous Leukemia, MedLine.
- Fadjari, H., 2006. Ilmu Penyakit Dalam (4th ed), Pusat Penerbitan Ilmu Penyakit Dalam Fakultas Kedokteran Universitas Indonesia, Jakarta.
- Hoffbrand, A. V., Pettit, J. E., Moss, P.A.H., 2005. Kapita Selekta Hematologi, (4th ed), EGC, Jakarta.
- Kantarjian H., Pasquini R.,Hamerschlak N.,Rousselot P.,Holowiecki J., Jootar S., et al. Dasatinib or high-dose imatinib for chronic-phase chronic myeloid leukemia after failure of first-line imatinib: a randomized phase 2 trial, Journal of The American Society of Hematology 2007;12: 5143-5150
- Markman, M., 2009. Chronic Myeloid Leukemia and BCR-ABL, Emedicine.
- Nafrialdi, Gan, S., R., 2007. Farmakologi dan Terapi (5th ed),Balai Penerbit FKUI, Jakarta.
- Price, S., A., Wilson, L., M., 2006. Patofisiologi : Konsep Klinis Proses-Proses Penyakit (6th ed), Penerbit Buku Kedokteran EGC, Jakarta.
- Vardiman, J., W., 2009. Chronic Myelogenous Leukemia, BCR-ABL1+, American Journal Clinical Pathology, 132, 248-249.
- Green T, Franklin W, Tanz RR, Leukemia in Pediatrics Just the Facts 2005 : 376 – 377
- Kliegman MR, RE Bhermann, HB Jenson, The Leukemias in Nelson Textbook of Pediatrics 18th Edition : 2116 – 2122
Kata Kunci Pencarian : Leukemia Mielositik Kronik, Leukemia Granulositik Kronik, CML, Makalah, Tesis, Desertasi, Jurnal, SKP (Satuan Kredit Profesi), Kompetensi, pdf, word, .pdf, .doc, .docx, Hematologi, Ilmu Penyakit Dalam, Karya Tulis Ilmiah, Referat, Skripsi, Disertasi, Refrat, modul BBDM, Belajar Bertolak Dari Masalah, Problem Based Learning, askep (asuhan keperawatan)






0 comments:
Posting Komentar