Definisi
Reaksi transfusi adalah semua kejadian ikutan yang terjadi karena transfusi
darah. Potensi untuk terjadinya komplikasi pada transfusi darah cukup besar,
namun kebanyakan masalah yang muncul hanya pada pasien yang membutuhkan
transfusi berulang atau dalam jumlah besar. Risiko yang berhubungan dengan
transfusi dari komponen spesifik darah cukup rendah. Meskipun demikian, risiko
tersebut harus dipertimbangkan dengan keuntungan setiap transfusi yang dilakukan (Weinstein, 2000).
Transfusi darah adalah proses menyalurkan darah atau produk berbasis darah
dari satu orang ke sistem peredaran orang lainnya. Transfusi darah
berhubungan dengan kondisi medis seperti kehilangan darah dalam jumlah besar disebabkan trauma, operasi, syok dan
tidak berfungsinya organ pembentuk sel darah merah. Transfusi darah
pada hakekatnya adalah suatu proses pemindahan darah dari seorang donor ke
resipien.
Untuk memastikan bahwa transfusi darah tidak akan menimbulkan reaksi
pada resipien maka sebelum pemberian transfusi darah dari donor kepada
resipien, perlu dilakukan pemeriksaan golongan darah ABO dan Rhesus serta uji
silang serasi antara darah donor dan darah resipien. Walaupun golongan darah
donor dan pasien sama, ternyata dapat terjadi ketidakcocokan (inkompatibilitas)
pada uji silang serasi. Sehingga perlu dilakukan analisis penyebab
ketidakcocokan pada uji silang serasi antara darah donor dan pasien. (1)
Sejak penemuan Landsteiner (1901)
sampai sekarang, telah diketemukan lebih dari 400 antigen golongan darah dalam eritrosit. Tapi
untuk kegunaan praktek, klinis yang terpenting hanya sistem golongan
darah ABO dan Rh. Pada sistem golongan darah ABO hanya ada 4 golongan darah
yaitu. A, B, AB dan 0. Golongan tersebut. berdasarkan atas ada atau tidak
adanya antigen A dan antigen B.
Dalam pelayanan kesehatan modern,
transfusi darah merupakan salah satu hal yang penting dalam menyelamatkan jiwa
pasien dan meningkatkan derajat kesehatan. Indikasi tepat transfusi darah dan komponen
darah adalah untuk mengatasi kondisi yang menyebabkan morbiditas dan mortalitas
bermakna yang tidak dapat diatasi dengan cara lain. Dalam perkembangannya
transfusi darah harus dilaksanakan sesuai dengna prosedur ketat oleh tenaga
profesional menggunakan darah yang aman dan berkualitas. Sebelum melakukan
transfusi darah perlu diketahui syarat-syarat dalam melakukan transfusi, agar
proses transfusi dapat berlangsung seperti yang diharapkan.
Sekitar disebutkan di atas 400
antigen golongan darah telah di laporkan. Makna klinis golongan darah dalam
transfusi darah adalah bahwa individu yang tidak mempunyai suatu antigen
golongan darah tertentu mungkin menghasilkan antibodi yang bereaksi dengan
antigen tersebut, yang kemungkinan menyebabkan reaksi transfusi.
Antigen-antigen golongan darah yang berbeda tersebut memiliki makna klinis yang
sangat bervariasi, dan yang terpenting adalah golongan darah ABO dan rhesus
(Rh).
Transfusi darah sendiri memiliki tujuan:
- Memelihara dan mempertahankan kesehatan donor.
- Memelihara keadaan biologis darah atau komponen – komponennya agar tetap bermanfaat.
- Memelihara dan mempertahankan volume darah yang normal pada peredaran darah (stabilitas peredaran darah).
- Mengganti kekurangan komponen seluler atau kimia darah.
- Meningkatkan oksigenasi jaringan.
- Memperbaiki fungsi Hemostatis.
- Tindakan terapi kasus tertentu.
Kecocokan antara antigen sel darah merah donor dengan antibody plasma
resipien haruslah dapat dipastikan, kalau tidak reaksi haemolitik yang
potensial fatal dapat terjadi.
Meskipun telah dilakukan pencocokan golongan darah, beberapa penderita
tetap dapat mengalami reaksi ringan transfusi darah seperti :
- Demam.
- Gatal dan bintik bintik merah pada kulit.
- Nafas pendek.
- Nyeri.
- Berdebar debar.
- Menggigil.
- Tekanan darah menurun.
Reaksi transfusi ini memang sedikit menakutkan namun tidak berbahaya jika
cepat ditangani. Reaksi transfusi adalah suatu komplikasi dari transfusi darah yang berupa
respon imun terhadap sel darah transfusi atau komponen lain yang di transfusikan
secara langsung atau dapat juga berupa respons non imun sebagai akibat dari
kelebihan beban sirkulasi, siderosis transfusi atau penularan infeksi. Risiko
yang berhubungan dengan transfusi dari komponen spesifik darah cukup rendah.
Meskipun demikian, risiko tersebut harus dipertimbangkan dengan keuntungan
setiap transfusi dilakukan (2,3,4,5)
Dalam suatu proses transfusi tersebut, adapun prinsip penanggulangan apabila terjadi reaksi transfusi yaitu dengan
cara:
- Berhenti melakukan transfusi
- Naikkan tekanan darah dengan koloid, kristaloid, jika perlu tambahan vasokonstriktor, inotropik.
- Berikan oksigen 100%
- Diuretic manitol 50 mg atau furosemid 10-20 mg.
- Antihistamin.
- Steroid dosis tinggi.
- Jika perlu exchange transfusion.
- Periksa analisis gas dan pH darah.
Tindakan transfusi darah atau komponennya relatif aman akan tetapi bukanlah tindakan tanpa risiko, tindakan ini dapat mengakibatkan risiko yang beragam dari yang ringan hingga fatal. Risiko transfusi darah ini dapat dibedakan atas reaksi
cepat dan lambat. (akan dibahas pada pokok bahasan terkait di bawah)
MACAM-MACAM GOLONGAN DARAH MANUSIA
Golongan darah adalah ciri khusus darah dari suatu individu karena adanya perbedaan jenis
karbohidrat dan protein pada permukaan membran sel darah merah. Dua jenis penggolongan darah yang paling penting adalah penggolongan ABO dan Rhesus (faktor Rh). Di dunia ini sebenarnya dikenal sekitar 46
jenis antigen selain antigen ABO dan Rh, hanya saja lebih jarang dijumpai.
Transfusi darah dari golongan yang tidak kompatibel dapat menyebabkan reaksi
transfusi. (6)
Sistem
Golongan Darah ABO.
Ditemukan oleh dr. Karl Landsteiner bahwa terdapat antigen pada eritrosit manusia yang diberi
nama antigen A dan antigen B sehingga ditemukan
suatu golongan darah ABO, sebaliknya pada serum/plasma darah manusia
ditemukan 2 macam zat antibodi yang masing-masing yaitu antibodi-A dan
antibodi-B. Antibodi-A merupakan lawan dari antigen-A sedangkan antibodi-B
merupakan lawan dari antigen-B (2).
- Individu dengan golongan darah A memiliki sel darah merah dengan antigen A di permukaan membran selnya dan menghasilkan antibodi terhadap antigen B dalam serum darahnya. Sehingga, orang dengan golongan darah A-negatif hanya dapat menerima darah dari orang dengan golongan darah A-negatif atau O-negatif.
- Individu dengan golongan darah B memiliki antigen B pada permukaan sel darah merahnya dan menghasilkan antibodi terhadap antigen A dalam serum darahnya. Sehingga, orang dengan golongan darah B-negatif hanya dapat menerima darah dari orang dengan dolongan darah B-negatif atau O-negatif
- Individu dengan golongan darah AB memiliki sel darah merah dengan antigen A dan B serta tidak menghasilkan antibodi terhadap antigen A maupun B. Sehingga, orang dengan golongan darah AB-positif dapat menerima darah dari orang dengan golongan darah ABO apapun dan disebut resipien universal. Namun, orang dengan golongan darah AB-positif tidak dapat mendonorkan darah kecuali pada sesama AB-positif.
- Individu dengan golongan darah O memiliki sel darah tanpa antigen, tapi memproduksi antibodi terhadap antigen A dan B. Sehingga, orang dengan golongan darah O-negatif dapat mendonorkan darahnya kepada orang dengan golongan darah ABO apapun dan disebut donor universal. Namun, orang dengan golongan darah O-negatif hanya dapat menerima darah dari sesama O-negatif.
Rhesus
Jenis penggolongan darah lain yang cukup dikenal adalah dengan memanfaatkan
faktor Rhesus atau faktor Rh. Nama ini diperoleh dari monyet jenis Rhesus yang
diketahui memiliki faktor ini pada tahun 1940 oleh Karl Landsteiner. Seseorang
yang tidak memiliki faktor Rh di permukaan sel darah merahnya memiliki golongan
darah Rh-. Mereka yang memiliki faktor Rh pada permukaan sel darah merahnya
disebut memiliki golongan darah Rh+. Jenis penggolongan ini seringkali digabungkan
dengan penggolongan ABO. Golongan darah O+ adalah yang paling umum dijumpai,
meskipun pada daerah tertentu golongan A lebih dominan, dan ada pula beberapa
daerah dengan 80% populasi dengan golongan darah B.
Kecocokan faktor Rhesus amat penting karena ketidakcocokan golongan.
Misalnya donor dengan Rh+ sedangkan resipiennya Rh-) dapat menyebabkan produksi
antibodi terhadap antigen Rh(D) yang mengakibatkan hemolisis. Hal ini terutama
terjadi pada perempuan yang pada atau di bawah usia melahirkan karena faktor Rh
dapat mempengaruhi janin pada saat kehamilan.
Interaksi perbedaan golongan darah rhesus antara janin dan ibu
Perbedaan golongan darah rhesus antara janin (fetus) dan ibu yang mengandung dapat menimbulkan interaksi pada kehamilan kedua dan seterusnya, terutama apabila ibu memiliki golongan darah rhesus faktor negatif dan janinnya Rh-positif. Terdapat beberapa langkah pencegahan yang dapat dilakukan untuk penyelamatan kehamilan-kehamilan berikutnya. Secara umum, grup golongan darah rhesus terdiri dari 5 antigen, dengan antigen D merupakan yang paling bersifat imunogenik yang kemudian paling sering terlibat dalam kelainan / gangguan janin. Plasenta berfungsi sebagai barrier (palang penahan) antara ibu dan fetus, tetapi eritrosit janin dapat memasuki sirkulasi darah ibunya yang dapat mengakibatkan perdarahan (tank haemorrhage) yang dapat terjadi pada saat abortus (spontan atau diinduksi) begitu juga selama persalinan normal, chorionic virus sampling (CVS), rotasi manual pada presentasi bokong, trauma dan prosedur invasif seperti amniosentesis.
Dapat disimpulkan, alloimunisasi (alloimmunization) antigen Rh atau inkompatibiltas terjadi apabila eritrosit janin Rh-positif memasuki aliran darah dari ibu yang mengandungnya yang memiliki golongan darah Rh-negatif dan ibu tersebut kemudian mengembangkan antibodi terhadap antigen D yang terdapat pada eritrosit fetal tersebut.
Walaupun umumnya antibodi ini belum terbentuk dan berpengaruh pada kehamilan pertama, namun dapat membahayakan pada kehamilan-kehamilan selanjutnya. Jika ibu yang sudah mengalami aloimunisasi kemudian hamil selanjutnya dengan janin Rh-positif, maka antibodinya akan mengikat dan melisis (destruksi) eritrosit fetus. Keadaan ini dikenal sebagai eritroblastosis fetalis (Erythroblastosis Fetalis).
Maka sebagai langkah pencegahan, ibu hamil yang memiliki golongan darah Rh-negatif yang belum tersensitisasi sebaiknya mendapat anti-immune globulin (RhoGAM) untuk menurunkan risiko inkompabilitas dan berkembangnya penyakit hemolitik dari bayi lahir pada kehamilan berikutnya. Injeksi RhoGAM (Rho(D) immune globulin) diberikan pada saat-saat kritis tersebut (abortus, persalinan, dan lain-lain), yang kemudian akan mengikat antigen D pada eritrosit janin di dalam sirkulasi ibunya dan mencegah pembentukan antibody, sehingga tidak akan menyebrang dan mempengaruhi kehamilan berikutnya.
Interaksi perbedaan golongan darah rhesus antara janin dan ibu
Perbedaan golongan darah rhesus antara janin (fetus) dan ibu yang mengandung dapat menimbulkan interaksi pada kehamilan kedua dan seterusnya, terutama apabila ibu memiliki golongan darah rhesus faktor negatif dan janinnya Rh-positif. Terdapat beberapa langkah pencegahan yang dapat dilakukan untuk penyelamatan kehamilan-kehamilan berikutnya. Secara umum, grup golongan darah rhesus terdiri dari 5 antigen, dengan antigen D merupakan yang paling bersifat imunogenik yang kemudian paling sering terlibat dalam kelainan / gangguan janin. Plasenta berfungsi sebagai barrier (palang penahan) antara ibu dan fetus, tetapi eritrosit janin dapat memasuki sirkulasi darah ibunya yang dapat mengakibatkan perdarahan (tank haemorrhage) yang dapat terjadi pada saat abortus (spontan atau diinduksi) begitu juga selama persalinan normal, chorionic virus sampling (CVS), rotasi manual pada presentasi bokong, trauma dan prosedur invasif seperti amniosentesis.
Dapat disimpulkan, alloimunisasi (alloimmunization) antigen Rh atau inkompatibiltas terjadi apabila eritrosit janin Rh-positif memasuki aliran darah dari ibu yang mengandungnya yang memiliki golongan darah Rh-negatif dan ibu tersebut kemudian mengembangkan antibodi terhadap antigen D yang terdapat pada eritrosit fetal tersebut.
Walaupun umumnya antibodi ini belum terbentuk dan berpengaruh pada kehamilan pertama, namun dapat membahayakan pada kehamilan-kehamilan selanjutnya. Jika ibu yang sudah mengalami aloimunisasi kemudian hamil selanjutnya dengan janin Rh-positif, maka antibodinya akan mengikat dan melisis (destruksi) eritrosit fetus. Keadaan ini dikenal sebagai eritroblastosis fetalis (Erythroblastosis Fetalis).
Maka sebagai langkah pencegahan, ibu hamil yang memiliki golongan darah Rh-negatif yang belum tersensitisasi sebaiknya mendapat anti-immune globulin (RhoGAM) untuk menurunkan risiko inkompabilitas dan berkembangnya penyakit hemolitik dari bayi lahir pada kehamilan berikutnya. Injeksi RhoGAM (Rho(D) immune globulin) diberikan pada saat-saat kritis tersebut (abortus, persalinan, dan lain-lain), yang kemudian akan mengikat antigen D pada eritrosit janin di dalam sirkulasi ibunya dan mencegah pembentukan antibody, sehingga tidak akan menyebrang dan mempengaruhi kehamilan berikutnya.
Tabel
kecocokan RBC
Golongan
darah Resipien
|
Donor
harus bergolongan darah:
|
|||
AB+
|
Golongan darah manapun
|
|||
AB-
|
O-
|
A-
|
B-
|
AB-
|
A+
|
O-
|
O+
|
A-
|
A+
|
A-
|
O-
|
A-
|
||
B+
|
O-
|
O+
|
B-
|
B+
|
B-
|
O-
|
B-
|
||
O+
|
O-
|
O+
|
||
O-
|
O-
| |||
Tabel
kecocokan plasma
Golongan
darah Resipien
|
Donor
harus bergolongan darah:
|
AB
|
AB manapun
|
A
|
A atau AB manapun
|
B
|
B atau AB manapun
|
O
|
O, A, B atau AB manapun
|
Golongan
darah lainnya
- Diego positif yang ditemukan hanya pada orang Asia Selatan dan pribumi Amerika.
- Dari sistem MNS didapat golongan darah M, N dan MN. Berguna untuk tes kesuburan.
- Duffy negatif yang ditemukan di populasi Afrika.
- Sistem Lutherans yang mendeskripsikan satu set 21 antigen.
- Dan sistem lainnya meliputi Colton, Kell, Kidd, Lewis, Landsteiner-Wiener, P, Yt atau Cartwright, XG, Scianna, Dombrock, Chido/ Rodgers, Kx, Gerbich, Cromer, Knops, Indian, Ok, Raph dan JMH.
Dengan meningkatnya penggunaan darah atau komponen komponennya maka
frekuensi terjadinya reaksi transfusi juga meningkat. Frekuensi terjadinya
reaksi transfusi semakin meningkat bila penyediaan dan supervisi kurang
sempurna, oleh karena itu walaupun transfusi darah sudah dianggap biasa, tetapi
haruslah disiapkan secara baik serta haruslah disadari akan kemungkinan reaksi
– reaksi yang dapat timbul (2).
Penelitian yang dilakukan di kota New
York pada tahun 1998, didapatkan 256 kasus pelayanan
transfusi yang mengalami kesalahan penggolongan darah ABO atau Rhesus group
sejak selama 10 tahun. Dimana 49 % dari kasus ini merupakan kesalahan uji dari
specimen serta kesalahan
transkripsi yang terjadi di dalam Bank
Darah, sedangkan 51 % terjadi di luar Bank Darah berupa kesalahan dalam
melakukan phlebotomy, kesalahan data tentang penerima dan sisanya
merupakan “multiple errors”. Dari
data diatas kesalahan terbanyak didapatkan dari bangsal akibat tertukarnya data pasien (3).
Sebagaimana diketahui bahwa kesalahan transfusi dapat menjadi resiko yang signifikan dan kesalahan terbanyak
berasal dari “human errors”, oleh karena itu bahwa hal yang demikian itu haruslah dapat dicegah.
Sehingga diharapkan dengan pemberian informasi dengan
jelas tentang reaksi transfusi,
pelaksana transfusi dapat mengenal tanda dan gejala serta penanganan
dan pencegahan dari reaksi transfusi.
Reaksi transfusi merupakan Semua
kejadian yang tidak menguntungkan penderita , yang timbul selama atau setelah
transfusi , dan memang berhubungan dengan transfusi tersebut. Transfusi darah
kadang menyebabkan reaksi transfusi. Ada jenis reaksi transfusi yang buruk dan
ada yang moderat. Reaksi transfusi bisa segera terjadi setelah transfusi
dimulai, namun ada juga reaksi yang terjadi beberapa hari atau bahkan lebih
lama setelah transfusi dilakukan. Untuk mencegah terjadinya reaksi yang buruk,
diperlukan tindakan pencegahan sebelum transfusi dimulai. Jenis darah diperiksa
berkali-kali, dan dilakukan cross-matched untuk memastikan bahwa jenis darah
tersebut cocok dengan jenis darah dari orang yang akan mendapatkannya. Setelah
itu, perawat dan teknisi laboratorium bank darah mencari informasi tentang
pasien dan informasi pada unit darah (atau komponen darah) sebelum dikeluarkan.
Informasi ini dicocokkan sekali lagi di hadapan pasien sebelum transfusi
dimulai.
Golongan Darah Sub Grup
Mungkin kita pernah mendengar tentang golongan darah A2 atau A lemah, sebenarnya apakah yang dimaksud golongan darah tersebut? Dan bagaimana bila hendak melakukan transfusi darah?
Secara prinsip, golongan darah itu ditentukan keberadaan atau sifat dari 2 hal: Antigen di permukaan eritrosit, dan Antibodi di serum darah. Dalam hal ini, yang diuji adalah Antigen A, Antigen B, Anti-A dan Anti-B.
Karena itu, untuk menguji golongan darah itu berbasis dua metode:
- Cell-grouping (Forward typing, Type 1) adalah menguji apa antigen yang di permukaan eritrosit.
- Serum-grouping (back typing, Type 2) adalah menguji apa antibodi di serum.
Mengapa demikian? Karena umumnya pemeriksaan dilakukan hanya terhadap darah, tanpa dipisahkan antara eritrosit dan serumnya. Bahkan juga tanpa adanya kontrol untuk menghindari kondisi darah yang memang sudah mengalami aglutinasi (mudahnya sudah terjadi perlekatan antar eritrosit sebelum dilakukan pemeriksaan golongan darah sehingga hasil pemeriksaan menjadi tidak valid).
Pada pemeriksaan di BDRS (Bank Darah Rumah Sakit) atau PMI (red cross), pengujian golongan darah dilakukan dengan kedua metode: cell-grouping maupun serum-grouping. Caranya diawali dengan memisahkan dulu antara eritrosit untuk cell-grouping dan serum untuk serum-grouping. Dengan langkah ini menjadikan pemeriksaan lengkap menjawab pertanyaan: apa antigennya, apa antibodinya.
Dengan menggunakan kedua metode, juga ada langkah validasi: kalau seseorang memiliki Antigen A maka tentu tidak akan memiliki Antibodi A. Demikian pula dengan Antigen B.
Contohnya adalah apabila ada pasien yang diduga memiliki golongan darah A2. Ini adalah sub-tipe dari golongan darah A. Mudahnya, 80% orang bergolongan darah A, sebenarnya lebih tepat disebut sebagai golongan darah A1. Sedangkan 20% orang sisanya bergolongan darah A2. Sebenarnya ada sekitar 20 subtipe golongan darah A. Hanya, yang signifikan secara klinis pada dua saja: A1 dan A2.
Sifat dari sub-tipe A2 adalah reaksi antigennya lebih lemah. Akibatnya ketika diuji HANYA dengan metode 1, tidak terdeteksi adanya antigen A. Maka dinyatakan golongan darahnya O. Tetapi ketika diperiksa di PMI menggunakan dua metode, maka terjadi hasil yang perlu dianalisis lebih lanjut. Bila benar golongan darah O, maka pada serum-grouping akan ditemukan baik anti-A maupun anti-B. Sedangkan di cell-grouping akan bersih, tidak didapatkan antigen.
Pada golongan darah A1, maka pada serum-grouping hanya ditemukan anti-B. Dengan hasil itu, kemudian dilakukan pemeirksaan lebih mendalam di cell-grouping, dan akhirnya ditemukan antigen A walau dengan reaksi yang lebih lemah. DI situlah akan dinyatakan sebagai Golongan Darah A2.
Sampai di sini, sebenarnya belum menjadi masalah besar terkait transfusinya. Artinya asal sudah benar-benar diuji golongan darahnya, kemudian dilakukan cross-match tanpa reaksi, berarti tidak masalah memberikan darah dari donor bergolongan darah A tanpa harus membatasi donor harus bergolongan darah A2.
Lantas, apa masalahnya pada contoh kasus di atas? Dari semua orang bergolongan darah A, maka sekitar 20% diantaranya adalah bergolongan darah A2. Dari 20% tersebut, sekitar 10-20% nya lagi (artinya sekitar 2-4% dari semua orang bergolongan darah A) adalah mereka yang bergolongan darah A2 TETAPI disertai adanya Anti-A1.
Pada pemeriksaan golongan darah kelompok terakhir ini, akan didapatkan diskrepansi antara cell-grouping dan serum-grouping. Ditemukan Anti-A tetapi juga ada Antigen A. Maka ini sebenarnya adalah: ada Antigen A2 maupun ada Antibodi A1.
Pada 1-2% orang bergolongan darah A ini dengan sub tipe A1 dan memiliki Anti-A1 inilah yang akan bereaksi bila diberi darah transfusi dari sembarang orang bergolongan darah A. Yang bisa diberikan adalah darah dari donor yang sama-sama bergolongan darah A2 dengan disertai Anti-A1.
Untuk itu, pada kasus seperti di atas, harus dilakukan upaya memastikan dulu apakah darah pasien memiliiki Anti-A1. Bila benar adanya, maka harus dicari donor dengan kondisi yang sama. Memang tidak mudah, karena itu tadi, hanya sekitar 1-2% dari semua yang bergolongan darah A.
Untuk memastikannya memang diperlukan reagen khusus A1. Tidak mudah untuk menyediakannya. Bila tidak bisa memastikan menggunakan reagen, maka langkah selanjutnya adalah mencoba sebanyak mungkin donor sampai ketemu yang benar-benar sesuai dan tidak menimbulkan reaksi. Ini tentu memakan waktu dan membutuhkan biaya relatif tinggi. Hal demikian perlu disampaikan kepada para pihak terutama pasien agar tidak timbul salah paham.
Sifat A2 bisa juga muncul pada orang dengan golongan darah AB, dimana komponen A nya juga terkena potensi adalah A1 atau A2. Sehingga sebenarnya juga ada yang A1B dan A2B. Terhadap yang A2B pun ada potensi untuk memiliki Anti-A1 seperti pada kelompok golongan darah A. Berarti cara penanganan pada saat dibutuhkan transfusi juga sama.
Apakah ada juga Sub-grup pada golongan darah B? Secara ilmiah, diyakini bahwa ada juga Sub tipe golongan darah B, hanya sangat sangat jarang. Sejauh ini juga belum didapatkan efek signifikan terhadap pemberian transfusi pada orang golongan darah B akibat adanya beda sub tipe.
Klasifikasi dan Penatalaksanaan
Reaksi transfusi di klasifikasikan sebagai tipe Akut (cepat) dan Delayed (lambat), dimana masing-masing dari tipe
tersebut terdiri dari reaksi akibat Respon Imun dan Respon Non Imun (2,8).
A.
Reaksi Transfusi akut :
- Imunologi :
- Reaksi Hemolitik Akut
- Reaksi Alergi.
- Reaksi Demam Non Hemolitik
- Reaksi Anafilaksis
- Kerusakan Paru akut akibat Transfusi
- Non Imunologi :
- Reaksi Hemolitik Non Imunologi
- Kelebihan Beban Sirkulasi
- Emboli Gas/Udara
- Keracunan Sitrat
- Gangguan Irama Jantung
- Tromboflebitis
- Gangguan Hemostatis
B.
Reaksi Transfusi Delayed (Lambat) :
- Imunologi :
- Reaksi Hemolitik Lambat
- Sensitisasi imun terhadap antige Rhesus D
- Purpura Pasca Transfusi
- Non Imun :
- Reaksi Penularan Infeksi
- Siderosis Transfusi
A.
Reaksi Transfusi akut
Reaksi Transfusi akut adalah reaksi yang timbul sampai dengan 24 jam
setelah pemberian transfusi. Pembagiannya berdasarkan reaksi Imun dan Non Imun.
Reaksi
Imunologi :
I.
Reaksi Hemolitik Akut (Acute
Hemolytic Reaction) (1,2,8,9,10)
Reaksi
hemolisis akut adalah reaksi yang disebabkan inkompatibilitas sel darah merah.
Antibodi dalam plasma pasien akan melisiskan sel darah merah yang inkompatibel.
Meskipun volume darah inkompatibel hanya sedikit (10-50 ml) namun sudah dapat
menyebabkan reaksi berat. Semakin banyak volume darah yang inkompatibel maka
akan semakin meningkatkan risiko
Pasien yang
mengalami reaksi hemolitik akut mungkin mengalami mengeluh rasa panas di muka (flushing), nyeri di tempat infuse, nyeri
dada atau punggung, gelisah, cemas, mual, atau diare, dispnea. Tanda berupa demam dan menggigil serta temuan khas pada syok dan gagal
ginjal. Pada pasien koma atau dalam
anestesi, indikasi pertama mungkin hemoglobulinuria,
atau perdarahan generalisata akibat
koagulasi intravaskuler diseminata.
Pemeriksaan
reaksi transfusi hemolitik
Dilakukan pemeriksaan teliti identitas donor dan resipien, penyebab
tersering adalah karena kesalahan klinis, terutama kesalahaan pemberian label
spesimen. Langkah berikutnya adalah membuktikan adanya destruksi sel darah
merah, pemeriksaan penyebabnya, dan penatalaksanaan status klinis pasien.
Pada hemolisis intravaskuler yang baru terjadi, hemoglobulin bebas dapat
mewarnai plasma dan urin. Laboratorium dapat mengkonfirmasi peningkatan
hemoglobulin bebas, adanya methemalbumin,
atau penurunan haptoglobin serum bila perlu. Indikator terbaik adanya hemolisis
intravaskuler adalah adanya peningkatan bilirubin tidak terkonjugasi (indirek)
dan kegagalan hematokrit mencapai kadar pascatransfusi yang diharapkan.
Penatalaksanaan
hemolisis akibat reaksi transfusi
Segera menghentikan transfusi, lakukan terapi simptomatik dengan anti
piretik oral/supp dan/atau anti histamine iv, setelah 15-30 menit berikan
hidrokortison dan epinefrin iv kemudian infuse manitol 10 % yang diteruskan
dengan pemberian bikarbonat natrikus serta diuretika (1). Buatlah
laporan kepada Bank Darah untuk pemeriksaan akan sebab-sebab reaksi.
Pencegahan
Hemolisis akibat Reaksi transfusi
Dilakukan pemeriksaan teliti identitas donor dan resipien
II.
Reaksi Alergi
Reaksi alergi terjadi pada 1% dari semua transfusi darah, sering terjadi
pada orang – orang dengan riwayat alergi, dan yang lebih sering lagi pada orang
– orang yang telah banyak mendapat transfusi darah sebelumnya. Reaksi alergi
ini disebabkan oleh adanya antibody dalam tubuh penderita terhadap protein
dalam plasma donor, atau pemindahan alergi dari donor (1,2,8,9)
Tanda dan
Gejala
- Urtikaria disertai gatal, biasanya timbul segera mulainya transfusi.
- Dapat disertai demam, sakit kepala dan muntah.
- Edema pada muka, bibir, dan kelopak mata.
- Edema laring jarang, namun bila timbul merupakan komplikasi yang berat.
- Dapat timbul gejala – gejala asma bronchial.
- Jarang terjadi reaksi anafilakik dengan gejala shok, tetapi bila ada, maka tanda awalnya adalah takikardi, impotensi dan sesak nafas.
Penatalaksanaan
(1,2,8)
- Bila gejala alergi ringan berupa urtikaria, transfusi diperlambat dan diberikan antihistamin iv.
- Bila timbul gejala – gejala berat, transfusi dihentikan dan diberikan adrenalin, antihistamin dan kortikosteroid.
Pencegahan
- Pada penderita dengan riwayat alergi sesudah transfusi atau penyuntikan, reaksi ini dapat dicegah dengan pemberian eritrosit yang telah dicuci.
- Dapat diberikan antihistmin dan korikosteroid sebelum transfusi darah.
- Dapat dilakukan skin test sebelumnya dengan plasma donor. Hasil negative belum tentu bebas reaksi karena dapat pula terjadi “false negative”. Namun hasil positif dapat dipastikan akan terjadi reaksi bila transfusi dilakukan.
III.
Reaksi Demam Non Hemolitik / Aloimunisasi
Karena tidak ada dua manusia yang memiliki susunan genetik yang sama,
kecuali kembar identik, proses transfusi darah berarti memasukkan banyak
antigen asing. Antigen ini tidak secara langsung mengakibatkan reaksi
imunologis. Antibodi pada resipien akan terbentuk dalam hitungan hari, minggu
atau bulan setelah proses transfusi.
Reaksi imunologi ini disebabkan rangsangan aloantigen asing yang terdapat
pada eritrosit, leukosit, trombosit dan protein plasma. Bila resipien mendapat
transfusi yang mengandung antigen tersebut maka akan terjadi pembentukan
antibodi sehingga kelak bila mendapat transfusi dapat terjadi mediasi
imunologi. Komplikasi ini hanya terdapat pada pasien yang perlu berulang-ulang
mendapat transfusi atau memerlukan sejumlah darah yang banyak, sekitar 10 kali
transfusi.
Tanda dan
Gejala
- Demam timbul secara tiba – tiba. Biasanya ½ - 3 jam mulainya transfusi. Suhu badan sekitar 38° C – 40° C.
- Biasanya disertai menggigil, penderita gelisah, sakit kepala dan disertai mual dan muntah.
- Jarang menimbulkan bahaya pada penderita, kecuali bila penderita dengan keadaan umum buruk.
Penatalaksanaan
- Selimuti penderita agar tidak kedinginan
- Anti piretika dan anti histamin dan/atau kortikosteroid.
- Sedativa bila penderita gelisah.
- Transfusi diperlambat, Bila tidak ada perbaikan transfusi dihentikan atau diganti
Pencegahan
- Pada penderita-penderita anemia yang hanya membutuhkan erirosit, eritrosit saja yang diberikan sedang plasma dan yang banyak mengandung leukosit dan trombosit tidak diberikan.
- Pada penderita-penderita yang telah terbukti adanya antibody terhadap leukosit dan trombosit, sebaiknya diberikan washed red cells (eritrosit cuci).
IV.
Reaksi Anafilaksis
Reaksi anafilaktik ini sangat jarang, diperkirakan hanya terjadi pada 1 dari 170.000 transfusi. Reaksi anafilaktik dapat terjadi pada pasien dengan defisiensi IgA dan pasien yang memiliki antibodi anti-IgA. Dua tanda klasik reaksi anafilaktik segera terjadi
yaitu gejala hanya setelah beberapa millimeter darah atau plasma dimasukkan tanpa adademam. Sitokin
dalam plasma merupakan salah satu penyebab bronkokonstriksi dan vasokonstriksi
pada resipien tertentu.
Tanda dan
Gejala
- Batuk – batuk dengan kesulitan bernafas, disertai bronkospasme.
- Mual, muntah terkadang disertai dengan diare dan dengan abdominal cramps
- Penurunan kesadaran, hipotensi, bradikardi, dan shok.
- Tampak beberapa saat setelah diberikannya transfusi.
Penatalaksanaan
- Hentikan transfusi
- Prinsipnya ABC, yaitu dengan bebaskan jalan nafas dan berikan bantuan nafas serta sirkulasi agar tetap stabil.
- Berikan epinepherin (0,4 ml dari 1:1000 solution) sc/im
- Berikan cairan koloid jika memungkinkan
- Jangan berikan kembali transfusi, lakukan pemantauan tanda – tanda vital secara intensif sampai stabil.
Pencegahan
- Pada penderita yang memiliki antibody terhadap molekul IgA, sebaiknya ditangani dengan komponen darah defisiensi IgA dari saudara atau daftar donor.
- Dapat dilakukan skin test sebelumnya dengan plasma donor. Hasil negative belum tentu bebas reaksi karena dapat pula terjadi false negative. Namun hasil positif dapat dipastikan akan terjadi reaksi bila transfusi dilakukan.
V.
Kerusakan Paru akut akibat Transfusi (Transfusion-Related
Acute Lung Injury = TRALI)
Kerusakan paru disebabkan transfusi antibodi di dalam plasma donor, yang
bereaksi dengan granulosit resipien. Diduga aglutinasi granulosit dan aktivasi
komplemen terjadi dalam jaringan vaskuler paru, menyebabkan endotel kapiler
rusak sehingga terjadi kebocoran cairan kedalam alveoli.
Umumnya berupa ”respiratory distress”
berat yang tiba-tiba, disebabkan oleh sindrom edema pulmonal non kardiogenik.
Menggigil, panas, nyeri dada, hipotensi dan sianosis, sebagaimana umumnya edema
paru, mungkin ada. Pada pemeriksaan radiologis nampak edema paru.
Reaksi dapat terjadi dalam beberapa jam selama transfusi. Pada awalnya
berat, umumnya akan mereda dalam 48-96 jam dengan bantuan pernafasan, tanpa gejala
sisa.
Penanganan dengan tindakan mengatasi edema paru dan hipoksia, termasuk
bantuan pernafasan bila diperlukan. Dosis tinggi kortikosteroid mungkin
menguntungkan, karena menghambat agregrasi granulosit.
Reaksi Non
Imunologi
1. Reaksi Hemolitik Non Imun (1,8,9)
Reaksi hemolitik non imun merupakan reaksi akibat transfusi yang disebabkan bukan karena reaksi antara antigen dan antibody,
melainkan karena pemberian darah yang telah mengalami hemolisis atau oleh
karena pemberian transfusi bersama – sama dengan larutan hipotonis. Pada
pemberian darah yang telah terhemolisis disebabkan oleh ; Darah donor sudah
terlalu lama disimpan, Cara penyimpanan yang kurang baik, sehingga eritrosit
dapat membengkak atau hancur, Pemanasan tiba - tiba dengan diberikan atau
dimasukkan air panas yang temperaturnya melebihi panas tubuh atau suhu yang
terlalu rendah, Pemberian transfusi dengan cara memompa atau dengan tekanan,
Telah terkontaminasi dengan bakteri, sehingga eritrosit hancur
Tanda dan
Gejala
Cepat dan beratnya gejala bervariasi, ada yang baru 40 – 50 ml sudah timbul
gejala, ada yang setelah 1-2 jam transfusi dihentikan. Pada yang cepat,
gejalanya biasanya berat. Pada reaksi yang berat memberikan gejala yang klasik
yakni :
- Penderita gelisah, takut, rasa sesak, mual, munah, sakit pada region lumbal, kaki dan prekordial.
- Menggigil, demam, takikardi dan shok.
- Dapat disusul oliguria dan anuria akibat kegagalan ginjal mendadak.
- Dapat timbul gangguan hemostatis berupa perdarahan yang abnormal dari vena punksi atau luka operasi.
- Pada penderita yang sedang dalam pembiusan tanda dan gejala sering tidak tampak. Harus dicurigai adanya reaksi hemolitik bila nadi meningkat dengan cepat, tekanan darah yang tiba-tiba menurun serta perdarahan yang sukar diatasi.
- Gejala - gejala setelah melewati fase akut yaitu danya ikterus dan uremia akibat kegagalan ginjal mendadak.
- Terjadinya kegagalan ginjal mendadak dan gangguan hemostatis disebabkan oleh proses koagulasi intravaskuler (DIC).
Pemeriksaan
Laboratorium :
- Hemoglobinemia secara mudah diketahui darah didiamkan plasma berwarna merah.
- Hemoglobinuria dimana urin berwarna seperti air daging.
- Pada fase berikutnya adanya hiperbilirubinemia dan ureum dapat meningkat
- Adanya gangguan ketidakseimbangan elektrolit akibat terjadi kegagalan ginjal.
Penatalaksanaan
- Transfusi segera dihentikan
- Diganti dengan darah yang kompatibel atau plasma ekspader untuk mengatasi shok.
- Kortikosteroid dan noradrenalin dapat diberikan
- Untuk merangsang diuresis dapat diberikan manitol atau pemberian diuretika furosemid dosis tinggi.
- Bila ada gangguan hemostatis pengobatan seperti DIC.
- Pada penderita yang menetap dengan anuria atau oligouria dirawat dengan kegagalan ginjal akut.
Pencegahan :
- Penyimpanan darah yang baik
- Teliti dalam mengambil darah dengan memperhatikan tanggal (lama) penyimpanan darah.
- Pada setiap botol darah, awasi menit – menit pertama pemberian transfusi, sebab gejala yang berat dapat terjadi 40-50 ml pertama.
2. Kelebihan beban sirkulasi (1,9)
Terjadinya hipervolemia secara mendadak akibat transfusi akan menyebabkan
terjadinya bendungan dalam paru yang disusul dengan sembab paru dan akan tampak
gejala – gejala dekompensasi jantung mendadak, edema paru serta hiperhidrosis
renalis. Komplikasi dekompensasi kordis merupakan yang terpenting karena banyak
menyebabkan kematian. Kemungkinan terjadinya over transfusi lebih besar pada penderita – penderita dengan anemia
kronis, pada orang tua, anak kecil, dan pada penderita dengan penyakit paru,
jantung dan penyakit degeneratif.
Tanda dan
Gejala
- Seperti gejala dekompensasi kordis mendadak, timbul selama transfusi atau segera setelah transfusi dihentikan.
- Penderita sesak, ortopnoe, sianosis, batuk – batuk dengan dahak kemerah – merahan.
- Tekanan vena sentralis meningkat.
- Pada auskultasi terdengar rhonki basah halus dan krepitasi.
Penatalaksanaan
(1,6,8,9)
- Transfusi segera dihentikan dan penderita ditegakkan.
- Berikan Diuretika (furosemid iv), Digitalis iv.
- Oksigenasi
- Torniket keempat ekstremitas dilonggarkan secara bergantian
- Phlebotomi.
Pencegahan (1,4,6,9)
- Pada pengobatan anemia sebaiknya hanya diberikan packed red cell saja.
- Pengawasan vena sentralis.
- Pada penderita yang diduga mudah terjadi komplikasi ini, transfusi sebaiknya secara perlahan – lahan.
- Pemberian diuretika sebelum/selama transfusi.
3. Emboli Udara (1)
Kejadian ini dapat terjadi pada permulaan transfusi atau yang paling sering
pada waktu transfusi habis dan tak terkontrol oleh petugas. Juga terjadi pada transfusi yang dipercepat dengan meninggikan tekanan,
dengan cara memasukkan udara ke dalam botol, bisa terjadi juga pada saat
pemasangan selang transfusi atau waktu penggantian botol darah. Namun dengan
adanya kantong plastik untuk darah emboli darah sudah jarang terjadi.
Tanda dan
Gejala
- Sesak nafas, sianosis dan gelisah
- Takikardi dan tekanan darah menurun
- Syncope terjadi oleh karena adanya tanda-tanda tersebut dan terjadi begitu cepat sehingga penderita dapat mendadak iskemia serebral.
- Pingsan dan dapat disusul dengan kematian.
Penatalaksanaan
- Selang segera diklem
- Penderita segera dimiringkan ke kiri (jika memungkinkan) dan kepala direndahkan sedang tungkai ditinggikan dengan demikian udara diharapkan tertahan di ventrikel kanan, tidak ikut aliran darah ke paru.
- Oksigenasi.
Pencegahan
- Pantau dan pastikan selang transfusi bebas dari udara.
- Perhatikan jika kantong darah sudah akan habis, untuk mencegah masuknya udara.
4. Keracunan Sitrat
Darah simpan supaya awet dan tidak membeku diberikan pengawet campuran
sitrat untuk mengikat kalsium agar tidak terjadi pembekuan, fosfat sebagai
penyangga (buffer), dan dekstrosa sebagai sumber energi sel darah merah serta
Ademin untuk membantu resistensi adenosin Trifosfat dan menjaga supaya 2,3 DPG
tidak cepat rusak.
Pada penderita yang mengalami penyakit hepar dan ginjal yang berat, akan
menderita intoksikasi sitrat oleh karena sitrat dimetabolisme di hati dan
diekskresi di ginjal.
Pasien yag berisiko untuk berkembang menjadi keracunan sitrat atau deficit kalsium ialah mereka yang mendapat transfusi plasma, wholeblood,
trombosit dengan kecepatan melebihi 100 mL/menit, atau lebih rendah pada pasien dengan penyakit hati. Dimana hati tidak bias mengikuti pemberian yang cepat, tidak bisa memetabolasi sitrat,mengurangi
kalsium yang terionisasi. Hipokalsemia dapat memicu aritmia jantung.
Tanda dan
Gejala
- Tremor
- Perubahan EKG : ST segmen memanjang
Penatalaksanaan
Pemberian glukonas kalsikus 10 % 4 – 8 cc setiap pemberian transfusi 1 unit kolf darah.
5. Gangguan Irama Jantung
Pada penderita yang menerima transfusi darah yang masif (cepat dan banyak)
dapat timbul gangguan irama jantung yang pada keadaan berat dapat menyebabkan cardiac arrest.
Faktor-faktor
penyebab :
- Hiperkalemi. Khusus bila digunakan darah yang telah lama disimpan (lebih dari satu minggu), dimana telah banyak ion kalium keluar dari sel-sel darah ke dalam plasma. Keadaan hiperkalemi lebih mudah terjadi bila penderita insufisiensi ginjal.
- Keracunan sitrat yang menyebabkan hipokalsemia, sehingga memberikan gejala tetani keracunan sitrat lebih mudah terjadi bila ada gangguan hepar.
- Darah yang dingin yang diberikan secara cepat dan banyak (masif)
Penatalaksanaan
- Berikan obat Anti Aritmia
- Apabila terjadi cardiac arrest lakukan resusitasi jantung – paru
- Bila penyebab adalah intoksikasi sitrat lakukan terapi seperti pada intoksikasi sitrat
Pencegahan :
- Hiperkalemi. Usahakan gunakan darah yang belum terlalu lama disimpan.
- Keracunan sitrat dapat dihindari dengan pemberian 10 ml 10 % larutan kalsium glukosa setiap liter darah pada transfusi yang masif.
- Memanaskan darah sampai suhu tubuh, tetapi hati-hati terjadinya over heating karena dapat terjadi hemolisis.
6. Thrombo
Flebritis
Merupakan peradangan pada sepanjang pembuluh darah vena yang digunakan. Biasanya sering timbul pada transfusi yang lama. Walaupun jarang terjadi
namun dapat menyebabkan komplikasi berupa emboli dan/atau sepsis.
Penatalaksanaan
- Anti inflamasi, phenylbutazon 3 x 100 mg/hari, memberikan hasil yang baik.
- Antibiotika terutama bila ditakutkan terjadinya infeksi
Pencegahan
- Transfusi setiap 48 jam harus dipindahkan ke vena yang lain.
- Pengawasan, bila ada tanda-tanda peradangan, harus segera dipindahkan.
7.
Gangguan Hemostatis
Pada suatu transfusi darah dapat terjadi gangguan hemostatis atau koagulasi
yang memberikan gejala-gejala perdarahan.
Faktor-faktor
penyebab :
·
Dilutional
trombocytopenia (trombositopenia akibat pengenceran)
Darah yang telah disimpan lebih dari 48 jam, hampir tidak mengandung
trombosit lagi, sehingga sesudah transfusi darah yang masif trombosit penderita
mengalami pengenceran.
·
Kekurangan
faktor V dan Viii (faktor labil)
Pada penyimpanan darah secara biasa faktor V dan VIII juga cepat rusak,
tetapi telah diselediki setelah penyimpanan 21 hari, faktor-faktor ini masih
ada 20 % - 50 %, sedang untuk proses pembekuan berjalan biasa, cukup dengan 5 –
20 % dari kadar normal, sehingga kekurangan faktor-faktor ini bukan sebab utama
terjadi perdarahan pasca tranfusi.
·
Disseminata
Intravasculer Coagulation (DIC)
Diduga oleh adanya hipoksia jaringan dan Stagnant blood flow akan dilepaskan tromboplastin jaringan yang
selanjutnya merangsang terjadinya koagulasi intravaskuler.
Penatalaksanaan
dan Pencegahan :
- Pada transfusi yang masif sebaiknya diselingi pemberian darah segar yang masih cukup mengandung trombosit dan faktor-faktor pembekuan.
- Bila ada tanda-tanda D.I.C, lakukan terapi D.I.C
B. Reaksi Transfusi Delayed (lambat)
Reaksi transfusi yang terjadi setelah 24 jam pemberian transfusi.
Pembagiannya berdasarkan akibat reaksi Imun dan Non Imun
Reaksi
Imunologi :
- Reaksi Hemolitik Lambat
Reaksi ini biasanya timbul setelah 3-21 hari setelah transfusi (1)
reaksi ini biasanya ringan dan dapat sembuh sendiri. Reaksi ini umumnya
bersifat sekunder, terjadi sesudah kemasukan antigen eritrosit, respon
terbentuknya antibodi lambat, puncak reaksi tercapai juga lambat. Pada reaksi
transfusi hemolotik lambat ini, perusakan eritrosit donor terjadi
ekstravaskular, yaitu di sistem retikulo endotelial (clearance dipercepat)
Tanda dan
Gejala
Gejala yang timbul dapat berupa Sakit kepala (berdenyut), sakit pinggang,
panas, muka kemerahan, kelesuan yang hebat, sakit dada, respirasi menjadi cepat
dan pendek, urtikaria, anemia, kadang – kadang hipotensi dan takikardi, dapat
pula mengakibatkan gagal ginjal akut (1).
Terapi (Seperti terapi
pada reaksi hemolitik yang lain)
- Transfusi segera dihentikan
- Diganti dengan darah yang kompatibel atau plasma ekspader untuk mengatasi shok.
- Kortikosteroid dan noradrenalin dapat diberikan
- Untuk merangsang diuresis dapat diberikan manitol atau pemberian diuretika furosemid dosis tinggi.
- Bila ada gangguan hemostatis pengobatan seperti DIC.
- Pada penderita yang menetap dengan anuria atau oligouria dirawat dengan kegagalan ginjal akut.
2.
Sensitisasi imun terhadap antigen Rhesus D
Sensitisasi imun terhadap antibody Rhesus D dapat menyebabkan hemolisis
ekstravaskuler karena bersifat imun. Hal tersebut
terjadi dari transfusi sebelumnya atau kehamilan (8,9).
Tanda dan
Gejala
Klinis yang tampak berupa malaise, ikterus serta demam dijumpai pada 1:500
pasien yang ditransfusi, biasanya ringan dan timbul 5-10 hari setelah
transfusi. Syok dan penyulit ginjal jarang terjadi. Sekitar 1 dari 150 pasien
asimptomatik akan membentuk antibody baru setelah 1 minggu transfusi, dan
menunjukkan peningkatan amnestik antibody yang sebelumnya tidak terdeteksi oleh
rangsangan transfusi. Walaupun jarang, pasien dapat menghancurkan semua sel
yang ditransfusikan tanpa memperlihatkan adanya sel antibody.
Penatalaksanaan
Pasien yang mengalami hemolisis ekstravaskuler akibat sensitisasi imun
terhadap rhesus D harus di tangani secara konservatif. Transfusi lebih lanjut
harus ditunda sampai serologi pasien dapat ditentukan dengan jelas, kecuali
bila nyawa pasien terancam. Penanganan yang lainnya bersifat simptomatik
seperti pada penatalaksanaan reaksi hemolisis yang lain.
Pencegahan
Anti-D bertanggung jawab untuk sebagian besar problem klinis yang bersamaan
dengan system ini oleh karena itu skrinning
orang – orang terhadap rhesus D positif atau rhesus D negative memberikan
maksud klinik terhadap pencegahan kasus ini.
3.
Purpura Pasca Transfusi
Merupakan pengembangan trombositopeni yang mengancam kehidupan, terjadi
pada hari ke 5-10 sesudah transfusi. Ini disebabkan oleh berkembangnya
aloantibodi yang ditijukan kepada antigen khusus trombosit.
Reaksi Non
Imunologi
1. Reaksi Penularan
Penyakit
Transfusi dengan darah yang telah kejangkitan kuman sangat berbahaya,
apalagi telah lama disimpan dapat menyebabkan syok sampai kematian. Untungnya kejadian ini jarang terjadi, meskipun darah diambil secara steril
mungkin, umumnya akan terjadi kontaminasi dengan kuman yang ada di kulit atau
diudara, tetapi darah segar bersifat bakterisid sehingga kuman yang
terkontaminasi sebagian besar akan mati, sedang kuman yang tidak mati, bila
darah yang akan diambil dilakukan penyimpangan dengan baik (dengan segera
dimasukkan dalam refrigerator). Kuman tersebut tidak akan berkembang biak dan
tidak akan memberikan gejala klinis. Tetapi bila penyimpanan tidak baik atau
darah dibiarkan dengan temperature ruangan maka kuman akan cepat berkembang.
Yang paling banyak ditemukan ialah kuman gram (-), yang menimbulkan gejala –
gejala syok akibat endotoksin.(1,9).
Tanda dan Gejala
Pada darah
yang mengalami kontaminasi berat akan menyebabkan sepsi akut dan syok
endotoksin dengan didahului demam, menggigil, berkeringat, mual, muntah,
takikardi disusul penurunan tekanan darah. Kadang – kadang sulit dibedakan dengan reaksi hemolitik. Kematian dapat
terjadi sesudah transfusi. Untuk membedakannya secara sederhana :
- Ambil darah penderita, diamkan sejenak dan dilihat bila plasmanya berwarna merah merah oleh adanya hemoglobinemia, berarti adanya hemolisis
- Buat preparat hapus dari sisa darah botol transfusi dan diwarnai menurut gram, bila terlihat kuman berarti darah yang mengalami kontaminasi kuman.
Diagnosa diperkuat dengan pemeriksaan kultur darah dari sisa darah yang
diberikan dan dari darah penderita. Adapun penularan penyakit yang dilaporkan
oleh peneliti dan para ahli Hematologi adalah sebagai berikut (1) :
1. Sebab Viral:
b.
Cito Megalo
Virus
c.
EBV
d.
AIDS
2. Sebab Triponema (sifilis)
3. Sebab Protozoa:
a.
Malaria
b.
Chaga’s
Disease
c.
Tryponemiasis
d.
Kala Azar
4. Sebab Bakterial:
a.
Bakteremia
b.
Kontaminasi :
- Coliform Sp
- Pseudomonas
- Proteus
Untuk mengurangi potensi penularan penyakit, dilakukan penapisan faktor
risiko donor berdasarkan riwayat medis dan pemeriksaan dengan serangkaian uji
laboratorium. Telah digunakan teknik sterilisasi untuk beberapa komponen plasma
dan produk fraksional, namun belum diciptakannya metode untuk melakukan
sterilisasi terhadap komponen sel. Di bawah ini kami jelaskan sedikit tentang
beberapa penyakit yang kami anggap perlu dan umum untuk dilakukan pemeriksaan.
Hepatitis
Risiko hepatitis virus (non-A, non-B,C,D) kira-kira 1:3.000 sampai1:5.000
pemajanan donor . Risiko transfusi terhadaphepatitis B kira-kira 1:171.000 tiap
unit transfusi. ). Risiko transfusiterhadap hepatitis C kira-kira 1:1.613.000 tiap unit transfusi. Insiden
hepatitis B yang berkaitan dengan transfusi saat ini sangatlah rendah, dan
tersedia vaksin hepatitis B untuk pasien rentan yang diperkirakan akan
mendapatkan transfusi kronik. Sebagian besar hepatitis yang ditularkan melalui
transfusi adalah hepatitis C. Hepatitis C biasanya hanya akan menimbulkan
sedikit gejala dan tanda, tetapi bukti serologi baru dapat dideteksi pada
minggu ke 2-26 setelah transfusi. Walaupun
insidennya rendah dan frekuensinya menurun tetapi hepatitis C merupakan masalah
kesehatan yang serius, karena 50 % pasien yang terinfeksi berkembang menjadi
penyakit hati kronik. Selain itu bukti
statistic mengaitkan HBV dan HCV dengan karsinoma hepatoseluler.
Infeksi
Retrovirus
Beberapa retrovirus manusia mudah ditularkan melalui transfusi darah. Human
Immunodeficiency Virus tipe 1
(HIV-1), penyebab AIDS, menginfeksi sekitar 90 %
pasien yang mendapat darah tercemar. Risiko transfusi terkait HIV mendekati nol, dengan perkiraan berkisar
antara 1:300.000 sampai 1: 1.000.000 pemajanan donor. Sebelum dilakukan uji rutin untuk donor darah, transfusi merupakan penyebab
pada 2-3 % kasus AIDS total. Perbaikan kriteria seleksi donor dan uji penapisan
spesifik, tampaknya telah secara bermakna menurunkan angka ini. Risiko infeksi
saat ini diperkirakan 1: 225.000 unit yang ditransfusikan. Virus serupa, HIV-2,
dikaitkan dengan AIDS, walupun belum pernah dilaporkan kasus yang berkaitan
dengan transfusi di Amerika Serikat, saat ini dilakukan juga pemeriksaan terhadap
virus tersebut pada donor darah.
Infeksi lain
CMV, biasanya merupakan virus herpes yang tidak berbahaya, dapat menjadi
patogen penting pada perempuan hamil, bayi premature dan pasien dengan cacat
kekebalan. Pasien ini harus mendapat komponen seronegatif atau darah yang telah
diolah untuk menghilangkan leukositnya. Jarang terjadi pada darah yang disimpan
pada suhu yang dingin, namun unit darah yang tercemar dengan Staphylococcus aureus atau oleh
organisme gram negative tertentu seperti Yersinia
enterocolitica dan spesies Citrobacter
yang tumbuh baik pada 4°C dan dalam darah bersitrat dapat menimbulkan syok dan
kematian. Berbagai bakteri dan spiroketa dapat tumbuh baik pada konsentrat
trombosit yang disimpan dalam suhu kamar. Malaria dan penyakit Chagas adalah
penyakit menular terpenting yang merupakan penyebab utama morbiditas dan
mortalitas yang berkaitan dengan transfusi.
Penatalaksanaan
Pasien dengan darah
terinfeksi mencakup penatalaksanaan syok. Terapi antibiotika yang sesuai harus
dimulai segera setelah didiagnosis disebut dan sebelum hasil kultur diketahui.
2.
Hemosiderosis Transfusi
Hemosiderosis akibat transfusi merupakan tertimbunnya zat besi dalam
jaringan – jaringan yang dapat terjadi pada transfusi yang berulang – ulang
pada penderita anemia yang bukan kekurangan besi. Anak yang menderita talesemia
minor merupakan satu-satunya kelompok yang terkena, tetapi cukup banyak anak
yang menderita anemia kongenital dan orang dewasa dengan anemia refrakter yang
diterapi secara intensif juga beresiko.
Setiap milliliter sel darah merah mengendapkan 1,08 mg besi di jaringan
sewaktu sel darah merah menua atau mati. Deposit besi mulai mempengaruhi fungsi
endokrin, hati dan jantung bila beban
tubuh total naik mencapai lebih dari 20 gram, ekivalen dengan sekitar 100 unit
sel darah merah. Penyulit jantung letal terjadi pada beban 60 gram atau sekitar
300 unit. Terapi kelasi besi harus dipertimbangkan untuk semua pasien yang
diperkirakan memerlukan pemberian sel darah intensif.
 |
| Tanda, gejala dan penyebab reaksi transfusi mild dan moderately severe |
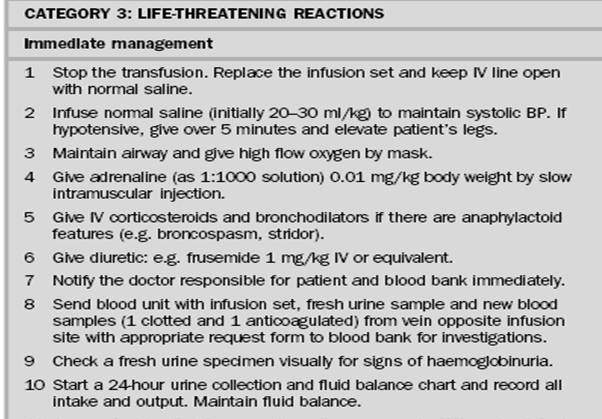
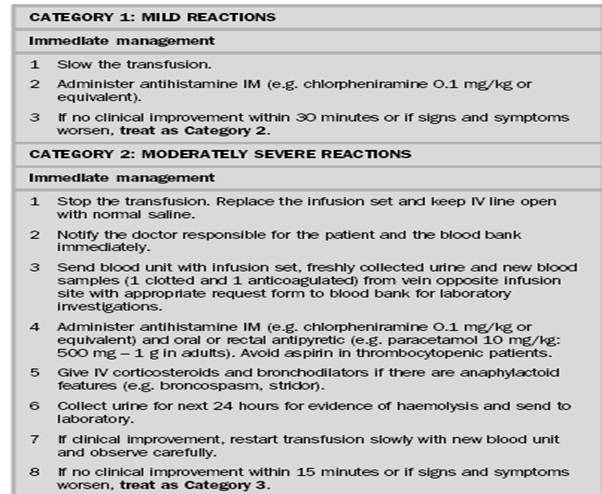 |
| Penanganan Reaksi Transfusi Mild And Moderately severe |
DAFTAR
PUSTAKA/REFERENSI
- Pengertian Transfusi Darah. posted by Unit Transfusi Darah Daerah. Available at: http://utdd-pmijateng.blogspot.com/2007/08/pengertian-transfusi -darah.html
- Bambang Hariadi, Reaksi Transfusi Darah, Laboratorium FK UNDIP, RS Dr Kariadi Semarang.
- Blood Transfusion Reaction-Blood Book, available at: http://www.bloodbook.com/reaction.html
- Pretransfusion Testing. Medline plus Medical Encyclopedia Transfusion Reaction.htm, Update Date: 3/13/2007 Updated by: Mark Levin, M.D., Hematologist and Oncologist. Available at: http://www.nlm.nih.gov/medlineplus /ency/article/001303.htm
- Harrison, Prinsip-prinsip ilmu penyakit dalam, Vol 4, EGC, 2000, hal 1990-1994.
- Golongan darah, Dari Wikipedia Indonesia, ensiklopedia bebas berbahasa Indonesia. Available at: http://id.wikipedia.org/wiki/Golongan_darah
- Transfusion Reaction Review Date: 3/13/2007 Reviewed By: Mark Levin, M.D., Hematologist and Oncologist, Newark, NJ. Review provided by VeriMed Healthcare Network.. Available at :http://adam.about.com/ encyclopedia/infectiousdiseases/Transfu-sion-reaction.htm
- A.V. Hoofbrand, J.E. Petit, Kapita Selekta Haematologi (Essential Haematology), EGC, 1996
- Lawrance, D.Petz. Clinical Practice of Transfusion Medicine, second Ed. 1989. page 713-733.
- Sudoyo, Aru.W. Buku Ajar Ilmu Penyakit Dalam.Pusat Penerbitan, Departemen Ilmu Penyakit Dalam Fakultas Kedokteran Universitas Indonesia, edisi IV, 2006.hal 691-695
- Said A Latief, Petunjuk Praktis Anestesiologi, FKUI, 2001, hal 141-145.
- Arif Mansjoer, Kapita Selekta Kedokteran, Jilid I, FKUI, 1999.
- Transfusion Reactions, Article Last Updated: Jan 18, 2007, Eric Kardon, MD, FACEP. Available at: http://www.emedicine.com/emerg/TOPIC603.HTM
- Health Technology Assesment. Reaksi Transfusi. Available at: http://www.yanmedik-depkes.net/hta/Hasil%20Kajian%20HTA/2003/ Transfusi%20Komponen%20Darah%20Indikasi%20dan%20Skrining.doc
- SN Elizabeth, Reaksi Transfusi, Patologi Klinik FK Wijaya Kusuma Surabaya.
Kata Kunci Pencarian : Peristiwa Reaksi Transfusi Darah, Tesis, Makalah, Hematologi, Jurnal, Ilmu penyakit Dalam, SKP (Satuan Kredit Profesi), Kompetensi, pdf, word, .pdf, .doc, .docx, Skripsi, Karya Tulis Ilmiah, Desertasi, Referat, Disertasi, Refrat, modul BBDM, Belajar Bertolak Dari Masalah, Problem Based Learning, askep, asuhan keperawatan








0 comments:
Posting Komentar