Dari data Kementerian Kesehatan Republik Indonesia tercatat, hingga akhir November 2017, terdapat 95 kabupaten kota di 20 provinsi yang melaporkan kasus difteri. Di Rumah Sakit Infeksi Sulianti Saroso, Tanjung Priok, Jakarta, saat artikel ini dibuat terdapat 11 pasien penyakit difteri yang tengah ditangani. Sembilan di antaranya adalah laki-laki. Meski mematikan, penyakit ini dapat diobati. Terbukti dari 61 pasien yang dirawat sejak awal tahun 2017, 95 persen di antaranya dapat disembuhkan. Per 16 Desember 2017 kasus difteri sudah ditemukan di 26 provinsi. Kasus terbanyak ditemukan di Jawa Timur yang disusul Jawa Barat.
Dalam rangka penanggulangan penyakit difteri ini Kementerian Kesehatan Republik Indonesia (Kemenkes RI) mengeluarkan suatu pedoman pencegahan dan pengendalian difteri. File pdf lengkapnya dapat diunduh di sini. Artikel di bawah hanya merupakan cuplikan rangkuman dari beberapa point pada pedoman tersebut dan penambahan beberapa informasi singkat lainnya, apabila terdapat perbedaan atau keraguan maka yang tepat adalah yang terdapat pada file pdf di link di atas.
Difteri adalah salah satu penyakit yang sangat menular, dapat dicegah dengan imunisasi, dan disebabkan oleh bakteri gram positif Corynebacterium diptheriae strain toksin. Penyakit ini ditandai dengan adanya peradangan pada tempat infeksi, terutama pada selaput mukosa faring, laring, tonsil, hidung dan juga pada kulit.
Manusia adalah satu-satunya reservoir Corynebacterium diptheriae. Penularan terjadi secara droplet (percikan ludah) dari batuk, bersin, muntah, melalui alat makan, atau kontak langsung dari lesi di kulit. Tanda dan gejala berupa infeksi saluran pernafasan akut (ISPA) bagian atas, adanya nyeri tenggorok, nyeri menelan, demam tidak tinggi (kurang dari 38,5º C), dan ditemui adanya pseudomembrane putih/keabu-abuan/kehitaman di tonsil, faring, atau laring yang tak mudah lepas, serta berdarah apabila diangkat. Sebanyak 94 % kasus Difteri mengenai tonsil dan faring.
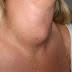
Pada keadaan lebih berat dapat ditandai dengan kesulitan menelan, sesak nafas, stridor dan pembengkakan leher yang tampak seperti leher sapi (bullneck). Kematian biasanya terjadi karena obstruksi/sumbatan jalan nafas, kerusakan otot jantung, serta kelainan susunan saraf pusat dan ginjal.
Apabila tidak diobati dan penderita tidak mempunyai kekebalan, angka kematian adalah sekitar 50%, sedangkan dengan terapi angka kematiannya sekitar 10%, (CDC Manual for the Surveilans of Vaccine Preventable Diseases, 2017). Angka kematian Difteri rata-rata 5 – 10% pada anak usia kurang 5 tahun dan 20% pada dewasa (diatas 40 tahun)(CDC Atlanta, 2016).
Penyakit Difteri tersebar di seluruh dunia. Pada tahun 2014, tercatat sebanyak 7347 kasus dan 7217 kasus di antaranya (98%) berasal dari negara-negara anggota WHO South East Asian Region (SEAR). Jumlah kasus Difteri di Indonesia, dilaporkan sebanyak 775 kasus pada tahun 2013 (19% dari total kasus SEAR), selanjutnya jumlah kasus menurun menjadi 430 pada tahun 2014 (6% dari total kasus SEAR).
Jumlah kasus Difteri di Indonesia sedikit meningkat pada tahun 2016 jika dibandingkan dengan tahun 2015 (529 kasus pada tahun 2015 dan 591 pada tahun 2016). Demikian pula jumlah Kabupaten/Kota yang terdampak pada tahun 2016 mengalami peningkatan jika dibandingkan dengan jumlah Kabupaten/ Kota pada tahun 2015. Tahun 2015 sebanyak 89 Kabupaten/ Kota dan pada tahun 2016 menjadi 100 Kabupaten/ Kota.
Sejak vaksin toxoid Difteri diperkenalkan pada tahun 1940an, maka secara global pada periode tahun 1980 – 2000 total kasus Difteri menurun lebih dari 90%. Imunisasi DPT di Indonesia dimulai sejak tahun 1976 dan diberikan 3 kali, yaitu pada bayi usia 2, 3, dan 4 bulan. Selanjutnya Imunisasi lanjutan DT dimasukkan kedalam program Bulan Imunisasi Anak Sekolah (BIAS) pada tahun 1984. Untuk semakin meningkatkan perlindungan terhadap penyakit Difteri, imunisasi lanjutan DPT-HB-Hib mulai dimasukkan ke dalam program imunisasi rutin pada usia 18 bulan sejak tahun 2014, dan imunisasi Td menggantikan imunisasi TT pada anak sekolah dasar.
Vaksin DPT merupakan vaksin mati sehingga untuk mempertahankan kadar antibodi menetap tinggi di atas ambang pencegahan, sangat diperlukan kelengkapan ataupun pemberian imunisasi ulangan (booster).
Salah satu strategi untuk mengendalikan Kejadian Luar Biasa (KLB) difteri ialah dengan pemberian imunisasi tambahan difteri di wilayah tesebut atau Outbreak Response Immunization (ORI). Ini adalah pemberian khusus pada populasi yang berisiko tertular penyakit difteri.
Tujuan dari imunisasi tambahan difteri adalah mencegah meluasnya penularan penyakit, serta menurunkan angka kesakitan dan kematian akibat difteri, seperti terkutip dalamrilis resmi dari Pengurus Pusat Ikatan Dokter Anak Indonesia (IDAI).
Beberapa catatan informasi untuk tenaga medis / penyedia layanan kesehatan (FAQ / Frequently Asked Questions):
Membedakan batuk pilek dengan difteri pada anak
Difteria tidak banyak bila dibandingkan dengan kasus upper respiratory tract infection seperti yang kadang kita sebut common cold, rhinorea, ISPA, faringitis akut, radang tenggorok, tonsilitis akut, amandel, tonsilofaringitis akut dan juga rinitis akut. Semuanya perlu pendekatan diagnosis. Dalam diagnosis usahakan bergerak dari keluhan utama yang membawa anak ke dokter dan juga keluhan yang dominan. Adanya outbreak difteri menjadikan masyarakat lebih kritis apalagi dengan dunia internet yang makin maju dan bebas.
Kembali ke keluhan batuk pilek. Ada beberapa penyebab utama batuk pilek yaitu infeksi dan non infeksi. Khas pertama adalah infeksi hampir selalu disertai dengan panas tergantung derajatnya. Tetapi alergi juga bisa febris bila infeksi memicu gejala alergi.
Khas untuk virus adalah inflamasi merata maka gejala utama adalah inflamasi di hidung dengan gejala rinitis biasanya encer dengan atau tanpa hidung buntu dan bersin. Inflamasi di mata yaitu konjungtivitis ringan dengan anak tampak berkaca kaca atau mata berarir terus lebih mengarah ke infeksi virus. Ditambah lagi dengan panas bisa sanpai 40 derajat. Khas virus adalah turun dengan paracetamol sebentar lalu naik lagi dan ketika panas turun anak aktif dan tidak toksik.
Untuk difteri juga harus diperhatikan. Difteri termasuk bakteri gram positif. Infeksi gram positif biasanya ditandai dengan nyeri telan tetapi gejala pilek ringan dan tanpa konjungtivitis. Tambahan catatan lagi, virus biasanya ditandai muntah karena virus yang tertelan akan menyebabkan gerakan lambung berhenti sehingga muncul muntah yang terjadi biasanya 6 sampai 24 jam awal. Obat muntah biasanya tidak mempan. Anak tidak mau makan karena muntah, muntahnya setelah makan. Pada bakteri akan berbeda, nakteri biasanya terdapat nyeri telan sehingga anak menolak makan dan bukan muntah tetapi memuntahkan makanan saat diberi makan. Biasanya anak maunya air putih saja. Susu dan bubur pun tidak mau karena ada nyeri telan.
Jadi pada virus pileknya dominan dan bakteri tidak seberapa atau tidak ada. Batuk pada bakteri juga tidak dominan sedangkan pada virus dominan biasanya karena rangsangan reseptor batuk di faring dan post nasal drip, bila batuk saat berbaring pertanda virus adalah post nasal drip. Curiga bakteri bila kita menemukan keluhan nyeri di leher karena limpadenitis, dan itu semua gejala awal bukan gejala lanjut dipteria.
Untuk mengetahui difteria tentu saja lihat tenggorokan karena khasnya di sana. Panduan singkat: Pada virus biasanya kita harus pakai tongue spatel supaya jelas. Pada dipteri biasanya tanpa spatel sudah kelihatan karena ada paralise otot. Pada streptokokus atau stapilococus biasanya anak tidak mau buka mulut karena sangat nyeri dan difteri tidak terlalu nyeri. Dan di fotopun tanpa spatel sudah kelihatan. Itu patokan praktis.
Pada bakteri anak tampak toksik pada awalnya, nyeri telan dominan, panas tidak terlalu tinggi dan pada dipteri biasanya kurang dari 38,9 derajat saja atau subfebrile saja. Pada streptococus tenggorokan merah sekali bisa bengkak dan juga terlihat di faringnya. Biasanya bila muncul bercak bentuknya seperti ulkus kecil-kecil kemerahan di sekitar ulkus dan warna luka kadang keputihan. Itu penanda streptococus. Pada stafilococus biasanya timbul eksudasi atau bernanah. Pada bakteri biasanya tonsil tidak membesar tetapi pada virus tonsil membesar simetris.
Kalau alergi cukup khas, batuk pileknya pada malam hari atau pagi. Tonsil membesar tetapi tidak hiperemi. Tambahan pada bakterial pharingitis biasanya ada ulkus kecil di palatum juga.
Kalau dipteria stadium lanjut cukup jelas. Bullneck, pseudo membran dan komplikasi lain. Catatan penting antibiotik harus selektif dan jangan takut menggunakan bila kita yakin itu bakteri. Tambahan info, biasanya virus ditandai panas sebentar lalu muntah lalu batuk. Imunisasi sangat penting sekali. Dan sebagai tenaga di depan harus tahu apakah vaksin masih bisa digunakan atau tidak.
Apakah difteri harus selalu ditandai dgn pseudomembran? Apa bedanya dengan mumps yang juga terdapat bull neck, demam, dan nyeri telan juga?
Sebenarnya semua dipteri disertai pseudomembran tetapi seringkali kita tidak bisa mengidentifikasi atau tidak melihatnya.
Dipteri bisa terjadi di hidung, tonsil faring, mulut, laring. Jadi bila pseudomembran terdapat di laring tidak akan terlihat oleh pemeriksa. Di kulit seringkali dianggap ulkus kronik semata padahal difteri. Mump atau parotitis adalah infeksi pada kelenjar liur dan lokasinya ada 3 yaitu parotis di depan telinga, sub lingua dan sub mandibula. Yang membesar adalah kelenjar liur bukan limfonodi. Biasanya anak panas tinggi lalu bengkak di pipi dan bukan leher. Anak masih aktif main makan minum dan tak ada gangguan. Beda dg bullneck atau leher seperti leher kerbau, dan beda lagi dengan web neck.
Bullneck terjadi karena adanya inflamasi di sekitar kelenjar limfe. Jadi inflamasi perilimfonodi diakibatkan toksin dipteri. Sebagai catatan, bakteri gram positif itu yang biasanya bahaya adalah toksinnya. Jadi kuman hidupnya, berbeda dengan gram negatif
Bagaimana membedakan antara Tonsilofaringitis akut maupun kronis (dengan tonsil membesar dan detritus) dengan difteri (dengan pseudomembrane)?
Detritus berbeda dengan pseudomembran. Pseudomembran terjadi karena toksin dipteria yang merusak sel sehingga sel mati atau nekrosis dan menimbulkan inflamasi lokal di dalamnya ada ada eksudasi fibrin juga sel radang dan eritrisit. Sehingga bila dilepas akan berdarah. Biasanya mukosa sekitar pseudomembrak tidak terlalu merah dan seperti ada batasnya.
Berbeda dengan detritus. Detritus adalah kumpulan sel mati atau debris sel, biasanya tampak seperti kotoran di atas tonsil yang membesar, mudah lepas dan tidak berdarah.
Patokannya adalah, bila detritus dan diberi antibiotik biasanya langsung hilang dan bersih. Tapi pada difteri tidak langsung hilang tetapi justru sedikit melebar dan setelah 3 harian baru hilang. Ini tidak selalu terjadi, tetapi lebih sering demikian.
Pada dipteri setelah diberi antibiotik maka kuman difteri akan mati dan mengeluarkan toksin yang tersisa. Tetapi pseudomembrannya kan masih melekat dan butuh waktu untuk lepas. Mukosa adalah salah satu sel tubuh yang aktif membelah sehingga dalam beberapa hari pseudomembran akan lepas. Pada detritus ya cepat hilang karena hanya nempel.
Antibiotik pilihan apa yang digunakan untuk kasus difteri?
Tak banyak pilihan antibiotik untuk dipteri. Dapat digunakan penisilin sebagai first choice. Bila alergi atau tak tersedia boleh memberikan eritromisin 7 sampai 10 hari. Dapat juga meakai clindamisin. Lebih sering dengan eritromisin atau penisilin saja.
Apa perbedaan imunisasi booster DT dan td pada saat program bias kelas 1 dan 2?
Kandungan dalam Vaksin Difteri Tetanus (DT) memiliki toksoid Difteri yang lebih tinggi yaitu 20 Lf dan kandungan toxoid tetanus murni 7,5 Lf. Sedangkan Vaksin Td memiliki kandungan toksoid difteri dengan dosis lebih rendah sepersepuluh dari vaksin DT yaitu difteri 2 Lf, sedangkan kandungan toksoid tetanus berjumlah sama 7,5 lf, dengan ukuran tiap dosisnya sama 0,5 ml.
Penggunaan:
Jika Vaksin DT ditujukan untuk bayi usia 2, 4, 5, dan 1518 bulan sedangkan vaksin Td diberikan sebagai imunisasi ulangan (booster) kepada anak-anak usia 7 tahun ke atas. Kenapa vaksin Td harus diberikan ulangan? karena berdasarkan dari penelitian membuktikan adanya penurunan kekebalan sesudah kurun waktu tertentu, sehingga perlu penguatan pada usia anak. Dengan adanya hal tersebut, pemerintah pada bulan September-November setiap tahunnya mengadakan program Bulan Imunisasi Anak Sekolah (BIAS) di berbagai sekolah dasar untuk anak yang duduk di kelas 13.
Imunisasi difteri selalu digabung dengan vaksin lain. Dipteria digabungkan dengan tetanus pertusis hib dan hep b dalam pentabio diselesaikan sebelum anak usia 1 tahun dimulai saat usia 2 bulan dengan interval 1 bulanan disebut DPT 123. Selanjutnya dinamakan booster. Pertama atau DPT4 usia 18-24 bulan atau 1 tahun setelah DPT3. Selanjutnya diberikan usia 5 tahun atau booster 2. Selanjutnya usia 10 tahun lalu usia 18 tahun dan selanjutnya sebaiknya tiap 10 tahun sekali pada dewasa.
Jenis vaksinnya berbeda karena pertusis tidak boleh diberikan pada usia di atas 7 tahun karena beresiko alergi. Maka untuk usia di atas 7 tahun digunakan vaksinTd atau Tdap artinya dosis dipteri dan pertuses kecil. Huruf a itu aseluler. Kalau DPT di pentabio itu vaksin pertusisnya whole seluler jadi resiko panasnya tingi.
Vaksin pentabio itu ada syaratnya:
Berapa lama sebaiknya ADS harus segera diberikan pada pasien dipteri? Apakah resiko kematian selalu terjadi pasien dipteri , jika tidak/terlambat diberikan ADS?
ADS sebaiknya segera diberikan bersamaan antibiotik. Penundaan akan meningkatkan resiko kematian. ADS diberikan intravena 4 sampai 8 jam dalam pz 200 cc. Sebelumnya di skin test dulu dan bila ada reaksi maka diberikan secara metode besredka atau titrasi. ADS itu asalnya dari serum kuda. Bisa juga dengan tes conjungtiva.
ADS hanya melawan toksin yang ekstraseluler sedangkan toksin yang sudah masuk ke dalam sel tubuh tidak dapat dilawan dengan ADS. Jika sudah terdapat miokarditis lalu paralise sebenarnya toksin sudah masuk sel. Tingkat fatalitas jika sudah pada tahap ini cukup tinggi. Kematian akibat difteri sebenarnya sudah sangat bisa diturunkan sejak era antibiotik dan ADS ada
Apabila di RS kita tidak ada ADS bagaimana?
Lapor ke bagian surveilance dinkes (dinas kesehatan) kabupaten kota. Nanti petugas akan datang ke rumah sakit kita dan mereka akan buat pelaporan. Untuk saat ini ADS berasal dari dinkes jadi mereka yang akan ngedrop. Karena ADS sangat langka, sebelumnya diproduksi di Jerman tetapi karena kasus di sana sudah jarang atau bahkan tidak ada kemudian tidak produksi lagi. Untuk saat ini (2017) kita impor dari india.
Sama dengan hiperimun globulin untuk hepatitis b distok dan dikoordinasi oleh depkes / kemenkes (kementerian kesehatan) dan diberikan gratis yang penting adalah adanya pelaporan.
Jadi bila ada curiga difteri maka rujuk ke rs yang terdapat isolasinya. Lalu lapor ke surveilens puskesmas yang membawahi dan juga dinkes bagian p2m dan mereka yang akan datang sekaligus mengambil sampel pemeriksaan dan ADS nya juga.
Beberapa catatan informasi penting tentang difteri untuk masyarakat umum FAQ (Frequently Asked Questions):
1. Jika anak sudah menderita difteri apa yang dilakukan?
Jika anak sedang terinfeksi difteri atau mengalami gejala difteri maka harus segera dibawa ke fasilitas kesehatan terdekat untuk penanganan lanjutan dan pembuktian apakah benar difteri atau bukan. Jika terbukti difteri tentu saja pasien akan dirawat di ruangan isolasi bertekanan negatif, diberikan Anti Difteri Serum (ADS), antibiotik, serta terapi pendukung lainnya.
Perlu dicatat Imunisasi pada saat anak tersebut menderita sakit difteri tentu saja tidak akan bisa dilakukan. Jika sudah dinyatakan sembuh dari difteri maka imunisasi DPT/DT/Td akan tetap diberikan, karena walaupun sudah kena penyakit difteri tidak akan menimbulkan kekebalan tubuh, sehingga masih perlu pemberian imunisasi ulangan.
2. Jadwal pemberian vaksin difteri
Sasaran ORI adalah anak usia 1 sampai dengan kurang dari 19 tahun tanpa memandang riwayat imunisasi. Vaksin yang disuntikkan adalah DPT atau DT, atau Td sesuai usia sebanyak tiga kali.
Suntikan pertama disuntikkan satu kali pada bulan ini, suntikan kedua sebanyak satu kali dengan jarak satu bulan dari suntikan pertama, dan suntikan ketiga diberikan satu kali berjarak enam bulan dari suntikan kedua.
Imunisasi DPT sampai usia 1 tahun harus 3 kali. Usia 2 tahun harus sudah 4 kali. Sampai usia 5 tahun harus sudah 5 kali, lalu dilanjutkan dengan Bulan Imunisasi Anak Sekolah (BIAS) pd anak kelas 1 SD sebanyak satu kali imunisasi DT (difteri dan tetanus, tanpa komponen pertusis), dan kelas 2 sampai dengan kelas 5 SD mendapat tambahan dua kali imunisasi Td (Tetanus and diphtheria toxoids).
Jika dalam 1 kawasan sudah berstatus KLB (ditemukan 1 kasus difteri) maka semua anak usia 1-19 tahun harus mendapat tambahan ORI difteri sebanyak 3 kali, yaitu dengan interval 0-1-6 bulan. Adapun maksud 0-1-6 adalah imunisasi diberikan pada bulan ini, 1 bulan lagi, dan terakhir 6 bulan kemudian.
Jadi pada intinya pada saat daerah tersebut dinyatakan KLB difteri, maka semua anak usia 1-19 tahun wajib mendapatkan kembali imunisasi difteri tanpa memandang status imunisasi sebelumnya.
Vaksin difteri terbagi atas:
- Usia kurang dari 5 tahun akan mendapat imunisasi DPT
- Usia lebih dari 5 sampai 7 tahun akan mendapat imunisasi DT
- Usia lebih dari 7 tahun akan mendapat imunisasi Td.
Jadi semua akan diberikan vaksin dengan komponen difteri mengikuti kelompok umurnya.
3. Tidak semua wilayah dengan kasus difteri masuk program ORI
Penentuan daerah ORI difteri berdasarkan banyak pertimbangan, antara lain banyaknya kasus baru, mudahnya penularan yang berpotensi meluas menjadi wabah dan meningkatkan angka kesakitan dan kematian tinggi. Lalu, tingkat mobilitas masyarakat yang tinggi serta kesiapan sarana, prasarana, dan sumber daya manusia.
4. Suntikan vaksin di lengan atas
Petugas kesehatan akan menyuntikkan vaksin secara intramuscular di area otot lengan atas kiri dengan dosis 0,5 mililiter.
5. Bila ORI di luar sarana kesehatan pemerintah
Hingga 13 Desember 2017, distribusi vaksin DPT, DT, dan Td baru dilakukan di sarana kesehatan pemerintah. Bila pasien datang ke dokter praktik swasta dapat tetap mendapatkan imunisasi, tapi dengan pembayaran mandiri baik untuk jasa maupun pembelian vaksin.
6. Efek samping
Harus dipahami bahwa setelah imunisasi DPT, terkadang bisa timbul demam, bengkak dan nyeri pada tempat suntikan DPT. Ini merupakan reaksi normal dan akan hilang beberapa hari kemudian. Bila anak mengalami demam bisa diberikan obat penurun demam paracetamol dan asupan cairan harus cukup. Efek samping ini cukup minimal bila dibandingkan bahayanya difteri
7. Imunisasi sudah lengkap, anak tetap harus ikuti imunisasi tambahan
Pemberian vaksin skala luas diperlukan untuk mengendalikan KLB tanpa memandang status imunisasi sebelumnya. Jadi, bila anak sudah mendapatkan imunisasi lengkap, tetap diberikan tiga dosis vaksin sesuai jadwal ORI.
8. Imunitas muncul setelah hitungan minggu
Secara umum, kekebalan tubuh yang terbentuk oleh rangsangan vaksin dapat melindungi anak setelah dua minggu pascaimunisasi.Membedakan batuk pilek dengan difteri pada anak
Difteria tidak banyak bila dibandingkan dengan kasus upper respiratory tract infection seperti yang kadang kita sebut common cold, rhinorea, ISPA, faringitis akut, radang tenggorok, tonsilitis akut, amandel, tonsilofaringitis akut dan juga rinitis akut. Semuanya perlu pendekatan diagnosis. Dalam diagnosis usahakan bergerak dari keluhan utama yang membawa anak ke dokter dan juga keluhan yang dominan. Adanya outbreak difteri menjadikan masyarakat lebih kritis apalagi dengan dunia internet yang makin maju dan bebas.
Kembali ke keluhan batuk pilek. Ada beberapa penyebab utama batuk pilek yaitu infeksi dan non infeksi. Khas pertama adalah infeksi hampir selalu disertai dengan panas tergantung derajatnya. Tetapi alergi juga bisa febris bila infeksi memicu gejala alergi.
Khas untuk virus adalah inflamasi merata maka gejala utama adalah inflamasi di hidung dengan gejala rinitis biasanya encer dengan atau tanpa hidung buntu dan bersin. Inflamasi di mata yaitu konjungtivitis ringan dengan anak tampak berkaca kaca atau mata berarir terus lebih mengarah ke infeksi virus. Ditambah lagi dengan panas bisa sanpai 40 derajat. Khas virus adalah turun dengan paracetamol sebentar lalu naik lagi dan ketika panas turun anak aktif dan tidak toksik.
Untuk difteri juga harus diperhatikan. Difteri termasuk bakteri gram positif. Infeksi gram positif biasanya ditandai dengan nyeri telan tetapi gejala pilek ringan dan tanpa konjungtivitis. Tambahan catatan lagi, virus biasanya ditandai muntah karena virus yang tertelan akan menyebabkan gerakan lambung berhenti sehingga muncul muntah yang terjadi biasanya 6 sampai 24 jam awal. Obat muntah biasanya tidak mempan. Anak tidak mau makan karena muntah, muntahnya setelah makan. Pada bakteri akan berbeda, nakteri biasanya terdapat nyeri telan sehingga anak menolak makan dan bukan muntah tetapi memuntahkan makanan saat diberi makan. Biasanya anak maunya air putih saja. Susu dan bubur pun tidak mau karena ada nyeri telan.
Jadi pada virus pileknya dominan dan bakteri tidak seberapa atau tidak ada. Batuk pada bakteri juga tidak dominan sedangkan pada virus dominan biasanya karena rangsangan reseptor batuk di faring dan post nasal drip, bila batuk saat berbaring pertanda virus adalah post nasal drip. Curiga bakteri bila kita menemukan keluhan nyeri di leher karena limpadenitis, dan itu semua gejala awal bukan gejala lanjut dipteria.
Untuk mengetahui difteria tentu saja lihat tenggorokan karena khasnya di sana. Panduan singkat: Pada virus biasanya kita harus pakai tongue spatel supaya jelas. Pada dipteri biasanya tanpa spatel sudah kelihatan karena ada paralise otot. Pada streptokokus atau stapilococus biasanya anak tidak mau buka mulut karena sangat nyeri dan difteri tidak terlalu nyeri. Dan di fotopun tanpa spatel sudah kelihatan. Itu patokan praktis.
Pada bakteri anak tampak toksik pada awalnya, nyeri telan dominan, panas tidak terlalu tinggi dan pada dipteri biasanya kurang dari 38,9 derajat saja atau subfebrile saja. Pada streptococus tenggorokan merah sekali bisa bengkak dan juga terlihat di faringnya. Biasanya bila muncul bercak bentuknya seperti ulkus kecil-kecil kemerahan di sekitar ulkus dan warna luka kadang keputihan. Itu penanda streptococus. Pada stafilococus biasanya timbul eksudasi atau bernanah. Pada bakteri biasanya tonsil tidak membesar tetapi pada virus tonsil membesar simetris.
Kalau alergi cukup khas, batuk pileknya pada malam hari atau pagi. Tonsil membesar tetapi tidak hiperemi. Tambahan pada bakterial pharingitis biasanya ada ulkus kecil di palatum juga.
Kalau dipteria stadium lanjut cukup jelas. Bullneck, pseudo membran dan komplikasi lain. Catatan penting antibiotik harus selektif dan jangan takut menggunakan bila kita yakin itu bakteri. Tambahan info, biasanya virus ditandai panas sebentar lalu muntah lalu batuk. Imunisasi sangat penting sekali. Dan sebagai tenaga di depan harus tahu apakah vaksin masih bisa digunakan atau tidak.
Apakah difteri harus selalu ditandai dgn pseudomembran? Apa bedanya dengan mumps yang juga terdapat bull neck, demam, dan nyeri telan juga?
Sebenarnya semua dipteri disertai pseudomembran tetapi seringkali kita tidak bisa mengidentifikasi atau tidak melihatnya.
Dipteri bisa terjadi di hidung, tonsil faring, mulut, laring. Jadi bila pseudomembran terdapat di laring tidak akan terlihat oleh pemeriksa. Di kulit seringkali dianggap ulkus kronik semata padahal difteri. Mump atau parotitis adalah infeksi pada kelenjar liur dan lokasinya ada 3 yaitu parotis di depan telinga, sub lingua dan sub mandibula. Yang membesar adalah kelenjar liur bukan limfonodi. Biasanya anak panas tinggi lalu bengkak di pipi dan bukan leher. Anak masih aktif main makan minum dan tak ada gangguan. Beda dg bullneck atau leher seperti leher kerbau, dan beda lagi dengan web neck.
Bullneck terjadi karena adanya inflamasi di sekitar kelenjar limfe. Jadi inflamasi perilimfonodi diakibatkan toksin dipteri. Sebagai catatan, bakteri gram positif itu yang biasanya bahaya adalah toksinnya. Jadi kuman hidupnya, berbeda dengan gram negatif
Bagaimana membedakan antara Tonsilofaringitis akut maupun kronis (dengan tonsil membesar dan detritus) dengan difteri (dengan pseudomembrane)?
Detritus berbeda dengan pseudomembran. Pseudomembran terjadi karena toksin dipteria yang merusak sel sehingga sel mati atau nekrosis dan menimbulkan inflamasi lokal di dalamnya ada ada eksudasi fibrin juga sel radang dan eritrisit. Sehingga bila dilepas akan berdarah. Biasanya mukosa sekitar pseudomembrak tidak terlalu merah dan seperti ada batasnya.
Berbeda dengan detritus. Detritus adalah kumpulan sel mati atau debris sel, biasanya tampak seperti kotoran di atas tonsil yang membesar, mudah lepas dan tidak berdarah.
Patokannya adalah, bila detritus dan diberi antibiotik biasanya langsung hilang dan bersih. Tapi pada difteri tidak langsung hilang tetapi justru sedikit melebar dan setelah 3 harian baru hilang. Ini tidak selalu terjadi, tetapi lebih sering demikian.
Pada dipteri setelah diberi antibiotik maka kuman difteri akan mati dan mengeluarkan toksin yang tersisa. Tetapi pseudomembrannya kan masih melekat dan butuh waktu untuk lepas. Mukosa adalah salah satu sel tubuh yang aktif membelah sehingga dalam beberapa hari pseudomembran akan lepas. Pada detritus ya cepat hilang karena hanya nempel.
Antibiotik pilihan apa yang digunakan untuk kasus difteri?
Tak banyak pilihan antibiotik untuk dipteri. Dapat digunakan penisilin sebagai first choice. Bila alergi atau tak tersedia boleh memberikan eritromisin 7 sampai 10 hari. Dapat juga meakai clindamisin. Lebih sering dengan eritromisin atau penisilin saja.
Apa perbedaan imunisasi booster DT dan td pada saat program bias kelas 1 dan 2?
Kandungan dalam Vaksin Difteri Tetanus (DT) memiliki toksoid Difteri yang lebih tinggi yaitu 20 Lf dan kandungan toxoid tetanus murni 7,5 Lf. Sedangkan Vaksin Td memiliki kandungan toksoid difteri dengan dosis lebih rendah sepersepuluh dari vaksin DT yaitu difteri 2 Lf, sedangkan kandungan toksoid tetanus berjumlah sama 7,5 lf, dengan ukuran tiap dosisnya sama 0,5 ml.
Penggunaan:
Jika Vaksin DT ditujukan untuk bayi usia 2, 4, 5, dan 1518 bulan sedangkan vaksin Td diberikan sebagai imunisasi ulangan (booster) kepada anak-anak usia 7 tahun ke atas. Kenapa vaksin Td harus diberikan ulangan? karena berdasarkan dari penelitian membuktikan adanya penurunan kekebalan sesudah kurun waktu tertentu, sehingga perlu penguatan pada usia anak. Dengan adanya hal tersebut, pemerintah pada bulan September-November setiap tahunnya mengadakan program Bulan Imunisasi Anak Sekolah (BIAS) di berbagai sekolah dasar untuk anak yang duduk di kelas 13.
Imunisasi difteri selalu digabung dengan vaksin lain. Dipteria digabungkan dengan tetanus pertusis hib dan hep b dalam pentabio diselesaikan sebelum anak usia 1 tahun dimulai saat usia 2 bulan dengan interval 1 bulanan disebut DPT 123. Selanjutnya dinamakan booster. Pertama atau DPT4 usia 18-24 bulan atau 1 tahun setelah DPT3. Selanjutnya diberikan usia 5 tahun atau booster 2. Selanjutnya usia 10 tahun lalu usia 18 tahun dan selanjutnya sebaiknya tiap 10 tahun sekali pada dewasa.
Jenis vaksinnya berbeda karena pertusis tidak boleh diberikan pada usia di atas 7 tahun karena beresiko alergi. Maka untuk usia di atas 7 tahun digunakan vaksinTd atau Tdap artinya dosis dipteri dan pertuses kecil. Huruf a itu aseluler. Kalau DPT di pentabio itu vaksin pertusisnya whole seluler jadi resiko panasnya tingi.
Vaksin pentabio itu ada syaratnya:
- Perhatikan tanggal kadaluarsa.
- Uji kocok untuk tahu vaksin pernah beku atau tidak.
- Vaksin vial monitor atau VVM yang menunjukkan vaksin kena panas apa tidak.
Berapa lama sebaiknya ADS harus segera diberikan pada pasien dipteri? Apakah resiko kematian selalu terjadi pasien dipteri , jika tidak/terlambat diberikan ADS?
ADS sebaiknya segera diberikan bersamaan antibiotik. Penundaan akan meningkatkan resiko kematian. ADS diberikan intravena 4 sampai 8 jam dalam pz 200 cc. Sebelumnya di skin test dulu dan bila ada reaksi maka diberikan secara metode besredka atau titrasi. ADS itu asalnya dari serum kuda. Bisa juga dengan tes conjungtiva.
ADS hanya melawan toksin yang ekstraseluler sedangkan toksin yang sudah masuk ke dalam sel tubuh tidak dapat dilawan dengan ADS. Jika sudah terdapat miokarditis lalu paralise sebenarnya toksin sudah masuk sel. Tingkat fatalitas jika sudah pada tahap ini cukup tinggi. Kematian akibat difteri sebenarnya sudah sangat bisa diturunkan sejak era antibiotik dan ADS ada
Apabila di RS kita tidak ada ADS bagaimana?
Lapor ke bagian surveilance dinkes (dinas kesehatan) kabupaten kota. Nanti petugas akan datang ke rumah sakit kita dan mereka akan buat pelaporan. Untuk saat ini ADS berasal dari dinkes jadi mereka yang akan ngedrop. Karena ADS sangat langka, sebelumnya diproduksi di Jerman tetapi karena kasus di sana sudah jarang atau bahkan tidak ada kemudian tidak produksi lagi. Untuk saat ini (2017) kita impor dari india.
Sama dengan hiperimun globulin untuk hepatitis b distok dan dikoordinasi oleh depkes / kemenkes (kementerian kesehatan) dan diberikan gratis yang penting adalah adanya pelaporan.
Jadi bila ada curiga difteri maka rujuk ke rs yang terdapat isolasinya. Lalu lapor ke surveilens puskesmas yang membawahi dan juga dinkes bagian p2m dan mereka yang akan datang sekaligus mengambil sampel pemeriksaan dan ADS nya juga.
LANGKAH-LANGKAH PENANGGULANGAN DIFTERI
- Setiap suspek Difteri dilakukan penyelidikan epidemiologi (PE) dan mencari kasus tambahan dan kontak.
- Dilakukan rujukan segera kasus Difteri ke Rumah Sakit untuk mendapatkan pengobatan dan perawatan.
- Pemberian profilaksis pada kontak dan karier.
- Melaksanakan Outbreak Response Immunization (ORI) sesegera mungkin di lokasi yang terjadi KLB Difteri dengan sasaran sesuai dengan kajian epidemiologi sebanyak tiga putaran dengan interval waktu 0-1-6 bulan tanpa memandang status imunisasi.
- Meningkatkan dan mempertahankan cakupan imunisasi rutin Difteri (baik imunisasi dasar maupun lanjutan) agar mencapai minimal 95%.
- Edukasi mengenai difteri, berupa penegakkan diagnosis, tatalaksana, dan pencegahan kepada tenaga kesehatan dan pemerintah daerah, serta bekerjasama dengan media masa untuk melakukan edukasi pada masyarakat mengenai difteri.
- Edukasi kepada masyarakat untuk segera ke pelayanan kesehatan bila ada tanda dan gejala nyeri tenggorok, serta menggunakan masker termasuk di tempat umum bila mengalami tanda dan gejala infeksi saluran pernafasan.
IMUNISASI
Penyakit Difteri dapat dicegah dengan Imunisasi Lengkap, dengan jadwal pemberian sesuai usia. Saat ini vaksin untuk imunisasi rutin dan imunisasi lanjutan yang diberikan guna mencegah penyakit Difteri ada 3 macam, yaitu:
- DPT-HB-Hib (vaksin kombinasi mencegah Difteri, Pertusis, Tetanus, Hepatitis B dan Meningitis serta Pneumonia yang disebabkan oleh Haemophylus infuenzae tipe B).
- DT (vaksin kombinasi Difteri Tetanus).
- Td (vaksin kombinasi Tetanus Difteri).
Imunisasi tersebut diberikan dengan jadwal:
1. Imunisasi dasar:
Bayi usia 2, 3 dan 4 bulan diberikan vaksin DPT-HB-Hib dengan interval 1 bulan.
2. Imunisasi Lanjutan:
- Anak usia 18 bulan diberikan vaksin DPT-HB-Hib 1 kali.
- Anak Sekolah Dasar kelas 1 diberikan vaksin DT pada Bulan Imunisasi Anak Sekolah (BIAS).
- Anak Sekolah Dasar kelas 2 dan 5 diberikan vaksin Td pada Bulan Imunisasi Anak Sekolah (BIAS).
- Wanita Usia Subur (termasuk wanita hamil) diberikan vaksin Td.
Perlindungan optimal terhadap difteri pada masyarakat dapat dicapai dengan cakupan imunisasi rutin, baik dasar maupun lanjutan, yang tinggi dan merata. Cakupan harus mencapai minimal 95%, merata di setiap kabupaten/kota, dan tetap dipertahankan.
Selain cakupan yang harus diperhatikan adalah menjaga kualitas vaksin sejak pengiriman, penyimpanan sampai ke sasaran.
Vaksin difteri merupakan vaksin yang sensitif terhadap suhu beku sehingga dalam pengiriman maupun penyimpanan harus tetap berada pada suhu 2 - 8° C.
Setiap daerah menyediakan biaya operasional untuk imunisasi rutin dan imunisasi dalam penanggulangan KLB (ORI).
SURVEILANS
PENGERTIAN DAN DEFINISI OPERASIONAL SURVEILANS
Surveilans Difteri adalah kegiatan pengamatan yang sistematis dan terus menerus berdasarkan data dan informasi tentang kejadian penyakit Difteri serta kondisi yang mempengaruhi terjadinya peningkatan serta penularan penyakit Difteri untuk memperoleh dan memberikan informasi guna mengarahkan tindakan pengendalian dan penanggulangan Difteri secara efektif dan efisien.
Definisi operasional kasus surveilans difteri:
1. Suspek Difteri adalah orang dengan gejala faringintis, tonsilitis, laringitis, trakeitis, atau kombinasinya disertai demam tidak tinggi dan adanya pseudomembran putih keabu-abuan yang sulit lepas, mudah berdarah apabila dilepas atau dilakukan manipulasi
2. Probable Difteri adalah orang dengan suspek Difteri ditambah dengan salah satu gejala berikut:
- Pernah kontak dengan kasus (<2 minggu).
- Imunisasi tidak lengkap, termasuk belum dilakukan booster.
- Berada di daerah endemis Difteri.
- Stridor, Bullneck.
- Pendarahan submukosa atau petechiae pada kulit.
- Gagal jantung toxic, gagal ginjal akut.
- Myocarditis.
- Meninggal.
3. Kasus konfirmasi laboratorium adalah kasus suspek Difteri dengan hasil kultur positif Corynebacterium diphtheriae strain toxigenic atau PCR (Polymerase Chain Reaction) positif Corynebacterium diphtheriae yang telah dikonfirmasi dengan Elek test.
4. Kasus konfirmasi hubungan epidemiologi adalah kasus yang memenuhi kriteria suspek Difteri dan mempunyai hubungan epidemiologi dengan kasus konfirmasi laboratorium.
5. Kasus kompatibel klinis adalah kasus yang memenuhi kriteria suspek Difteri namun tidak mempunyai hubungan epidemiologi dengan kasus konfirmasi laboratorium (butir 1 di atas) maupun kasus konfirmasi hubungan epidemiologi (butir 2 di atas)
6. Kasus kontak adalah orang serumah, teman bermain, teman sekolah, termasuk guru dan teman kerja yang kontak erat dengan kasus.
7. Kasus carrier adalah orang yang tidak menunjukkan gejala klinis, tetapi hasil pemeriksaan laboratorium menunjukkan positif Corynebacterium diphteriae.
Dalam pelaksanaan surveilans, kasus Difteri dapat diklasifikasikan berdasarkan hasil pemeriksaan laboratorium sebagai berikut:
- Kasus konfirmasi laboratorium adalah kasus suspek Difteri dengan hasil kultur positif dan atau PCR positif yang telah dikonfirmasi dengan Elek test
- Kasus konfirmasi hubungan epidemiologi adalah kasus yang memenuhi kriteria suspek Difteri dan mempunyai hubungan epidemiologi dengan kasus konfirmasi laboratorium.
- Kasus kompatibel klinis adalah kasus yang memenuhi kriteria suspek Difteri namun tidak mempunyai hubungan epidemiologi dengan kasus konfirmasi laboratorium (butir 1 di atas) maupun kasus konfirmasi hubungan epidemiologi (butir 2 di atas).
Metode laboratorium mikroskopis (Gram stain, Albert, Neisser stain, Loeffler) tidak direkomendasikan untuk menegakkan diagnosis Difteri.
KLB (Kejadian Luar Biasa)
Difteri merupakan jenis penyakit menular tertentu yang dapat menimbulkan KLB/Wabah seperti tercantum dalam Permenkes 1501 tahun 2010. Kegiatan penanggulangan KLB Difteri dilakukan dengan melibatkan program-program terkait yaitu surveilans epidemiologi, program imunisasi, klinisi, laboratorium dan program kesehatan lainnya serta lintas sektor terkait.
DEFINISI OPERASIONAL KLB
Suatu wilayah dinyatakan KLB Difteri jika ditemukan minimal 1 Suspek Difteri.
KEBIJAKAN
- Satu suspek Difteri dinyatakan sebagai Kejadian Luar Biasa (KLB) dan harus dilakukan penyelidikan dan penanggulangan sesegera mungkin untuk menghentikan penularan dan mencegah komplikasi dan kematian.
- Dilakukan tatalaksana kasus di Rumah Sakit dengan menerapkan prinsip kewaspadaan standar, seperti menjaga kebersihan tangan, penempatan kasus di ruang isolasi, dan mengurangi kontak kasus dengan orang lain
- Setiap suspek difteri dilakukan pemeriksaan laboratorium.
- Setiap suspek difteri dilakukan ORI (respon pemberian imunisasi pada KLB) sesegera mungkin, pada lokasi kejadian dengan sasaran sesuai kajian epidemiologi.
- Laporan kasus difteri dilakukan dalam 24 jam secara berjenjang ke Ditjen P2P cq. Subdit Surveilans.
STRATEGI PENCEGAHAN DAN PENGENDALIAN KLB DIFTERI
- Penguatan imunisasi rutin Difteri sesuai dengan program imunisasi nasional.
- Penemuan dan penatalaksanaan dini kasus Difteri.
- Semua kasus Difteri harus dilakukan penyelidikan epidemiologi.
- Semua kasus Difteri dirujuk ke Rumah Sakit dan dirawat di ruang isolasi.
- Pengambilan spesimen dari kasus dan kasus kontak erat kemudian dikirim ke laboratorium rujukan Difteri untuk dilakukan pemeriksaan kultur atau PCR.
- Menghentikan transmisi Difteri dengan pemberian prophilaksis terhadap kontak dan karier.
- Melakukan Outbreak Response Immunization (ORI) di daerah KLB Difteri.
Keberhasilan pengendalian penyakit Difteri dipengaruhi kesadaran masyarakat dalam mendapatkan dan melengkapi imunisasi. Selain itu peran dari tenaga kesehatan dalam menjaga kualitas manajemen rantai vaksin dan pelayanan imunisasi turut mempengaruhi. Bila hal ini tidak berjalan baik maka akan terjadi Gap Immunity di populasi dan akan menimbulkan KLB bahkan dapat menimbulkan wabah.
Surveilans Difteri yang didukung laboratorium harus dapat mendeteksi dini terjadinya KLB di masyarakat agar dapat diketahui penyebab terjadi KLB, untuk menghasilkan rekomendasi penanggulangan yang tepat.
Upaya-upaya di atas sangat memerlukan dukungan politis dan penyediaan sumber daya yang memadai dari pemerintah daerah serta komitmen dari tenaga kesehatan untuk melaksanakan upaya tersebut dengan penuh tanggung jawab.










0 comments:
Posting Komentar