Definisi
Infark adalah area nekrosis
koagulasi pada jaringan akibat iskemia lokal, disebabkan oleh obstruksi
sirkulasi ke daerah tersebut, paling sering karena trombus atau embolus (Dorland,
2002). Miokard merupakan jaringan otot jantung. Akut menunjukkan onset
atau perjalanan waktu suatu kelainan
atau penyakit. Iskemia dapat terjadi oleh karena obstruksi, kompresi, ruptur
karena trauma dan vasokonstriksi. Obstruksi pembuluh darah dapat disebabkan
oleh embolus, trombus atau plak aterosklerosis. Kompresi secara mekanik dapat
disebabkan oleh tumor, volvulus atau hernia. Ruptur karena trauma disebabkan
oleh aterosklerosis dan vaskulitis. Vasokonstriksi juga dapat disebabkan oleh
obat-obatan. Infark miokard merupakan perkembangan cepat dari nekrosis otot
jantung yang disebabkan oleh ketidakseimbangan antara suplai dan kebutuhan
oksigen (Fenton, 2009). Secara klinis sangat mencemaskan karena sering berupa
serangan mendadak umumnya pada pria 35-55 tahun, tanpa gejala pendahuluan
(Santoso, 2005).
Otot jantung diperdarahi oleh 2
pembuluh koroner utama, yaitu arteri koroner kanan dan arteri koroner kiri.
Kedua arteri ini keluar dari aorta. Arteri koroner kiri kemudian bercabang
menjadi arteri desendens anterior kiri dan arteri sirkumfleks kiri. Arteri
desendens anterior kiri berjalan pada sulkus interventrikuler hingga ke apeks
jantung. Arteri sirkumfleks kiri berjalan pada sulkus arterio-ventrikuler dan
mengelilingi permukaan posterior jantung. Arteri koroner kanan berjalan di
dalam sulkus atrio-ventrikuler ke kanan bawah (Oemar, 1996). Anatomi pembuluh
darah jantung dapat dilihat pada gambar di bawah
 |
Gambar anatomi arteri koroner jantung
Dikutip dari NewYork-Presbyterian Hospital
|
Etiologi dan Faktor Risiko Infark Miokard Akut
Menurut
Alpert (2010), pembagian infark miokard atau disebut juga acute myocardial infarction, berdasarkan penyebabnya yang heterogen,
antara lain:
1.
Infark miokard tipe 1
Infark miokard secara spontan
terjadi karena ruptur plak, fisura, atau diseksi plak aterosklerosis. Selain
itu, peningkatan kebutuhan dan ketersediaan oksigen dan nutrien yang inadekuat
memicu munculnya infark miokard. Hal-hal tersebut merupakan akibat dari anemia,
aritmia dan hiper atau hipotensi.
2.
Infark miokard tipe 2
Infark miokard jenis ini disebabkan
oleh vasokonstriksi dan spasme arteri menurunkan aliran darah miokard.
3.
Infark miokard tipe 3
Pada keadaan ini, peningkatan
pertanda biokimiawi tidak ditemukan. Hal ini disebabkan sampel darah penderita
tidak didapatkan atau penderita meninggal sebelum kadar pertanda biokimiawi
sempat meningkat.
4.
a. Infark miokard tipe 4a
Peningkatan kadar pertanda
biokimiawi infark miokard (contohnya troponin) 3 kali lebih besar dari nilai
normal akibat pemasangan percutaneous coronary intervention (PCI) yang
memicu terjadinya infark miokard.
b. Infark miokard tipe 4b
Infark miokard yang muncul akibat
pemasangan stent trombosis.
5.
Infark miokard tipe 5
Peningkatan kadar troponin 5 kali
lebih besar dari nilai normal. Kejadian infark miokard jenis ini berhubungan
dengan operasi bypass koroner.
Ada empat faktor risiko biologis
infark miokard yang tidak dapat diubah, yaitu usia, jenis kelamin, ras, dan
riwayat keluarga. Risiko aterosklerosis koroner meningkat seiring bertambahnya
usia. Penyakit yang serius jarang terjadi sebelum usia 40 tahun. Faktor risiko
lain masih dapat diubah, sehingga berpotensi dapat memperlambat proses
aterogenik (Santoso, 2005). Faktor- faktor tersebut adalah abnormalitas kadar
serum lipid, hipertensi, merokok, diabetes, obesitas, faktor psikososial,
konsumsi buah-buahan, diet dan alkohol, dan aktivitas fisik (Ramrakha, 2006).
Menurut Anand (2008), wanita
mengalami kejadian infark miokard pertama kali 9 tahun lebih tua daripada kejadian pertama yang dialami laki-laki. Perbedaan onset infark miokard pertama ini diperkirakan dari
berbagai faktor risiko tinggi yang mulai muncul pada wanita dan laki-laki
ketika berusia muda. Wanita agaknya relatif kebal terhadap penyakit ini sampai
menopause, dan kemudian menjadi sama rentannya seperti pria. Hal diduga karena
adanya efek perlindungan estrogen (Santoso, 2005).
Abnormalitas kadar lipid serum yang
merupakan faktor risiko adalah hiperlipidemia. Hiperlipidemia adalah
peningkatan kadar kolesterol atau trigliserida serum di atas batas normal. The
National Cholesterol Education Program (NCEP) menemukan kolesterol LDL
sebagai faktor penyebab penyakit jantung koroner. The Coronary Primary
Prevention Trial (CPPT) memperlihatkan bahwa penurunan kadar kolesterol
juga menurunkan mortalitas akibat infark miokard (Brown, 2006).
Hipertensi adalah peningkatan
tekanan darah sistolik sedikitnya 140 mmHg atau tekanan diastolik sedikitnya 90
mmHg. Peningkatan tekanan darah sistemik meningkatkan resistensi vaskuler
terhadap pemompaan darah dari ventrikel kiri. Akibatnya kerja jantung
bertambah, sehingga ventrikel kiri hipertrofi untuk meningkatkan kekuatan
pompa. Bila proses aterosklerosis terjadi, maka penyediaan oksigen untuk
miokard berkurang. Tingginya kebutuhan oksigen karena hipertrofi jaringan tidak
sesuai dengan rendahnya kadar oksigen yang tersedia (Brown, 2006).
Merokok meningkatkan risiko terkena
penyakit jantung kororner sebesar 50%. Seorang perokok pasif mempunyai risiko
terkena infark miokard. Di Inggris, sekitar 300.000 kematian karena penyakit
kardiovaskuler berhubungan dengan rokok (Ramrakha, 2006). Menurut Ismail
(2004), penggunaan tembakau berhubungan dengan kejadian miokard infark akut
prematur di daerah Asia Selatan.
Obesitas meningkatkan risiko terkena
penyakit jantung koroner. Sekitar 25-49% penyakit jantung koroner di negara
berkembang berhubungan dengan peningkatan indeks masa tubuh (IMT) atau Body Mass Index (BMI) Overweight
didefinisikan sebagai IMT > 25-30 kg/m2 dan obesitas dengan IMT > 30
kg/m2. Obesitas sentral adalah obesitas dengan kelebihan lemak berada di
abdomen. Biasanya keadaan ini juga berhubungan dengan kelainan metabolik
seperti peninggian kadar trigliserida, penurunan HDL, peningkatan tekanan
darah, inflamasi sistemik, resistensi insulin dan diabetes melitus tipe II
(Ramrakha, 2006).
Faktor psikososial seperti
peningkatan stres kerja, rendahnya dukungan sosial, personalitas yang tidak
simpatik, ansietas dan depresi secara konsisten meningkatkan risiko terkena
aterosklerosis (Ramrakha, 2006).
Risiko terkena infark miokard
meningkat pada pasien yang mengkonsumsi diet yang rendah serat, kurang vitamin
C dan E, dan bahan-bahan polisitemikal. Mengkonsumsi alkohol satu atau dua
sloki kecil per hari ternyata sedikit mengurangi risiko terjadinya infark
miokard. Namun bila mengkonsumsi berlebihan, yaitu lebih dari dua sloki kecil
per hari, pasien memiliki peningkatan risiko terkena penyakit (Beers, 2004).
AMI terjadi jika suplai oksigen
yang tidak sesuai dengan kebutuhan tidak tertangani dengan baik sehingga
menyebabkan kematian sel-sel jantung tersebut. Beberapa hal yang menimbulkan gangguan oksigenasi
tersebut diantaranya:
1.
Berkurangnya suplai oksigen ke miokard.
Menurunnya suplai oksigen disebabkan oleh tiga faktor,
antara lain:
a.
Faktor pembuluh darah
Hal ini berkaitan dengan kepatenan pembuluh darah sebagai jalan darah mencapai
sel-sel jantung. Beberapa hal yang bisa mengganggu kepatenan pembuluh darah
diantaranya: atherosclerosis, spasme, dan arteritis. Spasme pembuluh darah bisa
juga terjadi pada orang yang tidak memiliki riwayat penyakit jantung
sebelumnya, dan biasanya dihubungkan dengan beberapa hal antara lain: (a)
mengkonsumsi obat-obatan tertentu; (b) stress emosional atau nyeri; (c)
terpapar suhu dingin yang ekstrim, (d) merokok.
b.
Faktor
Sirkulasi
Sirkulasi berkaitan dengan kelancaran
peredaran darah dari jantung keseluruh tubuh sampai kembali lagi ke jantung.
Sehingga hal ini tidak akan lepas dari faktor pemompaan dan volume darah yang
dipompakan. Kondisi yang menyebabkan gangguan pada sirkulasi diantaranya
kondisi hipotensi. Stenosis maupun isufisiensi yang terjadi pada katup-katup
jantung (aorta, mitrlalis, maupun trikuspidalis) menyebabkan menurunnya cardac
out put (COP). Penurunan COP yang diikuti oleh penurunan sirkulasi menyebabkan
bebarapa bagian tubuh tidak tersuplai darah dengan adekuat, termasuk dalam hal
ini otot jantung.
c.
Faktor
darah
Darah merupakan pengangkut oksigen menuju seluruh bagian
tubuh. Jika daya angkut darah berkurang, maka sebagus apapun jalan (pembuluh
darah) dan pemompaan jantung maka hal tersebut tidak cukup membantu. Hal-hal
yang
menyebabkan terganggunya daya angkut darah
antara lain: anemia, hipoksemia, dan polisitemia.
2. Meningkatnya kebutuhan oksigen tubuh
Pada orang normal meningkatnya kebutuhan
oksigen mampu dikompensasi diantaranya dengan meningkatkan denyut jantung untuk
meningkatkan COP. Akan tetapi jika orang tersebut telah mengidap penyakit
jantung, mekanisme kompensasi justru pada akhirnya makin memperberat kondisinya
karena kebutuhan oksigen semakin meningkat, sedangkan suplai oksigen tidak
bertambah. Oleh karena itu segala aktivitas yang menyebabkan meningkatnya
kebutuhan oksigen akan memicu terjadinya infark. Misalnya: aktivtas berlebih,
emosi, makan terlalu banyak dan lain-lain. Hipertropi miokard bisa memicu
terjadinya infark karea semakin banyak sel yang harus disuplai oksigen,
sedangkan asupan oksien menurun akibat dari pemompaan yang tidak efektif.
Faktor
Risiko
Secara garis besar terdapat dua
jenis faktor risiko bagi setiap orang untuk terkena AMI, yaitu faktor risiko
yang bisa dimodifikasi dan faktor risiko yang tidak bisa dimodifikasi
1.
Faktor risiko yang dapat dimodifikasi. Merupakan faktor risiko yang bisa dikendalikan
sehingga dengan intervensi tertentu maka bisa dihilangkan. Yang termasuk dalam
kelompok ini diantaranya:
a.
Merokok
Peran rokok dalam penyakit jantung koroner ini antara
lain: menimbulkan aterosklerosis; peningkatan trombogenessis dan vasokontriksi;
peningkatan tekanan darah; pemicu aritmia jantung, meningkatkan kebutuhan
oksigen jantung, dan penurunan kapasitas pengangkutan oksigen. Merokok 20
batang rokok atau lebih dalam sehari bisa meningkatkan risiko 2-3 kali
disbanding yang tidak merokok.
b.
Konsumsi
alkohol
Meskipun ada dasar teori mengenai efek protektif alkohol dosis rendah hingga moderat, dimana ia bisa
meningkatkan trombolisis endogen, mengurangi adhesi platelet, dan meningkatkan
kadar HDL dalam sirkulasi, akan tetapi semuanya masih kontroversial. Tidak semua literature mendukung konsep
ini, bahkan peningkatan dosis alcohol dikaitkan dengan peningkatan mortalitas kardiovaskular karena aritmia, hipertensi sistemik dan
kardiomiopati dilatasi.
c.
Infeksi
Infeksi Chlamydia pneumoniae , organisme gram
negatif intraseluler dan penyebab umum penyakit saluran
perafasan, tampaknya berhubungan dengan penyakit koroner aterosklerotik
d.
Hipertensi
sistemik.
Hipertensi sistemik menyebabkan meningkatnya after load yang secara
tidak langsung akan meningkatkan beban kerja jantung. Kondisi seperti ini akan
memicu hipertropi ventrikel kiri sebagai kompensasi dari meningkatnya
after load yang pada akhirnya meningkatkan kebutuhan oksigen jantung.
e.
Obesitas
Terdapat hubungan yang erat antara berat badan, peningkatan
tekanan darah, peningkatan kolesterol darah, DM tidak tergantung insulin, dan
tingkat aktivitas yang rendah.
f.
Kurang
olahraga
Aktivitas aerobik yang teratur akan menurunkan risiko terkena penyakit
jantung koroner, yaitu sebesar 20-40 %.
g.
Penyakit
Diabetes
Risiko terjadinya penyakit jantung koroner pada pasien
dengan DM sebesar 2- 4 lebih tinggi dibandingkan orang biasa. Hal ini berkaitan
dengan adanya abnormalitas metabolisme lipid, obesitas, hipertensi sistemik,
peningkatan trombogenesis (peningkatan tingkat adhesi platelet dan peningkatan
trombogenesis).
2.
Faktor risiko yang tidak dapat dimodifikasi. Merupakan faktor risiko yang tidak bisa
dirubah atau dikendalikan, yaitu diantaranya
a.
Usia
Risiko meningkat pada pria datas 45 tahun dan wanita
diatas 55 tahun (umumnnya setelah menopause)
b.
Jenis
Kelamin
Morbiditas akibat penyakit jantung koroner (PJK)
pada laki-laki dua kali lebih besar dibandingkan pada
perempuan, hal ini berkaitan dengan estrogen endogen yang bersifat protektif pada perempuan. Hal ini terbukti insidensi PJK meningkat dengan cepat dan
akhirnya setare dengan laki pada wanita setelah masa menopause
c.
Riwayat
Keluarga
Riwayat anggota keluarga sedarah yang mengalami PJK
sebelum usia 70 tahun merupakan faktor risiko independent
untuk terjadinya PJK. Agregasi PJK keluarga menandakan adanya predisposisi
genetik pada keadaan ini. Terdapat bukti bahwa riwayat positif
pada keluarga mempengaruhi onset penderita PJK pada keluarga dekat
d.
Ras
Insidensi kematian akiat PJK pada orang Asia yang tinggal
di Inggris lebih tinggi dibandingkan dengan peduduk local, sedangkan angka yang
rendah terdapat pada RAS afro-karibia
e.
Geografi
Tingkat kematian akibat PJK lebih tinggi di Irlandia
Utara, Skotlandia, dan bagian Inggris Utara dan dapat merefleksikan perbedaan
diet, kemurnian air, merokok, struktur sosio-ekonomi, dan kehidupan urban.
f.
Tipe
kepribadian
Tipe kepribadian yang memiliki sifat agresif, kompetitif,
kasar, sinis, gila hormat, ambisius, dan gampang marah sangat rentan
untuk terkena PJK. Terdapat hubungan antara stress dengan abnormalitas
metabolisme lipid.
g.
Kelas
sosial
Tingkat kematian akibat PJK tiga kali lebih tinggi pada
pekerja kasar laki-laki terlatih dibandingkan dengan kelompok pekerja profesi
(misal dokter, pengacara dll). Selain itu frekuensi istri pekerja kasar
ternyata 2 kali lebih besar untuk mengalami kematian dini akibat PJK
dibandingkan istri pekerja professional / non-manual .
Patofisiologi Infark
Miokard Akut
AMI terjadi ketika iskemia yang terjadi berlangsung
cukup lama yaitu lebih dari 30-45 menit sehingga menyebabkan kerusakan
seluler yang ireversibel. Bagian jantung yang terkena infark akan berhenti
berkontraksi selamanya. Iskemia yang terjadi paling banyak disebabkan oleh
penyakit arteri koroner / coronary artery disease (CAD). Pada penyakit
ini terdapat materi lemak (plaque) yang telah terbentuk dalam
beberapa tahun di dalam lumen arteri koronaria (arteri yang mensupply darah dan oksigen kepada jantung) Plaque dapat ruptur sehingga
menyebabkan terbentuknya bekuan darah pada permukaan plaque. Jika bekuan menjadi cukup besar, maka bisa menghambat
aliran darah baik total maupun sebagian pada arteri koroner.
Terbendungnya aliran darah menghambat darah yang kaya
oksigen mencapai bagian otot jantung yang disuplai oleh arteri tersebut.
Kurangnya oksigen akan merusak otot jantung. Jika sumbatan itu tidak ditangani
dengan cepat, otot jantung yang rusak itu akan mulai mati. Selain disebabkan oleh
terbentuknya sumbatan oleh plaque ternyata infark juga bisa terjadi pada orang
dengan arteri koroner normal (5%). Diasumsikan bahwa spasme arteri koroner
berperan dalam beberapa kasus ini
Spasme yang terjadi bisa dipicu oleh beberapa hal antara
lain: mengkonsumsi obat-obatan tertentu; stress emosional; merokok; dan
paparan suhu dingin yang ekstrim, Spasme bisa terjadi pada pembuluh darah yang
mengalami aterosklerotik sehingga bisa menimbulkan oklusi kritis sehingga bisa
menimbulkan infark jika terlambat dalam penangananya. Letak infark ditentukan
juga oleh letak sumbatan arteri koroner yang mensuplai darah ke jantung.
Terdapat dua arteri koroner besar yaitu arteri koroner kanan dan kiri. Kemudian
arteri koroner kiri bercabang menjadi dua yaitu Desenden Anterior dan arteri
sirkumfleks kiri. Arteri koronaria Desenden Anterior kiri
berjalan melalui bawah anterior dinding ke arah afeks jantung. Bagian ini
menyuplai aliran dua pertiga dari septum intraventrikel, sebagaian besar apeks,
dan ventrikel kiri anterior. Sedangkan cabang sirkumfleks kiri berjalan dari koroner kiri kearah dinding
lateral kiri dan ventrikel kiri. Daerah yang disuplai meliputi atrium
kiri, seluruh dinding posterior, dan sepertiga septum intraventrikel posterior.
Selanjutnya arteri koroner kanan berjalan dari aorta sisi
kanan arteri pulmonal kearah dinding lateral kanan sampai ke posterior jantung.
Bagian jantung yang disuplai meliputi: atrium kanan, ventrikel kanan, nodus SA,
nodus AV, septum interventrikel posterior superior, bagian atrium kiri, dan
permukaan diafragmatik ventrikel kiri.
Berdasarkan hal diatas maka dapat diketahui jika infark anterior
kemungkinan disebabkan gangguan pada cabang desenden anterior kiri, sedangkan
infark inferior bisa disebabkan oleh lesi pada arteri koroner kanan.
Berdasarkan ketebalan dinding otot jantung yang terkena maka infark bisa
dibedakan menjadi infark transmural dan subendokardial. Kerusakan pada seluruh
lapisan miokardiom disebut infark transmural, sedangkan jika hanya mengenai
lapisan bagian dalam saja disebut infark subendokardial. Infark miokardium akan
mengurangi fungsi ventrikel karena otot yang nekrosis akan kehilangan daya
kotraksinya begitupun otot yang mengalami iskemi (disekeliling daerah infark).
Secara fungsional infark miokardium menyebabkan
perubahan-perubahan sebagai berikut: Daya kontraksi menurun; Gerakan dinding
abnormal (daerah yang terkena infark akan menonjol keluar saat yang lain
melakukan kontraksi); Perubahan daya kembang dinding ventrikel; Penurunan
volume sekuncup; Penurunan fraksi ejeksi. Gangguan fungsional yang terjadi
tergantung pada beberapa factor dibawah ini: Ukuran infark jika mencapai 40% bisa menyebabkan syok
kardiogenik; Lokasi Infark dinding anterior mengurangi fungsi mekanik jantung
lebih besar dibandingkan jika terjadi pada bagian inferior; Sirkulasi
kolateral berkembang sebagai respon
terhadap iskemi kronik dan hiperperfusi regional untuk memperbaiki aliran darah yang
menuju miokardium. Sehingga semakin banyak sirkulasi kolateral, maka gangguan
yang terjadi minimal; Mekanisme kompensasi bertujuan untuk mempertahankan curah jantung
dan perfusi perifer. Gangguan akan mulai terasa ketika mekanisme kompensasi
jantung tidak berfungsi dengan baik.
Kejadian infark miokard diawali
dengan terbentuknya aterosklerosis yang kemudian ruptur dan menyumbat pembuluh
darah. Penyakit aterosklerosis ditandai dengan formasi bertahap fatty plaque
di dalam dinding arteri. Lama-kelamaan plak ini terus tumbuh ke dalam
lumen, sehingga diameter lumen menyempit. Penyempitan lumen mengganggu aliran
darah ke distal dari tempat penyumbatan terjadi (Ramrakha, 2006).
Faktor-faktor seperti usia, genetik,
diet, merokok, diabetes mellitus tipe II, hipertensi, reactive oxygen
species dan inflamasi menyebabkan disfungsi dan aktivasi endotelial.
Pemaparan terhadap faktor-faktor di atas menimbulkan injury bagi sel
endotel. Akibat disfungsi endotel, sel-sel tidak dapat lagi memproduksi
molekul-molekul vasoaktif seperti nitric oxide, yang berkerja sebagai vasodilator,
anti-trombotik dan anti-proliferasi. Sebaliknya, disfungsi endotel justru
meningkatkan produksi vasokonstriktor, endotelin-1, dan angiotensin II yang
berperan dalam migrasi dan pertumbuhan sel (Ramrakha, 2006).
Leukosit yang bersirkulasi menempel
pada sel endotel teraktivasi. Kemudian leukosit bermigrasi ke sub endotel dan
berubah menjadi makrofag. Di sini makrofag berperan sebagai pembersih dan
bekerja mengeliminasi kolesterol LDL. Sel makrofag yang terpajan dengan
kolesterol LDL teroksidasi disebut sel busa (foam cell). Faktor
pertumbuhan dan trombosit menyebabkan migrasi otot polos dari tunika media ke
dalam tunika intima dan proliferasi matriks. Proses ini mengubah bercak lemak
menjadi ateroma matur. Lapisan fibrosa menutupi ateroma matur, membatasi lesi
dari lumen pembuluh darah. Perlekatan trombosit ke tepian ateroma yang kasar
menyebabkan terbentuknya trombosis. Ulserasi atau ruptur mendadak lapisan
fibrosa atau perdarahan yang terjadi dalam ateroma menyebabkan oklusi arteri
(Price, 2006).
Penyempitan arteri koroner segmental
banyak disebabkan oleh formasi plak. Kejadian tersebut secara temporer dapat
memperburuk keadaan obstruksi, menurunkan aliran darah koroner, dan menyebabkan
manifestasi klinis infark miokard. Lokasi obstruksi berpengaruh terhadap
kuantitas iskemia miokard dan keparahan manifestasi klinis penyakit. Oleh sebab
itu, obstruksi kritis pada arteri koroner kiri atau arteri koroner desendens
kiri berbahaya (Selwyn, 2005).
Pada saat episode perfusi yang
inadekuat, kadar oksigen ke jaringan miokard menurun dan dapat menyebabkan
gangguan dalam fungsi mekanis, biokimia dan elektrikal miokard. Perfusi yang
buruk ke subendokard jantung menyebabkan iskemia yang lebih berbahaya.
Perkembangan cepat iskemia yang disebabkan oklusi total atau subtotal arteri
koroner berhubungan dengan kegagalan otot jantung berkontraksi dan berelaksasi
(Selwyn, 2005).
Selama kejadian iskemia, terjadi
beragam abnormalitas metabolisme, fungsi dan struktur sel. Miokard normal
memetabolisme asam lemak dan glukosa menjadi karbon dioksida dan air. Akibat
kadar oksigen yang berkurang, asam lemak tidak dapat dioksidasi, glukosa diubah
menjadi asam laktat dan pH intrasel menurun. Keadaaan ini mengganggu stabilitas
membran sel. Gangguan fungsi membran sel menyebabkan kebocoran kanal K+ dan
ambilan Na+ oleh monosit. Keparahan dan durasi dari ketidakseimbangan antara
suplai dan kebutuhan oksigen menentukan apakah kerusakan miokard yang terjadi
reversibel (<20 menit) atau ireversibel (>20 menit). Iskemia yang ireversibel
berakhir pada infark miokard (Selwyn, 2005).
Ketika aliran darah menurun
tiba-tiba akibat oklusi trombus di arteri koroner, maka terjadi infark miokard
tipe elevasi segmen ST (STEMI). Perkembangan perlahan dari stenosis koroner
tidak menimbulkan STEMI karena dalam rentang waktu tersebut dapat terbentuk
pembuluh darah kolateral. Dengan kata lain STEMI hanya terjadi jika arteri
koroner tersumbat cepat (Antman, 2005).
Non STEMI merupakan tipe infark
miokard tanpa elevasi segmen ST yang disebabkan oleh obstruksi koroner akibat
erosi dan ruptur plak. Erosi dan ruptur plak ateroma menimbulkan
ketidakseimbangan suplai dan kebutuhan oksigen. Pada Non STEMI, trombus yang
terbentuk biasanya tidak menyebabkan oklusi menyeluruh lumen arteri koroner
(Kalim, 2001).
Infark miokard dapat bersifat
transmural dan subendokardial (nontransmural). Infark miokard transmural
disebabkan oleh oklusi arteri koroner yang terjadi cepat yaitu dalam beberapa
jam hingga minimal 6-8 jam. Semua otot jantung yang terlibat mengalami nekrosis
dalam waktu yang bersamaan. Infark miokard subendokardial terjadi hanya di
sebagian miokard dan terdiri dari bagian nekrosis yang telah terjadi pada waktu
berbeda-beda (Selwyn, 2005).
Manifestasi Klinis
Tanda dan gejala
dari serangan jantung tiap orang tidak sama. Banyak serangan jantung berjalan
lambat sebagai nyeri ringan atau perasaan tidak nyaman. Bahkan beberapa orang
tanpa gejala sedikitpun (dinamakan silent heart
attack). Akan tetapi pada umumnya serangan AMI ini ditandai oleh
beberapa hal berikut
1. Nyeri Dada
Mayoritas pasien
AMI (90%) datang dengan keluhan nyeri dada. Perbedaan dengan nyeri pada
angina adalah nyer pada AMI lebih panjang yaitu minimal 30 menit, sedangkan pada
angina kurang dari itu. Disamping itu pada angina biasanya nyeri akan hilang
dengan istirahat akan tetapi pada infark tidak.Nyeri dan rasa tertekan pada
dada itu bisa disertai dengan keluarnya keringat dingin atau perasaan takut.
Meskipun AMI memiliki ciri nyeri yang khas yaitu menjalar ke lengan kiri, bahu,
leher sampai ke epigastrium, akan tetapi pada orang tertentu nyeri yang terasa
hanya sedikit. Hal tersebut biasanya terjadi pada manula, atau penderita DM
berkaitan dengan neuropati. Gambaran klinis bisa bervariasi dari pasien yang datang
untuk melakukan pemeriksaan rutin, sampai pada pasien yang merasa nyeri di
substernal yang hebat dan secara cepat berkembang menjadi syok dan oedem
pulmonal, dan ada pula pasien yang baru saja tampak sehat lalu tiba-tiba
meninggal. Nyeri dada penderita infark miokard serupa dengan
nyeri angina tetapi lebih intensif dan berlangsung lama serta tidak sepenuhnya
hilang dengan istirahat ataupun pemberian nitrogliserin (Irmalita, 1996).
Angina pektoris adalah “jeritan” otot jantung yang merupakan rasa sakit pada
dada akibat kekurangan pasokan oksigen miokard. Gejalanya adalah rasa sakit
pada dada sentral atau retrosentral yang dapat menyebar ke salah satu atau
kedua tangan, leher dan punggung. Faktor pencetus yang menyebabkan angina
adalah kegiatan fisik, emosi berlebihan dan terkadang sesudah makan. Hal ini
karena kegiatan tersebut mencetuskan peningkatan kebutuhan oksigen. Namun,
sakit dada juga sering timbul ketika pasien sedang beristirahat (Hanafiah, 1996).
Rasa
nyeri dapat hebat sekali sehingga penderita gelisah, takut, berkeringat dingin
dan lemas. Pasien terus menerus mengubah posisinya di tempat tidur. Hal ini
dilakukan untuk menemukan posisi yang dapat mengurangi rasa sakit, namun tidak
berhasil. Kulit terlihat pucat dan berkeringat, serta ektremitas biasanya
terasa dingin (Antman, 2005).
Serangan infark miokard biasanya akut, dengan rasa sakit
seperti angina, tetapi tidak seperti angina yang biasa, maka disini terdapat rasa penekanan
yang luar biasa pada dada atau perasaan akan datangnya kematian. Bila pasien
sebelumnya pernah mendapat serangan angina ,maka ia tabu bahwa sesuatu yang
berbeda dari serangan angina sebelumnya sedang berlangsung. Juga, kebalikan
dengan angina yang biasa, infark miokard akut terjadi sewaktu pasien dalam
keadaan istirahat ,sering pada jam-jam awal dipagi hari. Nitrogliserin tidaklah
mengurangkan rasa sakitnya yang bisa kemudian menghilang berkurang dan bisa
pula bertahan berjam-jam malahan berhari-hari. Rasa sakitnya adalah diffus dan
bersifat mencekam, mencekik, mencengkeram atau membor. Paling nyata didaerah
subternal, dari mana ia menyebar kedua lengan, kerongkongan atau dagu, atau
abdomen sebelah atas (sehingga ia mirip dengan kolik cholelithiasis,
cholesistitis akut ulkus peptikum akut atau pancreatitis akut).
Terdapat laporan adanya infark miokard tanpa rasa sakit.
Namun bila pasien-pasien ini ditanya secara cermat, mereka
biasanya menerangkan adanya gangguan pencernaan atau rasa benjol di
dada yang samar-samar yang hanya sedikit menimbulkan rasa
tidak enak /
tidak nyaman. Sekali-sekali
pasien akan mengalami rasa napas yang pendek (seperti orang yang kelelahan) dan
bukannya tekanan pada substernal.
Sekali-sekali bisa pula terjadi cekukan
/ singultus akibat irritasi diapragma oleh infark dinding
inferior. Pasien
biasanya tetap sadar , tetapi bisa gelisah, cemas atau bingung. Syncope adalah
jarang, ketidak sadaran akibat iskemi serebral, sebab cardiac output yang
berkurang bisa sekali-sekali terjadi. Bila pasien-pasien ditanyai secara cermat, mereka sering
menyatakan bahwa untuk masa yang bervariasi sebelum serangan dari hari 1 hingga
2 minggu ) , rasa sakit anginanya menjadi lebih parah serta tidak bereaksi baik tidak
terhadap pemberian nitrogliserin atau mereka mulai merasa distres/rasa tidak
enak substernal yang tersamar atau gangguan pencernaan (gejala -gejala
permulaan /ancaman /pertanda). Bila serangan-serangan angina menghebat ini bisa
merupakan petunjuk bahwa ada angina yang tidak stabil (unstable angina) dan
bahwasanya dibutuhkan pengobatan yang lebih agresif.
2.
Sesak Nafas,
Sesak nafas bisa
disebabkan oleh peningkatan mendadak tekanan akhir diastolic ventrikel kiri,
disamping itu perasaan cemas bisa menimbulkan hipervenntilasi. Pada infark yang
tanpa gejala nyeri, sesak nafas merupakan tanda adanya disfungsi
ventrikel kiri yang bermakna
3.
Gejala Gastrointestinal,
Peningkatan
aktivitas vagal menyebabkan mual dan muntah, dan biasanya lebih sering pada
infark inferior, dan stimulasi diafragma pada infak inferior juga bisa
menyebabkan cegukan terlebih-lebih
apabila diberikan martin untuk rasa sakitnya.
4.
Gejala Lain termasuk diantaranya palpitasi, rasa pusing, atau sinkop dari aritmia ventrikel, dan
gejala akibat emboli arteri (misalnya stroke, iskemia ekstrimitas)
5. Bila diperiksa, pasien sering memperlihatkan wajah pucat
bagai abu dengan berkeringat , kulit yang dingin .walaupun bila tanda-tanda
klinis dari syok tidak dijumpai.
6. Nadi biasanya cepat, kecuali bila ada blok/hambatan AV
yang komplit atau inkomplit. Dalam beberapa jam, kondisi klinis pasien mulai
membaik, tetapi demam sering berkembang. Suhu meninggi untuk beberapa hari,
sampai 102 derajat Fahrenheid atau lebih tinggi, dan kemudian perlahan-lahan
turun ,kembali normal pada akhir dari minggu pertama.
Bila
dibagi menurut tipe infark miokard maka manifestasi klinisnya adalah :
1.
AMI
tanpa elevasi ST
Gejala
klinis yang mungkin muncul pada kasus infark miokard akut adalah nyeri dada
substernal atau kadangkala di epigastrium dengan ciri seperti diperas, perasaan
seperti diikat, perasaan terbakar, nyeri tumpul, rasa penuh, berat atau
tertekan, menjadi presentasi gejala yang sering ditemukan pada NSTEMI. Analisis
berdasarkan gambaran klinis menunjukkan bahwa mereka yang memiliki gejala
dengan onset baru angina berat atau terakselerasi memiliki prognosis lebih baik
dibandingkan dengan yang memiliki nyeri pada waktu istirahat. Walaupun gejala
khas rasa tidak enak didada iskemia pada NSTEMI telah diketahui dengan baik,
gejala tidak khas seperti dispneu, mual, diaphoresis, sinkop atau nyeri di
lengan, epigastrium, bahu atas, atau leher juga terjadi dalam kelompok yang
lebih besar pada pasien-pasien berusia lebih dari 65 tahun. 1
2.
AMI
dengan elevasi ST
Infark
miokard dengan elevasi gelombang ST biasanya diketahui dengan beberapa tanda
dan gejala yang diketahui dari beberapa pemeriksaan, pertama pada anamnesis biasanya
diketahui adanya keluhan nyeri dada, yang hampir setengah kasus terjadi akibat
aktivitas fisik berat, stress emosi, penyakit medis atau bedah. Dirasakan pada
saat pagi hari dalam beberapa jam setelah bangun tidur. Nyeri dada merupakan pertanda awal dalam kelainan utama ini.8,
14
Diagnosis
Infark Miokard Akut
Menurut
Irmalita (1996), diagnosis AMI ditegakkan bila didapatkan dua atau lebih dari 3
kriteria, yaitu
1.
Adanya nyeri dada
Sakit
dada terjadi lebih dari 20 menit dan tidak hilang dengan pemberian nitrat
biasa.
2.
Perubahan elektrokardiografi (EKG)
Nekrosis miokard dilihat dari 12 lead
EKG. Selama fase awal miokard infark akut, EKG pasien yang mengalami oklusi
total arteri koroner menunjukkan elevasi segmen ST. Kemudian gambaran EKG
berupa elevasi segmen ST akan berkembang menjadi gelombang Q. Sebagian kecil
berkembang menjadi gelombang non-Q. Ketika trombus tidak menyebabkan oklusi
total, maka tidak terjadi elevasi segmen ST. Pasien dengan gambaran EKG tanpa
elevasi segmen ST digolongkan ke dalam unstable angina atau Non STEMI
(Cannon, 2005).
3.
Peningkatan pertanda biokimia.
Pada nekrosis miokard, protein
intraseluler akan masuk dalam ruang interstitial dan masuk ke sirkulasi
sistemik melalui mikrovaskuler lokal dan aliran limfatik (Patel, 1999). Oleh
sebab itu, nekrosis miokard dapat dideteksi dari pemeriksaan protein dalam
darah yang disebabkan kerusakan sel. Protein-protein tersebut antara lain aspartate
aminotransferase (AST), lactate dehydrogenase, creatine kinase
isoenzyme MB (CK-MB / CKMB), mioglobin, carbonic anhydrase III (CA
III), myosin light chain (MLC) dan cardiac troponin I dan T (cTnI
dan cTnT) (Samsu, 2007). Peningkatan kadar serum protein-protein ini
mengkonfirmasi adanya infark miokard (Nigam, 2007).
EKG
sebagai Penegakan Diagnosis Infark Miokard
Kompleks QRS normal menunjukkan
resultan gaya elektrik miokard ketika ventrikel berdepolarisasi. Bagian
nekrosis tidak berespon secara elektrik. Vektor gaya bergerak menjauhi bagian
nekrosis dan terekam oleh elektroda pada daerah infark sebagai defleksi negatif
abnormal. Infark yang menunjukkan abnormalitas gelombang Q disebut infark
gelombang Q. Pada sebagian kasus infark miokard, hasil rekaman EKG tidak
menunjukkan gelombang Q abnormal. Hal ini dapat terjadi pada infark miokard
dengan daerah nekrotik kecil atau tersebar. Gelombang Q dikatakan abnormal jika
durasinya ≥ 0,04 detik. Namun hal ini tidak berlaku untuk gelombang Q di lead
III, aVR, dan V1, karena normalnya gelombang Q di lead ini lebar dan
dalam (Chou, 1996).
Pada injury miokard, area
yang terlibat tidak berdepolarisasi secara sempurna. Area tersebut lebih positif
dibandingkan daerah yang normal pada akhir proses depolarisasi. Jika elektroda
diletakkan di daerah ini, maka potensial yang positif akan terekam dalam bentuk
elevasi segmen ST. Jika elektroda diletakkan di daerah sehat yang berseberangan
dengan area injury, maka terekam potensial yang negatif dan ditunjukkan
dalam bentuk ST depresi. ST depresi juga terjadi pada injury subendokard,
dimana elektroda dipisahkan dari daerah injury oleh daerah normal.
Vektor ST bergerak menjauhi elektroda, yang menyebabkan gambaran ST depresi
(Chou, 1996).
Iskemik miokard memperlambat proses
repolarisasi. Area iskemik menjadi lebih negatif dibandingkan area yang sehat
pada masa repolarisasi. Vektor T bergerak menjauhi daerah iskemik. Elektroda
yang terletak di daerah iskemik merekam gerakan ini sebagai gelombang T
negatif. Iskemia subendokard tidak mengubah arah gambaran gelombang T,
mengingat proses repolarisasi secara normal bergerak dari epikard ke arah
endokard. Karena potensial elektrik dihasilkan repolarisasi subendokardium
terhambat, maka gelombang T terekam sangat tinggi (Chou, 1996).
Menurut Ramrakha (2006), pada infark
miokard dengan elevasi segmen ST, lokasi infark dapat ditentukan dari perubahan
EKG. Penentuan lokasi infark berdasarkan perubahan gambaran EKG dapat dilihat
di Tabel di bawah.
Tabel
Lokasi infark miokard berdasarkan perubahan gambaran EKG
Lokasi
|
Perubahan gambaran EKG
|
Anterior
|
Elevasi
segmen ST dan / atau gelombang Q di V1-V4/V5
|
Anteroseptal
|
Elevasi
segmen ST dan / atau gelombang Q di V1-V3
|
Anterolateral
|
Elevasi
segmen ST dan / atau gelombang Q di V1-V6 dan I dan aVL
|
Lateral
|
Elevasi
segmen ST dan / atau gelombang Q di V5-V6 dan inversi gelombang T / elevasi
ST / gelombang Q di I dan aVL
|
Inferolateral
|
Elevasi
segmen ST dan/atau gelombang Q di II, III, aVF, dan V5-V6 (kadang-kadang I
dan aVL).
|
Inferior
|
Elevasi
segmen ST dan / atau gelombang Q di II, III, dan aVF
|
Inferoseptal
|
Elevasi
segmen ST dan / atau gelombang Q di II, III, aVF, V1-V3
|
True posterior
|
Gelombang
R tinggi di V1-V2 dengan segmen ST depresi di V1-V3. Gelombang T tegak di
V1-V2
|
RV infarction
|
Elevasi segmen
ST di precordial lead (V3R-V4R). Biasanya ditemukan konjungsi pada
infark inferior. Keadaan ini hanya tampak dalam beberapa jam pertama infark.
|
Dikutip
dari Ramrakha, 2006
Diagnosis STEMI ditegakkan jika
ditemukan angina akut disertai elevasi segmen ST. Nilai elevasi segmen ST
bervariasi, tergantung kepada usia, jenis kelamin, dan lokasi miokard yang
terkena. Bagi pria usia ≥ 40 tahun, STEMI ditegakkan jika diperoleh elevasi
segmen ST di V1-V3 ≥ 2 mm dan ≥ 2,5 mm bagi pasien berusia < 40 tahun
(Tedjasukmana, 2010). ST elevasi terjadi dalam beberapa menit dan dapat
berlangsung hingga lebih dari 2 minggu (Antman, 2005). Diagnosis Non STEMI
ditegakkan jika terdapat angina dan tidak disertai dengan elevasi segmen ST
yang persisten. Gambaran EKG pasien Non STEMI beragam, bisa berupa depresi
segmen ST, inversi gelombang T, gelombang T yang datar atau pseudo-normalization,
atau tanpa perubahan EKG saat presentasi. Untuk menegakkan diagnosis Non STEMI,
perlu dijumpai depresi segmen ST ≥ 0,5 mm di V1-V3 dan ≥ 1 mm di sandapan
lainnya. Selain itu dapat juga dijumpai elevasi segmen ST tidak persisten
(<20 menit), dengan amplitudo lebih rendah dari elevasi segmen ST pada
STEMI. Inversi gelombang T yang simetris ≥ 2 mm semakin memperkuat dugaan Non
STEMI (Tedjasukmana, 2010).
Perlu dicatat, terdapat beberapa keadaan yang dapat memberikan suatu kondisi pembacaan EKG ST-elevasi tetapi bukanlah suatu infark miokard akut, salah satunya adalah iskemia mesenterik akut atau acute mesenteric ischemia atau iskemi usus. Kondisi atau penyakit ini dapat meniru STEMI, hingga harus diperhatikan agar tidak terjadi positif palsu AMI, biasanya kondisi pasien datang dengan nyeri perut dan perdarahan pada defekasi atau darah pada faeces, dan dapat disertai diabetes mellitus dan hipertensi, hal ini sesuai dengan penemuan Yen-Ting Yeh et al. yang terdapat pada The New England Journal of Medicine.
Menurut Kyuhyun Wang et al. dari sumber yang sama, beberapa kondisi lainnya yang dapat memberikan gambaran menyerupai ST-elevasi tapi bukanlah STEMI adalah Left Bundle Branch Block (LBBB), perikarditis akut atau miokarditis akut, hiperkalemia, sindrom brugada (the brugada syndrome), kardiomiopati aritmogenik ventrikular kanan (arrhythmogenic right ventricular cardiomyopathy), emboli pulmonal (pulmonary embolism), kardioversi transtorakik (transthorachic cardioversion), dan prinzmetal's angina.
Perlu dicatat, terdapat beberapa keadaan yang dapat memberikan suatu kondisi pembacaan EKG ST-elevasi tetapi bukanlah suatu infark miokard akut, salah satunya adalah iskemia mesenterik akut atau acute mesenteric ischemia atau iskemi usus. Kondisi atau penyakit ini dapat meniru STEMI, hingga harus diperhatikan agar tidak terjadi positif palsu AMI, biasanya kondisi pasien datang dengan nyeri perut dan perdarahan pada defekasi atau darah pada faeces, dan dapat disertai diabetes mellitus dan hipertensi, hal ini sesuai dengan penemuan Yen-Ting Yeh et al. yang terdapat pada The New England Journal of Medicine.
Menurut Kyuhyun Wang et al. dari sumber yang sama, beberapa kondisi lainnya yang dapat memberikan gambaran menyerupai ST-elevasi tapi bukanlah STEMI adalah Left Bundle Branch Block (LBBB), perikarditis akut atau miokarditis akut, hiperkalemia, sindrom brugada (the brugada syndrome), kardiomiopati aritmogenik ventrikular kanan (arrhythmogenic right ventricular cardiomyopathy), emboli pulmonal (pulmonary embolism), kardioversi transtorakik (transthorachic cardioversion), dan prinzmetal's angina.
Peningkatan Kadar Enzim atau
Isoenzim
Peningkatan kadar enzim atau
isoenzim merupakan indikator spesifik infark miokard akut, yaitu kreatinin
fosfoskinase (CPK/CK), SGOT, laktat dehidrogenase (LDH), alfa hidroksi
butirat dehidrogenase (a-HBDH), troponin T, dan isoenzim CPK MP atau
CKMB. CK meningkat dalam 4-8 jam kemudian kembali normal setelah 48-72 jam. Tetapi
enzim ini tidak spesifik karena dapat disebabkan penyakit lain, seperti
penyakit muskular, hipotiroid, dan
stroke. CKMB lebih spesifik terutama bila rasio CKMB : CK > 2,5%
namun nilai kedua-duanya harus meningkat dan penilaian di secara serial dalam
24 jam pertama. CKMB mencapai puncak 20 jam setelah infark. Yang lebih sensitif
adalah penilaian rasio CKMB2 : CKMB1 yang mencapai puncak
4-6 jam setelah kejadian. CKMB2 adalah enzim CKMB dari miokard, yang
kemudian diproses oleh enzim karboksipeptidase menghasilkan isomernya, CKMB1.
Dicurigai bila rasionya > 1,5, SGOT meningkat dalam 12 jam pertama,
sedangkan LDH (Lactate dehydrogenase) dalam
24 jam pertama. Cardiac specific troponin T (cTnT) dan Cardiac
specific troponin I (cTnI) memiliki struktur asam amino berbeda dengan yang
dihasilkan oleh otot rangka. Enzim cTnT tetap tinggi dalam 7- 10 hari,
sedangkan cTnI dalam 10-14 hari.4
Pertanda
Biokimia Troponin T pada Infark Miokard
Troponin adalah suatu protein
regulator yang terdapat pada filamen tipis aparatus kontraktil otot bergaris.
Troponin terdiri dari 3 subunit, yaitu troponin T (39 kDa), troponin I (26
kDa), dan troponin C (18 kDa) (Maynard, 2000). Troponin C berikatan dengan ion
Ca2+ dan berperan dalam proses pengaturan aktifasi filamen tipis selama
kontraksi otot jantung. Berat molekulnya adalah 18.000 Dalton. Troponin I yang
berikatan dengan aktin, berperan menghambat interaksi aktin miosin. Berat
molekulnya adalah 24.000 Dalton. Troponin T yang berikatan dengan tropomiosin
dan memfasilitasi kontraksi, bekerja meregulasi kontraksi otot. Berat
molekulnya adalah 37.000 Dalton. Struktur asam amino troponin T dan I yang
ditemukan pada otot jantung berbeda dengan struktur troponin pada otot skeletal
dalam hal komposisi imunologis, sedangkan struktur troponin C pada otot jantung
dan skeletal identik (Tarigan, 2003). Kompleks troponin, tropomiosin, aktin dan
miosin dapat dilihat pada Gambar di bawah.
Gambar kompleks troponin, tropomiosin, aktin dan miosin
Dikutip dari Cooper, 2000.
|
Cardiac troponin T
(cTnT) berada dalam miosit dengan konsentrasi yang tinggi pada sitosol dan
secara struktur berikatan dengan protein. Sitosol, yang merupakan prekursor
tempat pembentukan miofibril, memiliki 6% dari total massa troponin dalam
bentuk bebas. Sisanya (94%), cTnT berikatan dalam miofibril. Dalam keadaan
normal, kadar cTnT tidak terdeteksi dalam darah (Rottbauer, 1996). Keberadaan
cTnT dalam darah diawali dengan keluarnya cTnT bebas bersamaan dengan sitosol
yang keluar dari sel yang rusak. Selanjutnya cTnT yang berikatan dengan
miofibril terlepas, namun hal ini membutukan waktu lebih lama (Antman, 2002).
Karena pelepasan cTnT terjadi dalam
2 tahap, maka perubahan kadar cTnT pada infark miokard memiliki 2 puncak
(bifasik). Puncak pertama disebabkan oleh keluarnya cTnT bebas dari sitosol.
Puncak kedua terjadi karena pelepasan cTnT yang terikat pada miofibril. Oleh
sebab itu, pelepasan cTnT secara sempurna berlangsung lebih lama, sehingga
jendela diagnostiknya lebih besar dibanding pertanda jantung lainnya (Tarigan,
2003).
Berat dan lamanya iskemia miokard
menentukan perubahan miokard yang reversible atau irreversible. Pada
iskemia miokard, glikolisis anaerob dapat mencukupi kebutuhan fosfat energi
tinggi dalam waktu relatif singkat. Penghambatan proses transportasi yang
dipengaruhi ATP dalam membran sel menimbulkan pergeseran elektrolit, edema sel
dan hilangnya integritas membran sel. Dalam hal kerusakan sel ini, mula-mula
akan terjadi pelepasan protein yang terurai bebas dalam sitosol melalui
transpor vesikular. Setelah itu terjadi difusi bebas dari isi sel ke dalam
interstisium yang mungkin disebabkan rusaknya seluruh membran sel. Peningkatan
kadar laktat intrasel disebabkan proses glikolisis. pH intrasel menurun dan
kemudian diikuti oleh pelepasan dan aktifasi enzim-enzim proteolitik lisosom.
Perubahan pH dan aktifasi enzim proteolitik menyebabkan disintegrasi struktur
intraseluler dan degradasi protein terikat. Manifestasinya adalah jika terjadi
kerusakan miokard akibat iskemia, cTnT dari sitoplasma dilepaskan ke dalam
aliran darah. Keadaaan ini berlangsung terus menerus selama 30 jam sampai
persediaan cTnT sitoplasma habis. Bila terjadi iskemia yang persisten, maka sel
mengalami asidosis intraseluler dan terjadilah proteolisis yang melepaskan
sejumlah besar cTnT terikat ke dalam darah. Masa pelepasan cTnT ini berlangsung
30-90 jam, lalu perlahan-lahan kadarnya turun (Tarigan, 2003).
Peningkatan kadar cTnT terdeteksi
3-4 jam setelah jejas miokard. Kadar cTnT mencapai puncak 12-24 jam setelah
jejas (Samsu, 2007). Peningkatan terus terjadi selama 7-14 hari (Ramrakha,
2006). cTnT tetap meningkat kira-kira 4-5 kali lebih lama daripada CKMB. cTnT
membutuhkan waktu 5-15 hari untuk kembali normal (Samsu, 2007). Diagnosis
infark miokard ditegakkan bila ditemukan kadar cTnT dalam 12 jam sebesar ≥0.03
μg/L, dengan atau tanpa disertai gambaran iskemi atau infark pada lembaran EKG
dan nyeri dada (McCann, 2009).
Coronary
Angiography
Coronary angiography merupakan pemeriksaan khusus dengan
sinar x pada jantung dan pembuluh darah. Sering dilakukan selama serangan untuk
menemukan letak sumbatan pada arteri koroner. Dokter memasukan kateter melalui
arteri pada lengan atau paha menujua jantung. Prosedur ini dinamakan
kateterisasi jantung, yang merupakan bagian dari angiografi koroner Zat kontras
yang terlihat melalui sinar x diinjeksikan melalui ujung kateter pada aliran
darah. Zat kontras itu memungkinkan dokter dapat mempelajari aliran darah yang
melewati pembuluh darah dan jantung Jika ditemukan sumbatan, tindakan lain yang
dinamakan angioplasty, dpat dilakukan untuk memulihkan aliran darah pada
arteri tersebut. Kadang-kadang akan ditempatkan stent (pipa kecil yang
berpori) dalam arteri untuk menjaga arteri tetap terbuka.
Peningkatan Leukosit
Reaksi
nonspesifik berupa leukositosis polimorfonuklear (PMN) mencapai 12.000-15.000
dalam beberapa jam dan bertahan 3-7 hari. Peningkatan Laju Endap Darah (LED)
terjadi lebih lambat, mencapai puncaknya dalam 1 minggu, dan dapat bertahan 1-2
minggu.
Radiologi
Pemeriksaan
radiologi berguna bila ditemukan adanya bendungan paru (gagal jantung)
atau kardiomegali. Dengan ekokardiografi 2 dimensi dapat ditentukan daerah luas
infark miokard akut fungsi pompa jantung serta komplikasi.
Komplikasi Infark
Miokard Akut
a.
Gagal
jantung kongestif
Apabila
jantung tidak bisa memompa keluar semua darah yang diterimanya,dapat
mengakibatkan gagal jantung kongestif. Gagal jantung dapat timbul segera
setelah infark
apabila infark awal berukuran sangat luas atau timbul setelah pengaktifan
refleks baro reseptor terjadi peningkatan darah kembali kejantung yang rusak
serta kontriksi arteri dan arteriol disebelah hilir. Hal ini menyebabkan darah
berkumpul dijantung dan menimbulkan peregangan berlebihan terhadap sel-sel otot
jantung. Apabila peregangan tersebut cukup hebat, maka kontraktilitas jantung
dapat berkurang karena sel-sel otot tertinggal pada kurva panjang tegangan.
b.
Disritmia
Dapat
timbul akibat perubahan keseimbangan elektrolit dan penurunan PH. Daerah-daerah
dijantung yang mudah teriritasi dapat mulai melepaskan potensial aksi sehingga
terjadi disritmia.
c.
Syok
Kardiogenik
Dapat
terjadi apabila curah jantung sangat berkurang dalam waktu lama. Syok
kardiogenik dapat fatal pada waktu infark atau menimbulkan kematian atau
kelemahan beberapa hari atau minggu kemudian akibat gagal paru atau ginjal
karena organ-organ ini mengalami iskemia. Syok kardiogenik biasanya berkaitan
dengan kerusakan sebanyak 40% massa otot jantung.
d.
Trombo embolus
Akibat kontraktilitas miokardium berkurang. Embolus
tersebut dapat menghambat aliran darah kebagian jantung yang sebelumnya tidak
rusak oleh infark semula. Embolus tersebut juga dapat mengalir ke
organ lain, menghambat aliran darahnya dan menyebabkan
infark di organ tersebut.
e.
Perikarditis.
Perikarditis
terjadi sebagai bagian dari reaksi peradangan setelah cidera dan kematian sel.
Sebagian jenis perikarditis dapat timbul beberapa minggu setelah infark, dan
mungkain mencerminkan suatu reaksi hipersensitifitas imun terhadap nekrosis
jaringan. (Elizabeth,2001)
f.
Gagal jantung kiri
Hal ini jarang ditemui pada miokard akut tetapi biasanya
terjadi setelah 48 jam pada gagal jantung selain takikardi bisa terdengar bunyi
jantung ketiga, krepitasi paru yang luas dan terlihat kongesti vena
paru.
g.
Gagal ventrikel kanan
Gagal ventrikel kanan ditandai oleh
peningkatan tekanan vena jugularis dan sering di temui pada hari – hari
pertama sesudah infark akut. Selalu bersamaan
dengan infark dinding inferior.
h.
Emboli paru / edema paru dan infark paru
Emboli paru sering merupakan penyebab kematian
infark miokard akut, akhir-akhir ini berkurang karena
mobilisasi penderita lebih cepat. Dugaan terdapat edema paru bila timbul
hipotensi mendadak atau gagal jantung terutama ventrikel
kiri beberapa saat setelah serang infark
miokard.
Penatalaksanaan
Infark Miokard Akut
Tatalaksana
yang Tepat terhadap Infark Miokard
Tujuan utama tatalaksana AMI adalah
diagnosis cepat, menghilangkan nyeri dada, penilaian dan implementasi strategi
reperfusi yang mungkin dilakukan, pemberian antitrombotik dan terapi
antiplatelet, pemberian obat penunjang dan tatalaksana komplikasi AMI. Terdapat
beberapa pedoman dalam tatalaksana AMI dengan elevasi ST yaitu dari ACC/AHA
tahun 2004 dan ESC tahun 2003. Walaupun demikian perlu disesuaikan dengan
kondisi sarana / fasilitas di tempat pelayanan kesehatan masing-masing dan kemampuan ahli yang ada.2
Tatalaksana
Pra Rumah Sakit
Pengobatan dapat dimulai segera
setelah diagnosis kerja ditegakkan (sakit dada khas dan elektrokardiogram) oleh
karena kematian akibat infark miokard akut terjadi pada jam-jam pertama.
Penderita dapat diberikan obat penghilang rasa sakit dan penenang. Biasanya
bila sakit hebat diberikan morfin 2,5-5 mg atau petidin 25-50 mg secara
intravena perlahan-lahan. Sebagai penenang dapat diberikan Diazepam 5-10 mg.
Penderita kemudian dapat ditransfer ke rumah sakit yang memiliki fasilitas
ruang rawat coroner intensif. Infus dekstrose 5% atau NaCl 0,9% beserta oksigen
nasal harus terpasang,dan penderita didampingi oleh tenaga terlatih.4
Sebagian besar
kemtian mendadak di luar rumah sakit pada STEMI disebabkan adanya fibrilasi
ventrikel mendadak, yang sebagian besar terjadi dalam 24 jam pertama onset
gejala. Dan lebih dari separuhnya terjadi pada jam pertama. Sehingga elemen
utama tatalaksana pra hospital pada pasien yang dicurigai STEMI antara lain:2
- Pengenalan gejala oleh pasien dan segera mencari pertolongan medis
- Segera memanggil tim medis emergensi yang dapat melakukan tindakan resusitasi
- Transportasi pasien ke Rumah sakit yang mempunyai fasilitas ICCU/ICU serta staf medis dokter dan perawat yang terlatih
- Melakukan terapi reperfusi
Keterlambatan terbanyak yang terjadi
pada penanganan pasien biasanya bukan selama transportasi ke Rumah Sakit, namun
karena lama waktu mulai onset nyeri dada sampai keputusan pasien untuk meminta
pertolongan. Hal ini bisa ditanggulangi dengan cara edukasi kepada masyarakat
oleh tenaga professional kesehatan mengenai pentingnya tatalaksana dini.2
Pemberian fibrinolitik sebelum mencapai
rumah sakit hanya bisa dikerjakan jika ada paramedis di ambulans yang sudah
terlatih untuk menginterpretasi EKG dan tatalaksana STEMI dan terdapat pihak
yang memegang kendali komando medis secara online yang bertanggungjawab pada
pemberian terapi. Di Indonesia saat ini pemberian trombolitik sebelum mencapai
rumah sakit atau pusat layanan kesehatan lainnya ini belum bisa dilakukan.2
Pasien dibawa oleh EMS (ambulans) setelah memanggil
pertolongan medis (contoh : telepon 911 di amerika serikat) : Reperfusi pada
pasien STEMI dapat dilakukan dengan terapi farmakologis (fibrinolisis) atau
pendekatan kateter ( PCI primer). Implementasi strategi ini bervariasi
tergantung cara transportasi pasien dan kemampuan penerimaan Rumah Sakit.
Sasaran adalah waktu iskemia total 120 menit. Waktu transport ke rumah sakit
bervariasi dari kasus ke kasus lainnya, tetapi sasaran waktu iskemia total
adalah 120 menit. Terdapat 3 kemungkinan:2
- Jika EMS mempunyai kemampuan memberikan fibrinolitik dan pasien memenuhi syarat terapi, fibrinolysis pra rumah sakit dapat dimulai dalam 30 menit sejak EMS tiba.
- Jika EMS tidak mampu memberikan fibrinolysis sebelum ke rumah sakit dan pasien dibawa ke rumah sakit yang tak tersedia sarana PCI (Percutaneus Coronary Intervention), jarak waktu hospital door to needle harus dalam 30 menit untuk pasien yang mempunyai indikasi fibrinolitik
- JIka EMS tidak mampu memberikan fibrinolysis sebelum ke rumah sakit dan pasien dibawa ke rumah sakit dengan sarana PCI, hospital door-to-balloon time harus dalam waktu 90menit.
Tatalaksana
di ruang emergensi
Tujuan
tatalaksana di IGD pada pasien yang dicurigai STEMI mencakup : mengurangi nyeri
dada, identifikasi cepat pasien yang merupakan kandidat terapi reperfusi segera, triase pasien resiko
rendah ke ruangan yang tepat di rumah sakit dan menghindari pemulangan cepat
pasien dengan STEMI.2
1. Oksigen
Suplemen
oksigen harus diberikan pada pasien dengan saturasi oksigen arteri <90%. Pada semua pasien STEMI tanpa
komplikasi dapat diberikan oksigen selama 6 jam pertama.
2. Nitrogliserin
(NTG)
Nitrogliserin
sublingual dapat diberikan dengan aman dengan dosis 0,4 mg dan dapat diberikan
sampai 3 dosis dengan interval5 menit. Selain mengurangi nyeri dada, NTG juga
dapat menurunkan kebutuhan oksigen miokard dengan menurunkan preload dan meningkatkan suplai oksigen
miokard dengan cara dilatasi pembuluh coroner yang terkena infark atau pembuluh
kolateral. Jika nyeri dada terus berlangsung dapat diberikan NTG ntravena.NTG
intavena juga diberikan untuk mengendalikan hipertensi dan edema paru.
Terapi
nitrat harus dihindari pada pasien dengan tekanan darah sistolik <90 mmHG atau
pasien yang dicurigai menderita infark ventrikel kanan (infark inferior pada
EKG, JVP meningkat, paru bersih dan hipotensi). Nitrat juga harus dihindari
pada pasien yang menggunakan phosphodiesterase-5
inhibitor sildenafil dalam 24 jam sebelumnya karena dapat memicu efek
hipotensi nitrat.
3. Mengurangi/
menghilangkan nyeri dada
Mengurangi/
menghilangkan nyeri dada sangat penting, karena nyeri dikaitkan dengan aktivasi
simpatis yang menyebabkan vasokonstriksi dan meningkatkan beban jantung.
4. Morfin
Morfin sangat efektif
mengurangi nyeri dada dan merupakan analgesik pilihan dalam tatalaksana nyeri
dada pada STEMI. Morfin diberikan dengan dosis 2-4 mg dan dapat diulang dengan
interval 5-15 menit sampai dosis total 20 mg. efek samping yang perlu diwaspadai
pada pemberian morfin adalah konstriksivena dan arteriolar melalui penurunan
simpatis, sehingga terjadi pooling
vena yang akan mengurangicurah jantung dan tekanan arteri. Efek hemodinamik ini
dapat diatasi dengan evaluasi tungkai dan pada kondisi tertentu diperlukan
penambahan cairanIV dengan NaCl 0,9%. Morfin juga dapat menyebabkan efek
vagotonik yang menyebabakan bradikardia atau blok jantung derajat tinggi,
terutama pasien dengan infark posterior. Efek ini biasanya dapat diatasi dengan
pemberian atropine 0,5 mg IV.
5. Aspirin
Aspirin merupakam
tatalaksan dasar aa pasien yang dicurigai STEMI dan efektif pada spectrum
sindrom coroner akut. Inhibisi cepat siklooksigenase trombosit yang dilanjutkan
reduksi kadar tromboksan A2 dicapai dengan absorpsi aspirin bukkal dengan dosis
160-325 mg di ruang emergensi. Seanjutnya aspirin deberikan oral dengan dosis
75-162 mg.
6. Penyekat
beta (Beta Blocker)
Jika morfin tidak berhasil
mengurangi nyeri dada, pemberian penyekat beta IV, selain nitrat mungkin
efektif. Regimen yang biasa diberikan adalah metoprolol 5 mg setiap 2-5 menit
sampai total 3 dosis, dengan syarat frekuensi jantung >60 menit, tekanan
darah sistolik >100 mmHg, interval PR<0,24 detik dan ronki tidak lebih
dari 10 cm dari diafragma. Lima belas menit setelah dosis IV terakhir
dilanjutkan dengan metoprolol oral dengan dosis 50 mg tiap 6 jam selama 48 jam,
dan dilanjutkan 100 mg tiap 12 jam.
7. Terapi
reperfusi
Reperfusi dini akan
memperpendek lama oklusi coroner, meminimalkan derajat disfungsi dan diltasi
ventrikel dn mengurangi kemungkinan pasien STEMI berkembang menjadi pump failure atau taki aritmia
ventricular yang maligna.
Sasaran terapi
re[erfusi pada pasien STEMI adalah door-to
needle ( atau medical contact
–to-needle) time untuk memulai
terapifibrinolitik dapat dicapai dalam 30 menit atau door-to-balloon (atau medical
contact-to-balloon) time untuk
PCI dapat dicapai dalam 90 menit.
Seleksi
strategi reperfusi
Beberapa
hal yang harus dipertimbangkan:2
a) Waktu
onset gejala
Waktu
onset gejala untuk terapi fibrinolitik merupakanprediktor penting luas infark
dan outcome pasien.Efektivitas obat fibrinolysis dalam menghancurkan thrombus
sangat tergantung dengan waktu. Terapi fibrinolysis yang didiberikan dalam 2
jam pertama (terutama dalam jam pertama) terkadang menghentikan infark miokard
dan secara dramatismenurunkan angka kematian.
Sebaliknya,
kemampuan memperbaiki arteri yangmengalami infark menjadi yang paten, kurang
banyak tergantung pada lama gejala pasien yang mengalami PCI.Beberapa laporan
menunjukka tidak ada pengaruh keterlambatan terhadap laju mortalitas jika PCI
dikerjakan setelah 2-3 jam setelah gejala.
The Task Force on the
Management of Acute Myocardial Infactionof European Society of cardiology
dan ACC/AHA merekomendasikan target medical
contact- to-balloon atau door-to-balloon
dalam waktu 90 menit.
b) Risiko
STEMI
Beberapa
model telah dikembangkan yang membantu dokter dalam menilai risiko mortalitas
pada pasien STEMI.Jika estimasi mortalitas dengan fibrinolysis sangat tinggi,
seperti pada pasien renjatan kardiogenik, bukti klinis menunjukkan strategi PCI
lebih baik.
c) Risiko
perdarahan
Penilaian
terapi reperfusi juga melibatkan risiko perdarahan pada pasien.Jika terapi
reperfusi bersama-sama tersedia PCI dan fibrinolysis, semakin tinggi risiko
perdarahan dengan terapi fibrinolysis, semakin kuat keputusan untukmemilih PCI.
Jika PCI tak tersedia, manfaat terapi reperfusi farmakologis harus
mempertimbangkan manfaat dan resiko.
d) Waktu yang dibutuhkan untuk transport ke
laboratorium PCI
Adanya
fasilitas kardiologi intervensi merupakan penentu utama apakah PCI dapat
dikerjakan. Untuk fasilitas yang dapat mengerjakan PCI,penelitian menunjukkan
PCI lebih superior dari reperfusi farmakologis. JIka composite end point kematian, infark miokard rekuren non fatal atau
strok dianalisis, superioritas PCI terutama dalam hal penurunan laju infark
miokard non fatal berulang.
Langkah-langkah penilaian dalam
memilih terapi reperfusi pada pasien STEMI2
Langkah
1: Nilai waktu dan resiko
- Waktu sejak onset gejala
- Risiko STEMI
- Risiko fibrinolysis
- Waktu yang dibutuhkan untuk transportasi ke laboratorium PCI yang mampu
Langkah
2: tentukan apakah fibrinolisis atau strategi invasif lebih disukai.
Jika
presentasi kurang dari 3 jam dan tidak ada keterlambatan untuk strategi
invasive, tidak ada preferensi untuk strategi lain.
Fibrinolisis
umumnya lebih disukai jika:
- Presentasi awal < 3 jam atau kurang dari onset gejala dan keterlambatan ke strategi invasif
- Strategi invasif bukan merupakan pilihan
- Laboratorium kateterisasi belum tersedia
- Kesulitan akses vaskular
- Tidak ada akses ke laboratorium PCI yang mampu
- Terlambat untuk strategi invasif :
-
Transport jauh
-
(door-to-ballon)-(door-to-needle) time
lebih dari 1 jam
-
Medical contact-to-ballon atau
door-to-ballon time lebih dari 90 menit.
Strategi
invasif umumnya lebih disukai jika:
- Laboratorium PCI yang mampu tersedia dengan backup surgical Medical contact- to- balloon atau door-to-balloon time <90 menit, (door-to-balloon ) – (door-to-needle) time <1 jam
- Kontraindikasi fibrinolisis, termasuk meningkatnya risiko perdarahan dan perdarahan intracranial
- Presentasi terlambat àonset gejala < 3 jam
- Diagnosis STEMI tidak yakin
PERCUTANEUS CORONARY
INTERVENTION (PCI)
Intervensi koroner perkutan,
biasanya angioplasti dan/atau stenting tanpa didahului fibrinolisis disebut PCI
primer. PCI ini efektif dalam mengembalikan perfusi pada STEMI jika dilakukan
dalam beberapa jam pertama infark miokard akut. PCI primer lebih efektif dari
fibrinolisis dalam membuka arteri koroner yang tersumbat dan dikaitkan dengan
outcome klinis jangka pendek dan jangka panjang yang lebih baik. Dibandingkan
trombolisis, PCI primer lebih dipilih jika terdapat syok kardiogenik (terutama
pasien <75 tahun), risiko perdarahan meningkat, atau gejala sudah ada
sekurang-kurangnya 2 atau 3 jam jika bekuan darah lebih matur dan kurang mudah
hancur dengan obat fibrinolisis. Namun demikian PCI lebih mahal dalam hal
personil dan fasilitas, dan aplikasinya terbatas berdasarkan tersedianya
sarana, hanya di beberapa Rumah Sakit.2
REPERFUSI FARMAKOLOGIS
Fibrinolisis
Jika
tidak ada kontraindikasi, terapi fibrinolisis idealnya diberikan dalam 30 menit
sejak masuk (door-to-needle time < 30
menit). Tujuan utama fibrinolisis adalah restorasi cepat patensi arteri
koroner. Terdapat beberapa macam obat fibrinolitik antara lain: tissue plasminogen activator (tPA),
streptokinase, tenekteplase (TNK) dan reteplase (rPA). Semua obat ini bekerja
dengan cara memicu konversi plasminogen menjadi plasmin, yang selanjutnya
melisiskan thrombus fibrin. Terdapat 2 kelompok yaitu: golongan spesifik fibrin
seperti tPA dan non spesifik fibrin seperti streptokinase.2
Jika
dinilai secara angiografi, aliran darah di dalam arteri koroner yang terlibat (culprit) digambarkan dengan skala
kuantitatif sederhana disebut trombolysis
in myocardial infarction (TIMI) grading system:2
- Grade 0 menunjukkan oklusi total (complete occlusion) pada arteri yang terkena infark.
- Grade 1 menunjukkan penetrasi sebagian materi kontras melewati titik obstruksi tetapi tanpa perfusi vascular distal.
- Grade 2 menunjukkan perfusi pembuluh yang mengalami infark ke bagian distal tetapi dengan aliran yang melambat dibandingkan aliran arteri normal.
- Grade 3 menujukkan perfusi penuh pembuluh yang mengalami infark dengan aliran normal
Target terapi reperfusi adalah
aliran TIMI grade 3, Karena perfusi penuh pada arteri koroner yang terkena
infark menunjukkan hasil yang lebih baik dalam membatasi luasnya infark, mempertahankan fungsi ventrikel kiri dan
menurunkan laju mortalitas jangka pendek dan jangka panjang.2
Terapi fibrinolitik dapat menurunkan
risiko relatif kematian di rumah sakit sampai 50% jika diberikan dalam jam
pertama onset gejala STEMI, dan
manfaat ini dipertahankan sampai 10 tahun. Setiap hitungan menit dan pasien
yang mendapat terapi dalam 1-3 jam onset gejala
akan mendapat manfaat yang terbaik. Walaupun laju mortalitas lebih tinggi jika
dibandingkan terapi dalam 1-3 jam, terapi masih tetap bermanfaat pada banyak
pasien 3-6 jam setelah onset infark,
dan beberapa manfaat tampaknya masih ada sampai 12 jam, terutama jika nyeri
dada masih ada dan segmen ST masih tetap elevasi pada sandapan EKG yang belum
menunjukkan gelombang Q yang baru. Jika dibandingkan dengan PCI pada STEMI (PCI
primer), fibrinolisis secara umum merupakan strategi reperfusi yang lebih
disukai pada pasien pada jam pertama gejala, jika perhatian terhadap masalah
logisik seperti transportasi pasien ke pusat PCI yang baik, atau ada antisipasi
keterlambatan sekurang-kurangnya 1 jam antara waktu trombolisis dapat dimulai
dibandingkan implementasi PCI.2
Tissue
plasminogen activator (tPA) dan aktivator plasminogen
spesifik fibrin lain seperti rPA dan TNK lebih efektif daripada streptokinase
dalam mengembalikan perfusi penuh, aliran koroner TIMI grade 3 dan memperbaiki
survival sedikit lebih baik.2
Obat
fibrinolitik2
a)
Streptokinase
(SK)
Merupakan
fibrinolitik non spesifik fibrin. Pasien yang pernah terpajan dengan SK tidak
boleh diberikan pajanan selanjutnya karena terbentuknya antibodi. Reaksi alergi
tidak jarang ditemukan. Manfaat mencakup harganya yang murah dan insidens
perdarahan intrakranial yang rendah, manfaat pertama diperlihatkan pada GISSI-1 trial.
b) Tissue
plasminogen
Global Use of
Strategies to Open Coronary coronary Arteries-1 (GUSTO-1) trial menunjukkan penurunan
mortalitas 30 hari sebesar 15 % pada pasien yang mendapat tPA disbanding SK.
Namun tPA harganya lebih mahal dari pada SK dan resiko perdarahan intracranial
sedikit lebih tinggi.
c)
Reteplase
(Retavase)
INJECT trial menunjukkan
efikasi dan keamanan sebanding SK dan sebanding tPA pada GUSTO III trial, dengan dosis bolus lebih mudah karena waktu paruh
yang lebih panjang.
d)
Tenekteplase
(TNKase)
Keuntungannya
mencakup memperbaikai spesifisitas fibrin dan resistensi tinggi terhadap plasminogen activator inhibitor (PAI-1).
Laporan awal dari Timi 10 B menunjukkan tenekplase mempumyai laju TIMI 3 flow
dan komplikasi perdarrahan yang sama disbandingkan dengan tPA.
Indikasi
Terapi Fibrinolitik2
Klas
I
1. Jika
tidak ada kontraindikasi, terapi fibrinolitik harus dilakukan pada pasien STEMI
dengan onset gejala <12 jam dan elevasi ST > 0,1 mV pada
sekurang-kurangnya 2 sandapan prekordial atau sekurang-kurangnya 2 sandapan
ekstremitas.
2. Jika
tidak ada kontraindikasi, terapi fibrinolitik harus diberikan pada pasien STEMI
dengan onset gejala < 12 jam dan LBBB baru atau di duga baru.
Klas
II a
1. Jika
tidak terdapat kontrsindikasi, dipertimbangkan pemberian terapi fibrinolitik
pada pasien STEMI dengan onset gejala < 12 jam dan EKG 12 sandapan konsisten
dengan infark miokard posterior.
2. Jika
tidak terdapat kontraindikasi dipertimbangkan pemberian terapi fibrinolitik
pada pasien dengan gejala STEMI mulai dari <12 jam sampai 24 jam yang
mengalami iskemia yang terus berlanjut dan elevasi ST 0,1 mV pada
sekurang-kurangnya 2 sandapan prekordial yang berdampingan atau
sekurang-kurangnya 2 sandapan
ekstremitas
Trombolitik dianggap berhasil jika
terdapat resolusi nyeri dada dan penurunan elevasi ST > 50 % dalam 90 menit
pemberian trombolitik. Trombolitik tidak menunjukkan hasil pada graft vena,
sehingga jika pasien pasca CABG dating dengan AMI, cara reperfusi yang lebih
disukai adalah PCI.2
Kontraindikasi Terapi
Fibrinolitik Pada STEMI2
Kontraindikasi absolut
- Setiap riwayat perdarahan intraserebral
- Terdapat lesi vascular serebral structural (malformasi AV)
- Terdapat neoplasma intraktranial ganas ( primer atau metastasis)
- Strok iskemik dalam 3 bulan kecuali strok iskemik akut dalam 3 jam
- Dicurigai diseksi aorta
- Perdarahan aktif atau diatesis hemoragis ( kecuali mens)
- Trauma muka atau kepala tertutup yang bermakna dalam 3 bulan
Kontraindikasi
relatif
- Riwayat hipertensi kronik berat, tak terkendali
- Hipertensi berat tak terkendali saat masuk (TDS > 180 mmHg atau TDS > 110 mmHg)
- Riwayat stroke iskemik sebelumnya >3 bulan, demensia atau diketahui patologi intracranial yang tidak termasuk kontraindikasi
- Resusitasi jantung paru traumatik ( > 10 menit) atau operasi besar ( < 3 minggu)
- Perdarahan internal baru (dalam 2-4 minggu)
- Pungsi vascular yang tak terkompresi
- Untuk streptase/anisreplase: riwayat penggunaan > 5 hari sebelumnya atau reaksi alergi sebelumnya terhadap obat ini
- Kehamilan
- Ulkus peptikum aktif
- Penggunaan antikoagulan baru: makin tinggi INR makin tinggi risiko perdarahan
Tatalaksana Di Rawat Inap Rumah
Sakit
Terapi Non Farmakologis
A. Aktivitas
Pasien harus istirahat dalam 12 jam pertama.
B. Diet
- Tujuan diet
- Memberikan makanan secukupnya tanpa memberatkan kerja jantung
- Menurunkan berat badan bila terlalu gemuk
- Mencegah menghilangkan penimbunan garam atau air6
- Syarat Diet
- Energi cukup, untuk mencapai dan mempertahankan berat badan normal
- Protein cukup yaitu 0,8 gr/kgBB
- Lemak sedang, yaitu 25-30% dari kebutuhan energy total, 10% berasal dari lemak jenuh, dan 10-15% lemak tidak jenuh
- Kolesterol rendah, terutama jika disertai dengan dislipidemia
- Vitamin dan mineral cukup.
- Garam rendah, 2-3 gr/Hari, jika disertai hipertensi atau edema
- Makanan mudah cerna dan tidak menimbulkan gas
- Serat cukup untuk menghindari konstipasi
- Cairan cukup, lebih kurang 2 liter/hari sesuai dengan kebutuhan
- Bentuk makanan disesuaikan dengan keadaan penyakit, diberikan dalam porsi kecil
- Bila kebutuhan gizi tidak dapat dipenuhi melalui makanan dapat diberikan tambahan berupa makanan enteral, parenteral, atau suplemen gizi6
- Jenis diet dan indikasi pemberian
1. Diet
Jantung I
Diberikan pada pasien penyakit akut
seperti Myocard Infarct (MCI) atau
Dekompensasi Kordis berat. Diet diberikan berupa 1-1,5 liter cairan/hari selama
1-2 hari pertama bila pasien dapat menerimanya. Diet ini sangat rendah
energi dan semua zat gizi,
sehingga sebaiknya hanya diberikan selama 1-3 hari.
2. Diet
Jantung II
Diberikan dalam bentuk makanan saring atau lunak. Diet
diberikan sebagai perpindahan dari Diet Jantung I, atau setelah fase akut dapat
diatasi. Jika disertai hipertensi dan/atau edema, diberikan sebagai Diet
Jantung II Garam Rendah. Diet ini rendah eergi, protein, kalsium, dan tiamin
3. Diet
Jantung III
Diberikan dalam bentuk Makanan Lunak atau Biasa.
Diet diberikan sebagai perpindahan dari Diet Jantung II atau kepada pasien
jantug dengan komdisi yang tidak terlalu berat. Jika disertai hipertensi
dan/atau edema, diberikan sebagai Diet Jantung III Gara Rendah. Diet ini rendah
energy dan kalsium, tetapi cukup zat gizi lain.
4. Diet
Jantung IV
Diberikan
dalam bentuk makanan biasa. Diet diberikan sebagai perpindahan Diet Jantung III
atau kepada kepada pasien jantung dengan keadaan ringan. Jika disertai
hipertensi dan/ atau edema, diberikan sebagai Diet Jantung IV Garam Rendah.
Diet ini cukup energy dan zat gizi lain, kecuali kalsium.6
Contoh
menu sehari6
1.
Diet Jantung II
Pagi
Bubur nasi
Telur dadar
Sup wortel
Susu skim
|
Siang
Bubur nasi
Daging semur
Sayur bening bayam
Jeruk
|
Malam
Bubur nasi
Ayam panggang
Tumis kacang panjang
Pepaya
|
Pukul 10.00
Selada buah
|
Pukul
16.00
Apel
|
2.
Diet Jantung III
Pagi
Nasi tim
Telur rebus
Tahu ungkep
Sayur bening
Teh
|
Siang
Nasi tim
Ikan panggang
Tempe bumbu kuning
Sop oyong
Apel
|
Malam
Nasi tim
Daging
Tahu bacem
Tumis wortel
Pepaya
|
Pukul 10.00
Selada buah
|
Pukul
16.00
Agar-agar buah
|
3.
Diet Jantung IV
Menu sama dengan Diet jantung III,
hanya nasi tim diganti dengan nasi.
C. Bowels (Defekasi)
Istirahat ditempat tidur dan efek penggunaan narkotik untuk menghilangkan nyeri mengakibatkan konstipasi. Dianjurkan penggunaan kursi komod di samping tempat tidur, diet tinggi serat dan penggunaan pencahar ringan secara rutin seperti dioctyl sodium sulfosuksinat.
D. Sedasi
Pasien memerlukan sedasi selama perawatan untuk memperthankan periode inaktivasi dengan penenang. Diazepam 5 mg, oksazepam 15 – 30 mg atau lorazepam 0,5 – 2 mg diberikan 3 atau 4 kali sehari biasanya efektif.2
Farmakologis
A. Anti angina
a. Nitrat Organik
Manfaat nitrat organic sebagai antiangina telah
di kenal sejak tahun 1867. Dua masalah utama penggunaan nitrat organic, yaitu
toleransi dan penurunan tekanan darah secara nyata sehingga dapat berbahaya
pada infark jantung akut. Akan tetapi nitrat organic masih merupakan obat yang
penting untuk pengobatan jantung iskemik dan mengurangi cedera iskemik dan luas
infark.5
Kimia
Nitrat organic adalah ester alcohol polivalen dengan
asam nitrat, sedangkan nitrit organic adalah ester asam nitrit. Amilnitrit,
ester asam nitrit dengan alcohol merupakan cairan yang mudah menguap dan biasa
diberikan melalui inhalasi. Golongan nitrat mudah larut dalam lemak, sedangkan
metabolitnya mudah larut dalam air. Nitrat dan nitrit organic serta senyawa
lain yang dapat berubah dalam tubuh menjadi nitrogen oksida (NO) secara
kolektif disebut nitrovasodilator.5
Farmakodinamik
- Mekanisme Kerja
Secara in vivo
nitrat organic merupakan pro drug yaitu menjadi aktif setelah dimetabolisme dan
mengeluarkan nitrogen monoksida (NO, endothelial
derived relaxing factor / ERDF). Biotransformasi nitrat organic yang
berlangsung intraseluler ini agaknya dipengaruhi oleh adanya reduktase
ekstrasel dan reduce tiol (glutation) intrasel. NO akan membentuk komplek
nitrosoheme dengan guanilat siklase dan menstimulase enzim ini sehingga kadar
cGMP meningkat. Selanjutnya cGMP akan menyebabkan defosforilasi myosin,
sehingga terjadi relaksasi otot polos. Efek vasodilatasi pertama ini bersifat non endothelium-dependent.5
Mekanisme kedua nitrat organic adalah bersifat endothelium-dependent, dimana akibat pemberian
obat ini akan dilepaskan prostasiklin dari endotel yang bersifat vasodilator.
Pada keadaan dimana endothelium mengalami kerusakan seperti pada aterosklerosis
dan iskemia, efek ini hilang. Atas dasar kedua hal ini maka nitrat organic
dapat menimbulkan vasodilatasi dan mempunyai efek anti agregasi trombosit.5
- Efek Kardiovaskuler
Nitrat organic menurunkan kebutuhan dan
meningkatkan suplai oksigen dengan cara mempengaruhi tonus vaskuler. Nitrat
organic menimbulkan vasodilatasi semua system vaskuler. Pada dosisi rendah
nitrat organic menimbulkan venodilatasi sehingga terjadi pengumpulan darah pada
vena perifer dan dalam splanknikus. Venous pooling ini menyebabkan berkurangnya
aliran balik darah kedalam jantung, sehingga tekanan pengisian ventrikel kiri dan
kanan (preload) menurun. Dengan cara ini, maka kebutuhan oksigen miokard akan
menurun.5
Pada dosis yang lebih tinggi, selain vena,
nitrat organic juga menimbulkan dilatasi arteriol perifer sehingga tekanan
darah sistolik dan diastolic menurun (afterload). Menurunnya gejala angina
pectoris pada pemberian nitrat organic diduga karena menurunnya kerja jantung
dan perbaikan perfusi koroner. Nitrat organic memperbaiki sirkulasi koroner
pada pasien aterosklerosis koroner bukan dengan cara meningkatkan aliran darah
koroner total, tetapi dengan menimbulkan reistribusi aliran darah pada jantung.
Daerah subendokard yang sangat rentan terhadap iskemia karena letak anatomis
dan struktur pembuluh darah yang mengalami kompresi tiao sistol akan
mendapatkan perfusi yang lebih baik pada pemberian nitrat organic. Hal ini
diduga karena nitrat organic menyebabkan dilatasi pembuluh darah koroner yang
besar di daerah epikardial dan bukan pembuluh darah yang kecil (arteriol),
sehingga tidak terjadi steel phenomenon. Steel phenomenon adalah suatu keadaan
berkurangnya aliran darah di daerah iskemik karena terjadinya vasodilatasi pada
daerah normal oleh pemberian vasodilator (arteriol) sehingga perfusi didaerah
yang sehat lebih baik.5
- Efek Lain
Nitrovasodilator menimbulkan relaksasi
otot polos bronkus, saluran empedu, saluran cerna dan saluran kemih. Tetapi
karena efeknya hanya selintas, maka tidak bermakna secara klinis. 5
Farmakokinetik
Nitrat organic diabsorbsi dengan baik
melalu kulit, mukosa sublingual dan oral. Untuk meningkatkan kadar obat dalam
darah secara cepat, serangan akut angina diatasi dengan preparat sublingual.
Contoh preparat sublingual antara lain nitrogliserin dan isosorbit dinitrat.
Pada pemberian sublingual, kadar puncak plasma nitrogliserin tercapai dalam 4 menit,
waktu paruh 1 – 3 menit. Metabolit dinitratnya yang mempunyai efek vasodilatasi
10 x kurang kuat, mempunyai waktu paruh kira-kira 40 menit.5
Bila ingin masa kerja yang lebih panjang
maka igunakan preparat nitrat organic oral, misalnya eritritil tetranitrat,
isosorbit dinitrat, dan lain-lain.
Sedian lain nitrat organic adalah preparat transdermal, eperti salep
atau plester. Plester nitrogliserin dirancang untuk penggunaan 24 jam dan
melepaskan 0,2 – 0, 8 mg obat tiap jam. Salep nitrogliserin (2%) diletakkan
pada kulit 2,5 – 5 cm2, dosisnya disesuaikan untuk tiap pasien. Efek
terapi muncul dalam waktu 30 – 60 menit dan bertahan selama 4 – 6 jam. Bentuk
salep digunakan biasanya untuk mencegah angina pada malam hari. Preparat
transdermal sering menimbulkan toleransi, sehingga perlu dihentikan selama 8 –
12 jam.5
Sediaan dan Posologi
Untuk mengatasi serangan akut, maka
digunakan nitrat organic dalam formula kerja cepat seperti preparat sublingual.
Mula kerja dalam 1 – 2 menit, tetapi efeknya menghilang setelah 1 jam. Tablet
sublingual mungkin juga digunakan sebagai profilaksis jangka pendek, yaitu
misalnya sebelum melakukan aktivitas fisik.5
Untuk pencegahan angina pada angina
kronik, digunakan sediaan nitrat organic oral. Dosis obat harus disesuaikan agar
kadar plasma efektif tercapai setelah mengalami efek lintas pertama dihati.
Nitrogliserin intra vena mempunyai mula kerja yang cepat, tetapi efeknya juga
cepat hilang jika infuse dihentikan. Oleh karena itu pemberian intra vena
nitrogliserin dibatasi untuk pengobatan angina berat dan angina berulang saat
istirahat.5
Efek Samping,
Perhatian, dan Kontraindikasi
- Efek Samping
Pada awal terapi sering ditemukan sakit kepala,
flushing karena dilatasi arteri serebral.
Sakit kepala biasanya berkurang setelah beberapa kali pemakaian atau
pengurangan dosis obat. Dapat terjadi hipotensi postural pada penggunaan nitrat
organic ini. Oleh sebab itu pasien diminta duduk sebelum mendapat nitrat
organic dengan mula kerja cepat. Bila
hipotensi berat terjadi bersamaan dengan reflek takikardi, hal ini dapat
memperburuk angina. Pernah juga dilporkan penghentian penggunaan obat secara
mendadak menimbulkan gejala rebound angina.5
Pada pasien stenosis aorta atau kardiomiopati hipertrofik, nitrat organic dapat menyebabkan penurunan curah jantung secara
hebat dan hipotensi refrakter.
- Indikasi
1. Angina
pektoris
Nitrat organik digunakan untuk pengobatan berbagai
jenis angina pectoris. Walaupun data yang ada tidak menunjukkan bahwa nitrat
organik menurunkan mortalitas atau kejadian infark jantung baru, obat ini
digunakan secara luas untuk angina tidak stabil. Untuk angina tidak stabil,
nitrat organik diberikan secara infus IV. Kekurangan cara IV ini adalah
toleransi yang cepat terjadi (24-48 jam setelah pemberian). Untuk itu dosis
dapat ditinggikan bila pasien bebas angina selama 24 jam, maka pemberian obat
IV diganti dengan cara oral dengan interval bebas nitrat 6-8 jam. Efek
antiagregasi trombosit nitrat organik mungkin ikut berperan dalam terapi angina
tidak stabil. 5
Sejumlah
obat juga digunakan dalam pengobatan angina tidak stabil yaitu aspirin yang
terbukti memperbaiki survival dan heparin yang dapat mengurangi serangan angina
serta mencegah terjadinya infark jantung. Obat lain yang digunakan untuk
pengobatan angina tidak stabil adalah β-blocker dan antagonis Ca++.5
Untuk
angina variant, biasanya diperlukan nitrat organik kerja panjang dikombinasi
dengan antagonis Ca++, Antagonis Ca++ dilaporkan
mengurangi angka mortalitas dan insidens infark jantung pada angina variant.
Aspirin tampaknya tidak bermanfaat dan β-blocker mungkin berbahaya dalam
pengobatan angina vasospastik ini.5
2. Penggunaan
lain
i.
Infark jantung
Dalam beberapa laporan awal penggunaan nitrat
organik pada infark jantung akut dapat mengurangi luas infark dan memperbaiki
fungsi jantung, tetapi data selanjutnya menunjukkan hasil yang kontradiktif
sehingga tidak direkomendasikan. Dalam studi yang relative baru (GISSI-3-1994),
nitrogliserin tampaknya bermanfaat dalam mengurangi mortalitas pasien infark
jantung akut bila dikombinasi dengan penghambat EKA-lisinopril. Penelitian lain
(ISIS-4, 1995) juga menunjukkan penggunaan isosorbid mononitrat oral
lepas-terkontrol (controlled release) mengurangi angka mortalitas jangka pendek
(35 hari) pasien infark jantung akut dibandingkan kontrol. Sekalipun demikian
dari data yang ada tidak dianjurkan penggunaan nitrat jangka panjang secara
rutin pada pasien infark jantung akut tanpa komplikasi. Penggunaan
nitrogliserin IV dalam 24-48 jam pertama dapat dipertimbangkan pada pasien dengan
komplikasi, misalnya pada pasien dengan infark jantung akut dan iskemia
berulang, gagal jantung kongestif atau hipertensi.
ii. Gagal
jantung kongestif
Penggunaan nitrat organik untuk gagal jantung
kongestif biasanya dalam bentuk kombinasi. Kombinasi nitrat organik dan
hidralazin dilaporkan memperbaiki survival pasien gagal jantung. Penelitian
lain menunjukkan kemungkinan penggunaan penghambat EKA dalam lini pertama
terapi gagal jantung dengan vasodilator, diikuti oleh lini kedua penghambat
reseptor angiotensin atau kombinasi nitrat organik-hidralazin. Penggunaan nitrat organik sebagai obat
tunggal untuk gagal jantung kongestif mungkin bermanfaat memperbaiki gejala dan
tanda gagal jantung , terutama apabila pasien tersebut juga menderita penyakit
jantung iskemik. 5
b.
Penghambat
adrenoseptor beta (beta blocker)
Beta blocker amat bermanfaat untuk
mengobati angina pectoris stabil kronik. Golongan obat ini terbukti menurunkan
anka mortalitas setelh infark jantung yang mungkin disebabkan karena efek anti
aritmianya.5
Sifat
farmakologi
Beta
blocker dibedakan atas beberapa karekteristik seperti jenis subtype reseptor
yang dihambat, kelarutan dalam lemak, metabolism, farmakodinamik dan adanya
aktivitas simpatomimetik intrinsic.5
Beta
blocker yang mempunyai aktivitas simpatomimetik intrinsic kurang menimbulkan
bradikardi atau penekanan kontraksi jantung, tetapi mungkin sedikit kurang
efektif dibandingkan beta blocker tanpa aktivitas simpatomimetik dalam mencegah
serangan angina.5
Penggunaan
klinis
Digunakan dalam pengobatan serangan
angina, angina tidak stbil dan infark jantung. Penggunaan beta blocker jangka
panjang dapat menurunkan mortalitas setelah infark jaantung.5
Efek samping
BB
menurunkan konduksi dan kontraksi jantung sehingga dapat terjadi bradikardi dan
blok AV. Efek ini lebih kecil pada penggunaan BB dengan aktivitas
simpatomimetik intrinsic. Pada pasien dengan gangguan konduksi jantung dapat
digunakan BB ultra short- acting esmolol i.v. BB dapat mencentuskan
bronkospasme pada pasien dengan penyakit paru. BB kardioselektif agaknya lebih
baik untuk pasien ini, tetapi pasien asma merupakan kontraindikasi penggunaan
obat ini.5
Untuk mengrangi bradikardi, BB
dapat dimulai dengan menggunakan jenis yang mempunyai aktivitas simpatomimetik
intrinsic dosis rendah dan ditingkatkan perlahan. Efek samping lain adalah
lelah, mimpi buruk dan depresi. Insiden depresi dikatkan dengan dengan BB yang
lipofilik, tetapi tidak ada bukti klinis untuk ini. Gangguan sistem adrenergik oleh BB dapat
menyebabkan terjadinya impotensi.5
Penggunaan
Klinis
Angina Stabil
kronik.
BB efektif untuk angina stabil
kronik tetapi tidak terbukti mengurangi mortalitas pad angina tidak stabil.
Sebaliknya untuk angina vasospastik lebih baik menggunakan nitrat organik dan
penghambat kanal Ca++.5
Infark Jantung
BB tanpa aktivitas simpatomimetik
intrinsic terbukti mengurangi mortalitas pasien infark jantung. Obat ini harus
diberikan dini dan dilanjutkan selama 2 – 3 tahun.5
c.
Penghambat
Kanal Ca++
Farmakodinamik
- Mekanisme kerja
Pada otot jantung dan otot polos
vascular, Ca++I terutama
berperan dalam peristiwa kontraksi. Meningkatnya kadar Ca++ dalam
sitosol akan meningkatkan kontraksi.
Masuknya Ca++ terutama masuk melalui slow channel. Kanal Ca++
tidak dihambat oleh tetrodotoksin.5
Secara umum ada 2 jenis kanal Ca++.
Pertama voltage-sensitive (VSC) atau potential-dependent calcium channels
(PDC). Kanal Ca++ jenis ini akan membuka bila ada depolarisasi
membrane sel. Kedua, receptor-operated calcium channels (ROC) yang akan membuka
bila suatu agonis menempati reseptor dalam kompleks system kanal ini. Contoh
hormone, neurohormon, misalnya epinefrin.5
Pada otot jantung dan vaskular, masuknya Ca++
lewat kanal lambat dan penglepasan Ca++ dari sarkoplasmik reticulum
berperan penting dalam kontraksi, sebaliknya otot rangka relative tidak
memerlukan Ca++ ekstrasel karena system sarkoplasmik reticulum yang
telah berkembang dengan baik. Hal ini menjelaskan mengapa kontraksi otot polos
dan otot jantung dapat dihambat dengan pemberian obat golongan ini, tetapi otot
rangka tidak.5
Penghambat kanal Ca++ (Ca++ Channel
Blocker / CCB) menghambat masuknya Ca++
kedalam sel sehingga terjadi relaksasi otot polos vaskular dan menurunnya kontraksi otot
jantung dan menurunnya
kecepatan nodus SA serta konduksi AV. Semua pengahambat kanal Ca++
menyebabkan relaksasi otot polos arterial tetapi efek hambatan ini kurang
terhadap vena, sehingga kurang mempengaruhi preload.5
Penghambat kanal Ca++
mempunyai 3 efek hemodinamik yang utama yang berhubungan dengan pengurangan
kebutuhan oksigen otot jantung, yaitu: 1. Vasodilatasi koroner dan perifer, 2.
Penurunan kontraktilitas jantung dan 3. Penurunan automatisitas serta kecepatan
konduksi pada nodus SA dan AV.5
Nifedipin mempunyai efek inotropik
negative in vitro,tetapi karena adanya relaksasi terhadap otot polos vascular
yang jelas pada dosis rendah maka disamping tekanan darah menurun, peningkatan
kontrkasi dan frekuensi denyut jantung kompensasi akan meningkatkan sedikit
konsumsi oksigen.5
Derivate dihidropiridin lain
mempunyai efek kardiovaskular yang kurang lebih sama. Nikardipin kurang
menimbulkan efek damping pusing dibandingkan nifedipin. 5
Felodipin mempunyai efek spesifik
terhadap sistem
vaskular dibandingkan
nifedipin atau amlodipin. Isradipin mempunyai efek konotropik negatif karena menekan nodus
SA.5
Verapamil mempunyai efek
vasodilatasi kurang kuat dibandingkan derivate dihidropiridin. Tetapi pada
dosis yang menimbulkan vasodilatasi perifer, verapamil menunjukkan efek
langsung kronotropik, dromotropik dan inotropik negative yang lebih kuat
dibandingkan dihidropiridin. Diltiazem IV menimbulakan penurunan resistensi
perifer dan tekanan darah disertai reflek takikardi dan peningkatan curah
jantung kompensatoir. Tetapi pemberian secara oral menyebabkan penurunan
tekanan darah dan frekuensi denyut jantung. Dibandingkan verapamil efek
inotropik diltiazem kurang kuat.5
Farmakokinetik
dan dosis antiangina
Profil farmakokinetik penghambat
kanal Ca++ bervariasi. Walaupun absorbs per oral hamper sempurna
tetapi bioavailabilitasnya berkurang karena metabolism lintas pertama di hati.
Efek obat tampak setelah 30 -60 menit pemberian, kecuali pada derivate yang
mempunyai waktu paruh panjang seperti vamlodipin, isradipin dan felodipin. Pada pasien sirosis hepatis dan orang tua dosis obat perlu dikurangi. Waktu paruh
penghambat kanal Ca++ mungkin memanjang pada usia lanjut.5
Efek samping
Efek samping teruma golongan
dihidropiridin disebabkan karena vasodilatasi berlebihan. Gejala yang tampak
berupa pusing, sakit kepala, hipotensi, reflex takikardia, flushing, mual,
muntah, eema perifer, batuk, edema paru dsb. Verapamil lebih sering menimbulkan
konstipasi dan hiperplasi gingival. Kadang-kadang terjadi somnolen, rash dan
kenaikan enzim hati. Nimodipin pada dosis tinggi dapat menyebabkan kejang otot.5
Penggunaan verapamil dan BB
merupakan kontraindikasi karena dapat meningkatkan blok AV dan depresi berat
fungsi ventrikel. Penghambat kanal Ca++ dikontraindikasikan pada
aritmia karena konduksi antegrad seperti sindroma Wolff-Parkinson-White atau
fibrilasi atrium.5
Indikasi
- Angina varian
- Angina stabil kronik, karena CCB meningkatkan dilatasi koroner dan mengurangi kebutuhan oksigen karena efek penurunan tekanan darah, kontraksi dan penurunan denyut jantung.
- Angina tidak stabil, karena adanya efek relaksasi terhdap vasospasme pembuluh darah pada angina tidak stabil.
- Penggunaan lain seperi aritmia, hipertensi, kardiomiopati hipertropik, penyakit raynaud, spasme serebral, dll.5
Terapi kombinasi
1.
Nitrat
dengan BB
Kombinasi ini dapat meningkatkan efektivitas terapi
pada angina stabil kronik. BB menghambat reflek takikardi dan inotropik positi
oleh nitrat organik sedangkan nitrat organik dapat mengurangi kenaikan volume
diastolic akhir ventrikel kiri akibat BB dengan cara menimbulkan venous
pooling. Nitrat organik juga mengurangi kenaikan resistensi koroner yang
disebkan oleh BB.5
2.
CCB
dan BB
Bila efek antiangina NO atau BB
kurang memadai maka kadang-kadang perlu ditambahkan CCB, terutama bila terdapat
vasospasme koroner.5
3.
CCB
dan nitrat organik
Kombinasi kedua obat ini bersifat
aditif, karena CCB mengurangi beban hilir sedangkan nitrat organik mengurangi
beban hulu. Kombinasi ini dianjurkan untuk pasien gagal jantung, the sinus sick
syndrome, gangguan konduksi AV, yang tidak tepat untuk diobati dengan CCB dan
BB. Efek hemodinamik yang dapat terjadi akibat kombinasi ini adalah hipotensi
berat dan takikardia.5
4.
CCB,
BB dan nitrat organik
Bila serangan angina tidak membaik
pada pemberian kombinasi 2 macam antiangina, maka dapat diberikan kombinasi 3
jenis obat. Tetapi efek samping akan meningkat secara bermakna.5
- Anti
Trombotik
Penggunaan terapi antiplatelet dan
antitrombin selama serangan dan mempertahankan
awal STEMI berdasarkan bukti klinis dan laboratoris yang menyatakan bahwa trombosis
mempunyai peran penting dalam patogenesis. Tujuan primer pengobatan adalah
untuk memantapkan dan mempertahankan patensi arteri koroner selama infark.
Tujuan sekunder adalah menurunkan tendensi pasien menjadi trombosis. Aspirin
merupakan antiplatelet standar pada STEMI. Manfaat antiplatelet terutama
aspirin pada STEMI dapat dilihat pada Antiplatelet
Trialists’ collaborations. Data dari hampr 20.000 pasien denan infark
miokard yang berasal dari 15 randomized trial dikumpulkan dan menunjukkan
penurunan relative laju mortalitas sebesar 27 %, dari 14, 2 % pasien pada
kelompk control dibandingkan 10,4 % pada pasien yang mendapat antiplatelet.2
Obat antirombin yang standar yang
digunakan dalam praktek klinis adalah unfractional
heparin. Pemberian UFH IV segera ssebgai tambahan terapi regimen aspirin
dan obat antitrombolitik spesifik fibrin relative (tPA, rPA atau TNK), membantu
trombolisis dan memantapkan dan memperthankan patensi arteri yang terkena
infark. Dosis yang direkomendasikan adalah bolus 60 U/kg (maksimum 4000U)
dilanjutkan infuse inisial 12 U/kg perjam (maksimum 1000 U/jam). APTT selama
terapi pemeliharaan harus mencpai 1,5 – 2 kali.2
Antikoagualan alternative pada
pasien STEMI adlah LMWH. Pada penelitian ASSENT-3 enoksapirin dengan tenekplase
dosis penuh memperbaiki mortalitas, reinfark di Rumah Sakit dan iskemia
refrakter di Rumah Sakit.2
Pasien dengan infark anterior,
disfungsi ventrikel kiri berat, gagal jantung kongestif, riwayat emboli,
thrombus mural pada ekokardiografi 2 dimensi atau fibrilasi atrial merupakan
resiko tinggi tromboemboli paru sistemik. Pada keadaan ini harus mendapat
terapi antitrombin kadar terapeutik penuh (UFH atau LMWH) selama dirawat,
dilanjutkan terapi warfarin sekurang-kurangnya 3 bulan.2
- Anti
Fibrinolitik
- Terapi
Reperfusi
Tatalaksana pasca Rumah Sakit
1. Edukasi Diet6
Bahan Makanan yang dianjurkan dan Tidak Dianjurkan
a) Sumber
karbohidrat
a. Dianjurkan:
- Beras ditim atau disaring, roti, mi, kentang, macaroni, biscuit, tepung beras/terigu/sagu/aren/sagu ambon, kentang, gula pasir, gula merah, madu, dan sirup.
b. Tidak
dianjurkan:
- Makanan yang mengandung gas atau alcohol, seperti: ubi, singkong, tape singkong, dan tape ketan
b) Sumber
protein hewani
a. Dianjurkan:
- Daging sapi, ayam dengan lemak rendah, ikan, telur, susu rendah lemak dalam jumlah yang telah ditentukan
b. Tidak
dianjurkan
- Daging sapi dan ayam yang berlemak , gajih, sosis, ham, hati, limpa, babat, otak, kepiting dan kerang-kerangan, keju, dan susu penuh
c) Sumber
protein nabati
a. Dianjurkan
- Kacang-kacangan kering, seperti: kacang kedelai dan hasil olahnya , seperti tahu dan tempe
b. Tidak
dianjurkan
- Kacang-kacangan kering yang mengandung lemak cukup tinggi seperti kacang tanah, kacang tanah dan kacang bogor.
d) Sayuran
a. Dianjurkan
- Sayuran yang tidak mengandung gas, seperti: bayam, kangkung, kavcang buncis, kacang panjang, wortel, tomat, labu siam, dan tauge
b. Tidak
dianjurkan
- Semua sayuran yang mengandung gas, seperti kol, kembang kol, lobak, sawi, dan nagka muda
e) Buah-buahan
a. Dianjurkan
- Semua buah-buahan segar, seperti: pisang, papaya, jeruk, apel, melon, semangka, dan sawo
b. Tidak
dianjurkan
- Buah-buahan segar yang mengandung alcohol atau gas, seperti: durian dan nagka muda
f) Lemak
a. Dianjurkan
- Minyak jagung, minyak kedelai, margarine, mentega dalam jumlah terbatas dan tidak untuk menggoreng tetapi untuk menumis, kelapa tau santan encer dalam jumlah terbatas
b. Tidak
dianjurkan
- Minyak kelapa dan minyak kelapa sawit, santan kental
g) Minuman
a. Dianjurkan
- Teh encer, coklat, sirup
b. Tidak
dianjurkan
- Teh/kopi kental, minuman yang mengandung soda dan alkohol, seperti bir dan wiski
h) Bumbu
a. Dianjurkan
- Semua bumbu selain bumbu tajam dalam jumlah terbatas
b. Tidak
dianjurkan
- Lombok, cabe rawit, dan bumu lain yang tajam
2.
Rehabilitasi Jantung
Rehabilitasi Jantung, seperti yang
didefinisikan oleh American Heart Association dan The task Force on Cardiovaskular
Rehabilitation of the National Heart, Lung and Blood Institute, adalah proses
untuk memelihara potensi fisik, psikologis, sosial, pendidikan dan pekerjaan
pasien.2
Pasien harus dibantu meneruskan
kembali tingkat kegiatan mereka sesuai batas kemampuan fisik mereka dan tidak
dihambat oleh tekanan psikologis. Setiap pasien dan keluarga membutuhkan
bimbingan dan edukasi selama masa peralihan, yaitu dari keadaan sakit saat
mereka bergantung pada orang lain ke keadaan sehat saat mereka tidak bergantung
pada orang lain. 2
Prognosis
Prognosis lebih buruk pada wanita,
bertambahnya usia, meningkatnya disfungsi ventrikel, disritmia ventrikel dan
infark berulang. Indikator lain dari prognosis yang lebih buruk adalah
keterlambatan dalam reperfusi atau reperfusi berhasil, remodelling LV
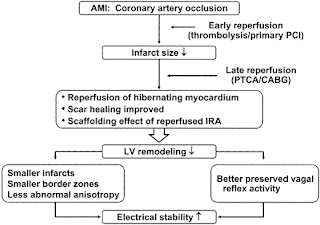
Prognosis yang lebih baik berhubungan
dengan reperfusi awal, infark dinding inferior, pengobatan jangka pendek dan
jangka panjang dengan beta-blocker, aspirin, statin dan ACE inhibitor. Lanjut usia
pasien dengan MI akut pada peningkatan risiko komplikasi dan harus tertangani
secara agresif. 16
Daftar Pustaka/Referensi
- Alwi, Idrus. 2006. Tatalaksana Infark Miokard Akut dengan Elevasi ST dalam Buku Ajar Ilmu penyakit Dalam Jilid III Edisi IV. Jakarta: Pusat Penerbitan Departemen Ilmu Penyakit Dalam Fakultas Kedokteran Universitas Indonesia.
- Brown T Carol.2003. Penyakit Aterosklerotik Koroner dalam Patofisiologi Konsep Kinis Proses-proses Penyakit.Jakarta: EGC
- Irmalia. 1996.Infark Miokard dalam Buku Ajar Kardiologi. Jakarta: fakultas Kedokteran Universitas Indonesia.
- Mansjoer Arif. 2001. Kapita Selekta Kedokteran.Jakarta: Media Aesculapius Fakutas kedokteran Universitas Indonesia.
- Setiawati, Arini dan Suyatna.Obat Anti Angina dalam Farmakologi dan Terapi Edisi 4. Jakarta: Bagian farmakologi Fakultas kedokteran Universitas Indonesia.
- Brown, Carol T. 2005. Penyakit Aterosklerotik Koroner. dalam Patofisiologi Konsep Klinis Proses-Proses Penyakit Edisi 6 Volume 1. Jakarta: EGC. Hal 589-599.
- Harun, S., 2000. Infark Miokard Akut. dalam Buku Ajar Ilmu Penyakit Dalam Jilid I edisi 3. Jakarta: FKUI. Hal: 1090-1108. (patogenesis)
- Harun, Sjaharuddin, Idrus Alwi. 2000. Infark Miokard Akut Tanpa Elevasi ST. dalam Buku Ajar Ilmu Penyakit Dalam. Jakarta: FKUI. Hal: 1626.
- Isselbacher, J Kurt. 2000. Harrison Prinsip-Prinsip Ilmu Penyakit Dalam Edisi 13 Volume 3. Jakarta : EGC.
- Price, Sylvia Anderson. 2005. Penyakit Aterosklerotik Koroner. dalam Patofisiologi : konsep klinis proses-proses penyakit Edisi 6. Jakarta : EGC. Hal 589-590.
- Sherwood, Lauralee. 2001. dalam Fisiologi Manusia dari Sel ke Sistem Edisi 2. Jakarta: EGC. Hal 287-292.
- Sudoyo, W. Aaru, Bambang Setiyohadi. 2007. Ilmu Penyakit Dalam Jilid III Edisi IV. Jakarta : FKUI.
- Elsevier Ltd. Rang et al dalam Pharmacology 5E www.studentconsult.com
- Ruz ME, Abu, Lennie TA, Riegel B, McKinley S, Doering LV, Moser DK. Evidence that the brief symptom inventory can be used to measure anxiety quickly and reliably in patients hospitalized for acute myocardial infarction. 2010. Available from URL: http://www.ncbi.nlm.nih.gov/pubmed/20168191. Diakses pada tanggal 15 September 2015.
- Yanti, Suharyo Hadisaputra, Tony Suhartono. 2005. Journal Risk Factors Coronary Heart Disease in Type 2 Diabetes Mellitus Patient. Available from URL: http://www.undip.ac.id. Diakses pada tanggal 15 September 2015.
- http://circ.ahajournals.org/cgi/content/full/107/7/941
Kata Kunci Pencarian : Infark Miokard Akut, IMA, Acute Myocardial Infarction, AMI, Makalah, Tesis, Jurnal, Desertasi, Skripsi, SKP (Satuan Kredit Profesi), Kompetensi, pdf, word, .pdf, .doc, .docx, Karya Tulis Ilmiah, Makalah, Referat, Disertasi, Refrat, modul BBDM, Belajar Bertolak Dari Masalah, Problem Based Learning, askep, asuhan keperawatan

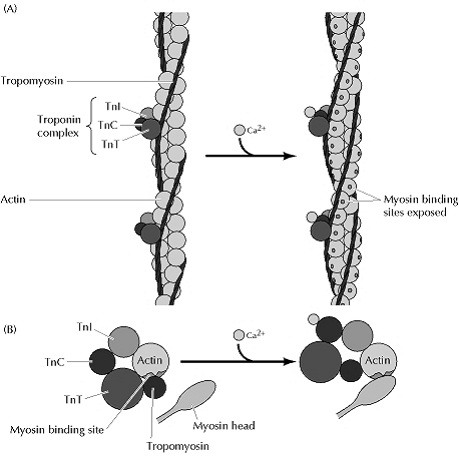







BalasHapusHello to every one, it's in fact a fastidious for me to visit this web page, it consists of helpful Information. gmail login email