Definisi
Kardiomiopati berasal dari bahasa latin kardia yang berarti jantung mios/musculus yang berarti otot dan pathos yang berarti kelainan / penyakit.
Maka secara harfiah kardiomiopati dapat diartikan penyakit otot jantung.
Kardiomiopati adalah kelainan fungsi otot jantung yang
bukan diakibatkan oleh penyakit arteri koroner, kelainan jantung bawaan (congenital),
hipertensi atau penyakit katup. Kardiomiopati ditandai dengan hilangnya
kemampuan jantung untuk memompa darah dan berdenyut secara normal.
Kardiomiopati adalah
kemerosotan yang terukur dari kemampuan miokardium (otot jantung) untuk
berkontraksi, biasanya mengarah ke kegagalan jantung. Gejala umum adalah dyspnea (nafas terengah) dan edema periferal (pembengkakan
tungkai). Individu dengan kardiomiopati seringkali berisiko mengalami bentuk berbahaya dari detak jantung ireguler (aritmia) dan
kematian jantung mendadak. Bentuk paling umum dari kardiomiopati adalah
kardiomiopati dilatasi (kongestif). Walaupun istilah “kardiomiopati” secara teoritis
dapat diaplikasikan terhadap semua penyakit yang berhubungan dengan otot
jantung, biasanya istilah ini dihubungkan dengan “penyakit miokardial parah
yang mengarah ke kegagalan jantung.” Kardiomiopati dan miokarditis
mengakibatkan 443,000 kematian pada tahun 2013, meningkat dari 294,000 kematian
pada 1990.
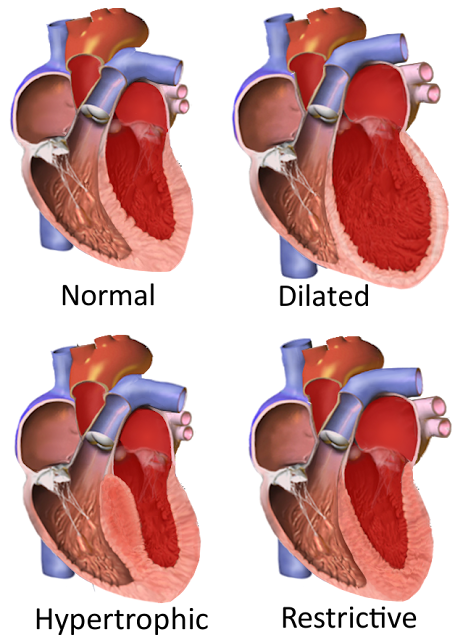 |
| Jenis kardiomiopati dan manifestasinya. (gambar dikutip dari wikipedia.org) |
Kondisi penyakit semacam ini cenderung mulai dengan gejala ringan, selanjutnya memburuk dengan cepat. Pada keadaan ini terjadi kerusakan atau gangguan miokardium, sehingga jantung tidak mampu berkontraksi secara normal. Sebagai kompensasi, otot jantung menebal atau hipertrofi dan rongga jantung membesar. Pelemahan otot jantung juga dapat mengarah ke kelainan katup jantung.
Bersama dengan proses pembesaran ini, jaringan ikat berproliferasi dan
menginfiltrasi otot jantung. Miosit jantung (kardiomiosit) mengalami
kerusakan dan kematian, akibatnya dapat terjadi gagal jantung, aritmia dan
kematian mendadak. Oleh karena itu, kardiomiopati dianggap sebagai penyebab utama morbiditas dan mortilitas
kardiovaskular. Secara selular, miosit jantung (kardiomiosit)
merupakan sel yang sangat terdiferensiasi dan jarang bereplikasi setelah
kelahiran. Dengan demikian, kehilangan akibat kerusakan kardiomiosit akan
berakibat berkurangnya jumlah unit fungsional miokardium. Kardiomiopati dapat
terjadi secara acquired (didapat)
maupun inherited (faktor keturunan).
Kardiomiopati dapat diderita oleh semua umur, walaupun ada beberapa jenis
kardiomiopati yang lebih rentan terhadap kelompok umur tertentu.
Jenis Kardiomiopati
Kardiomiopati dapat
diklasifikasikan dengan menggunakan berbagai kriteria yang berbeda:
- Kardiomiopati primer /
intrinsik
- Genetik / keturunan (inherited)
- Kardiomiopati
hipertrofik
- Arrhythmogenic right
ventricular cardiomyopathy (ARVC)
- LV non-compaction
- Ion Channelopathies
- Kardiomiopati
Dilatasi / Dilated cardiomyopathy
(DCM)
- Kardiomiopati
Restriktif / Restrictive
cardiomyopathy (RCM)
- Acquired
(didapat)
- Kardiomiopati
stress Stress
- Miokarditis
- Kardiomiopati
Iskemik
- Kardiomiopati sekunder /
ekstrinsik yang diakibatkan:
- Metabolik
/ penyimpanan
- Fabry’s disease
- Hemokromatosis
- Endomiokardial
- Fibrosis
Endomiokardial
- Sindrom
hipereosinofilik
- Endokrin
- Diabetes mellitus
- Hipertiroidisme
- Akromegali
- Cardiofacial
- Noonan syndrome
- Neuromuskular
- Distrofi
muskular
- Friedreich’s ataxia
- Lainnya
- Kardiomiopati
yang berhubungan dengan obesitas
Pada artikel ini akan dibahas jenis kardiomiopati
dilatasi yang termasuk dalam kardiomiopati primer yang menurut Goodwin,
berdasarkan kelainan struktur dan patofisiologinya, terbagi atas kardiomiopati
kongestif/dilatasi (DCM), kardiomiopati hipertrofik (HCM), dan kardiomiopati
restriktif.
Hipertrofi
|
Restriktif
|
Dilatasi
|
|
Fraksi Ejeksi (normal > 55%)
|
>60%
|
25%–50%
|
<30%
|
Dimensi Diastolik Ventrikel Kiri (normal <55mm)
|
Seringkali
menurun
|
<60 mm
|
≥60 mm
|
Ketebalan dinding ventrikel kiri
|
Meningkat
secara nyata
|
Normal
atau meningkat
|
menurun
|
Ukuran atrial
|
meningkat
|
Meningkat,
dapat masif
|
meningkat
|
Regurgitasi valvular
|
Regurgitasi
mitral
|
Regurgitasi
mitral dan trikuspid
|
Pada
dekompensasi terjadi mitral regurgitasi, tahap lanjut terjadi regurgitasi
trikuspid
|
Gejala awal yang umum
|
Intoleransi
terhadap kegiatan fisik berat; dapat menyebabkan nyeri dada
|
Intoleransi
terhadap kegiatan fisik berat
|
Intoleransi
terhadap kegiatan fisik berat
|
Gejala Kongestif
|
Dyspnea
saat aktifitas fisik
|
Gejala
kongesti kanan seringkali melebihi kiri
|
Kongesti
kiri sebelum kanan, kecuali pada usia muda lebih sering kongesti kanan
|
Risiko terhadap aritmia
|
Takiaritmia
ventrikel dan atrial fibrilasi
|
Aritmia
ventrikel sangat jarang kecuali sarkoidosis, blok konduksi pada sarkoidosis
dan amiloidosis, atrium fibrilasi
|
Takiaritmia
ventrikel, blok konduksi pada penyakit chagas, giant cell myocarditis, dan
familial, atrium fibrilasi
|
KARDIOMIOPATI DILATASI
Kardiomiopati dilatasi (KD) / Dilated Cardiomiopathy (DCM) mempunyai karakteristik peningkatan volume sistolik
dan diastolik ventrikel kiri yang ditandai dengan terdilatasinya kedua
ventrikel terutama ventrikel yang kiri, jarang yang kanan, yang berakibat
menurunnya kontraktilitas miokardium sehingga menurunkan curah jantung. Kardiomiopati dilatasi adalah penyakit progresif dari otot jantung yang
dikarakteristikkan dengan pembesaran ruang ventrikel dan disfungsi
kontraktilitas dengan ketebalan ventrikel yang normal (tidak membesar).
Ventrikel kanan juga dapat mengalami dilatasi dan disfungsi. Kardiomiopati dilatasi adalah penyebab paling
umum ketiga dari gagal jantung dan alasan paling sering untuk transplantasi
jantung.
Kardiomiopati dilatasi adalah suatu kondisi dimana
jantung membesar dan tidak dapat memompa darah secara efisien. Fungsi jantung
yang menurun ini dapat mempengaruhi paru, hati (liver), dan sistem tubuh
lainnya.
Kardiomiopati yang berbeda memiliki penyebab yang berbeda
dan dapat mempengaruhi jantung dengan cara yang berbeda pula. Pada DCM sebagian
miokardium mengalami dilatasi, seringkali tanpa penyebab yang jelas. Dilatasi
ini menyebabkan pembesaran jantung yang dikenal dengan proses remodeling.
Kardiomiopati dilatasi merupakan bentuk paling umum dari
kardiomiopati non iskemik . Keadaan ini lebih sering terjadi pada pria
dibanding wanita, dan paling umum terjadi pada usia antara 20 dan 60 tahun.
Sekitar satu dari tiga kasus gagal jantung kongestif / congestive
heart failure (CHF) terjadi karena kardiomiopati dilatasi. Kardiomiopati
dilatasi juga dapat terjadi pada anak-anak.
Etiologi Kardiomiopati Dilatasi
Walaupun pada banyak
kasus tidak tampak penyebab yang jelas, KD kemungkinan merupakan hasil dari
kerusakan miokardium yang terjadi karena beberapa jenis agen toksik, metabolik,
maupun infeksius. KD juga dapat disebabkan oleh perubahan fibrous miokardium
yang terjadi karena infark miokardial sebelumnya. Atau, KD juga dapat merupakan
sekuele miokarditis viral akut, seperti virus Coxsackie B dan enterovirus
lainnya yang kemungkinan dimediasi melalui sebuah mekanisme imunologik. Pada kucing defisiensi taurine merupakan
penyebab paling umum dari kardiomiopati dilatasi. Bila dibuat daftar
kemungkinan penyebab DCM antara lain:
Tipe primer : terdiri
dari penyakit otot yang tidak diketahui penyebabnya :
Tipe sekunder : terdiri dari penyakit otot jantung dengan sebab yang diketahui atau berhubungan dengan penyakit yang mengenai sisitem organ lain.
1. Idiopatik, merupakan tipe
yang paling sering, pada pemeriksaan secara histologi memperlihatkan hipertropi
miosit dan fibrosis interstitial.
2. Familial
- Heredofamilial neuromuscular disease
- Ventricular dysplasia merupakan bentuk KD yang unik dengan karakteristik penggantian progresif dari dinding ventrikel kanan dengan jaringan adiposa. Sering dihubungkan dengan aritmia ventrikel, tetapi perjalanan klinisnya bervariasi.
Tipe sekunder : terdiri dari penyakit otot jantung dengan sebab yang diketahui atau berhubungan dengan penyakit yang mengenai sisitem organ lain.
3. Toksik
- Alcoholism (15 sampai 40% kasus di Negara barat)
- Cobalt, lead, phosphorus, carbon monoxide, mercury, doxorubicin, daunorubicin, mercury, antimony, gold, chromium.
- Cocaine, heroin, organic solvents (“glue sniffer’s heart”)
- Antiretroviral agents (zidovudine, didanosine, zalcitabine)
- Phenothiazines
- Collagen vascular disease , kelainan jaringan ikat (SLE, skleroderma, rheumatoid arthritis, poliartritis nodusa), dermatomiositis
- Peripartum (trimester ketiga dari kehamilan atau 6 bulan postpartum)
- Nutrisi (beri-beri, defisiensi selenium, defisiensi karnitin, defisiensi tiamin)
- Akromegali, osteogenesis imperfecta, myxedema, thyrotoxicosis, diabetes, Hipokalsemi
- Hematologi (e.g., sickle cell anemia, hemochromatosis)
- Penyakit ginjal tahap akhir pada hemodialysis
- Amyloid
- Heat stroke
5.
Infeksius
- Postmyocarditis
- Miokarditis viral (human immunodeficiency virus, coxsackievirus B), rickettsial, mycobacterial, trichinosis
- Miokarditis bakteri : Chagas disease
- Miokarditis jamur
- Miokarditis protozoa : toxoplasmosis
- Miokarditis metazoa
6.
Infiltrasi dan granuloma
- Amiloidosis
- Sarkoidosis
- Keganasan
- Hematokromatosis
7.
Neuromuskular
- Distrofi otot
- Distrofi miotonik
- Taksia friedriech
- Penyakit refsom
8.
Kondisi sistemik seperti iskemia miokardium, hipertensi dan kelainan katup
jantung.
9.
Irradiasi
10. Prolonged tachycardia
11. Takotsubo cardiomyopathy (sekunder karena stress berat
atau latihan fisik yang berlebihan).
Pada banyak kasus kardiomiopati
dilatasi, penyebabnya masih sulit untuk dijelaskan. Meski demikian, beberapa
kasus idiopatik biasanya dikarenakan kegagalan mengidentifikasi beberapa
penyebab yang diketahui seperti infeksi dan toksin. Kardiomiopati dilatasi
infeksius tersering yang terjadi di Amerika Latin adalah karena Chagas
disease, yang diakibatkan Trypanosoma cruzi. Kategori penyebutan
istilah idiopatik seharusnya akan semakin berkurang seiring lebih banyaknya
informasi yang menjelaskan mekanisme patofisiologi, khususnya jika informasi
interaksi lingkungan-genetik sudah tersedia.
Genetik
Setidaknya 20% dari pasien dengan bentuk familial dari KD mempunyai mutasi
yang berada pada gen yang mengkode protein sitoskeletal (seperti distropin dan
gen desmin), kontraktil, membran nuclear (seperti gen lamin A/C), dan protein
lainnya. Penyakit ini secara genetik heterogenous namun paling sering ditransmisikan
secara autosomal dominant, autosomal resesif, mitokondrial (terutama pada anak
anak), dan X-linked inheritance. Kardiomiopati familial adalah istilah yang secara kolektif
mendeskripsikan beberapa bentuk gagal
jantung yang diturunkan. Kardiomiopati dilatasi familial didiagnosis pada
pasien dengan kardiomiopati idiopatik yang memiliki dua atau lebih saudara
derajat pertama atau kedua dengan penyakit yang sama (tanpa etiologi yang
pasti). Mempertegas diagnosis dengan kerabat atau saudara yang lebih jauh
(derajat ketiga atau lebih) namun juga
terkena penyakit ini, hanya membutuhkan identifikasi anggota keluarga yang
lebih banyak dengan penyakit yang sama. Screening genetik direkomendasikan memenuhi kriteria
diagnosis di atas.
Sebuah studi yang dilakukan van Spaendonck-Zwarts et al
mengemukakan kemungkinan bahwa serangkaian kardiomiopati peripartum merupakan
manifestasi awal dari kardiomiopati dilatasi familial. Hal ini dapat
berimplikasi penting dalam screening
kardiologis pada keluarga tertentu.
Beberapa bentuk
kardiomiopati telah dikemukakan, dan teori berkembang mendalilkan hubungannya
dengan penyebab lain kardiomiopati. Keturunan penyakit ini diduga dominan
autosomal,walaupun resesif autosomal dan keturuan yang berkaitan dengan
kromosom terkait jenis kelamin pernah juga dilaporkan.
Banyak penyimpangan gen dan kromosomal yang berbeda telah
dideskripsikan pada keluarga-keluarga yang telah dipelajari. Salah satu contoh
adalah gen yang berfungsi membuat kode untuk aktin, sebuah komponen serat otot
jantung. Bentuk lain dari kardiomiopati familial melibatkan hubungan kuat dengan
penyakit sistem konduksi. Seiring dengan kelanjutan penelitian, pengetahuan dan
data mengenai kardiomiopati akan terus berkembang.
Kardiomiopati viral
Miokarditis viral merupakan bagian penting dari kategori
kardiomiopati infeksius. Virus telah berimplikasi terhadap kardiomiopati sejak
tahun 1950an, ketika virus coxackie B diisolasi dari miokardium bayi baru lahir
dengan infeksi fatal. Kemajuan dalam analisis genetik, seperti uji PCR
(polymerase chain reaction), telah membantu dalam penemuan berbagai virus yang
dipercaya memiliki peranan dalam kardiomiopati viral .
Infeksi viral dan virus
yang berhubungan dengan penyakit miokardial dapat disebabkan antara lain oleh :
- Virus Coxsackie (A and B)
- Virus Influenza (A and B)
- Adenovirus
- Echovirus
- Rabies
- Hepatitis
- Yellow fever
- Lymphocytic choriomeningitis
- Demam berdarah epidemik
- Demam Chikungunya
- Demam Dengue
- Cytomegalovirus
- Virus Epstein-Barr
- Rubeola
- Rubella
- Mumps
- Respiratory syncytial virus
- Virus Varicella-zoster
- Human immunodeficiency virus
Miokarditis viral dapat menghasilkan berbagai tingkatan
penyakit, mulai dari penyakit fokal setempat sampai pankarditis difus yang
melibatkan miokardium, perikardium, stuktur katup jantung. Miokarditis viral
biasanya bersifat self-limited, dan adalah penyakit otot jantung antara akut dan
subakut. Gejalanya mirip dengan gagal jantung kongestif. Banyak pasien
mengalami gejala prapenyakit menyerupai flu.
Mengkonfirmasi diagnosis dapat menjadi sulit karena
gejala gagal jantung dapat timbul beberapa bulan setelah infeksi awal. Pasien
dengan miokarditis viral (usia median 42 tahun) pada umumnya sehat dan tidak
memiliki penyakit sistemik
Miokarditis viral akut dapat meniru infark miokardial,
dengan pasien terkadang datang ke unit gawat darurat dengan nyeri dada;
perubahan EKG nonspesifik; dan marker serum seperti troponin, creatine kinase,
dan creatine kinase-MB yang abnormal dan seringkali meninggi.
Diagnosis miokarditis viral utamanya diindikasikan dengan
riwayat yang sesuai dan absennya etiologi potensial lainnya, khususnya jika
dapat dikonfirmasikan dengan serum pada keadaan sembuh. EKG menunjukkan
perubahan gelombang ST-T dengan derajat yang beragam yang menandakan
miokarditis, dan terkadang, berbagai tingkatan gangguan konduksi. Ekokardiografi adalah alat bantu penting dapat
mengklasifikasi proses penyakit ini, yang kebanyakan bermanifestasi pada
kardiomiopati jenis dilatasi.
Miokarditis hampir selalu merupakan diagnosis yang
terduga pada saat klinis , dikarenakan kondisi ini tidak berhubungan dengan
tanda patognomonik atau spesifik hasil uji diagnostik laboratoris akut. Dimasa
lalu, biopsi perkutaneus transvenous endomiokardial ventrikel kanan dilakukan,
tetapi trial penanganan miokarditis (Myocarditis Treatment Trial) ternyata tidak
menunjukkan manfaat untuk terapi imunosupresif pada miokarditis yang ditemukan
dengan cara biopsi, maka biopsi tidak rutin dilakukan pada kebanyakan kasus.
Jika seorang pasien diduga memiliki miokarditis viral,
strategi diagnosis awal seharusnya adalah mengevaluasi tingkatan kardiak
troponin I atau T dan melakukan
antimyosin scintigraphy (skintigrafi) . Penemuan troponin I atau T yang positif dengan
absennya infark miokard dan keadaan klinis yang sesuai mengkonfirmasikan adanya
miokarditis akut. Temuan antimyosin scintigraphy yang negatif menandakan tidak
adanya miokarditis aktif. Mekanisme
persis bagaimana terjadinya kerusakan miokardial pada kardiomiopati viral masih
kontroversial. Beberapa mekanisme
dikemukakan berdasarkan simulasi pada hewan. Virus mempengaruhi sel otot
jantung (myocardiocytes) dengan efek sitotoksik langsung dan dengan mediasi sel
(T-helper cells) yang merusak myofiber (serat otot). Mekanisme lain antara lain adalah gangguan
dalam metabolisme sel, suplai vaskular dari sel otot jantung, dan mekanisme imunologik lainnya.
Miokarditis viral dapat sembuh sendiri setelah beberapa
bulan seiring dengan perawatan yang dilakukan terhadap disfungsi sistolik
ventrikel kiri. Namun demikian, tetap dapat berkembang menjadi kardiomiopati
kronik. Masalah utama adalah perbaikan ukuran ventrikel. Pengurangan ukuran
ventrikel dihubungkan dengan kemajuan jangka panjang, jika tidak, perkembangan
penyakit ini akan dikarakteristikkan dengan dilatasi yang progresif. Dikarenakan mekanisme imunologik
dari kerusakan sel otot jantung, serangkaian uji coba telah menginvestigasi
akan penggunaan pengobatan imunomodulator. (Hingga saat ini uji coba lain
sedang berlangsung) Menurut Mason et al pada tahun 1995, pada Myocarditis Treatment Trial tidak
menunjukkan manfaat signifikan dengan pemberian prednisone dengan tambahan cyclosporine atau azathioprine pada pasien
dengan miokarditis (limfositik) viral. Uji coba yang dilakukan secara acak
sedang dilakukan untuk mengevaluasi penggunaan imunoglobulin intravena untuk
pengobatan miocarditis viral.
Kardiomiopati yang disebabkan Doxorubicin
Anthracyclines,
yang digunakan secara luas sebagai agen antineoplastik, memiliki tingkat
kardiotoksik yang tinggi dan menyebabkan suatu bentuk karakteristik toksik
kardiomiopati yang ketergantungan terhadap dosis. Baik kardiotoksik akut maupun
kardiomiopati kronik telah dikaitkan dengan agen ini. Anthracyclines dapat juga dihubungkan dengan spasme koroner akut.
Toksisitas akut ini dapat terjadi pada saat kapan saja sejak onset pemberian
pertama sampai beberapa minggu setelah infusi obat. Radiasi dan agen lainnya
dapat mempotensiasi efek kardiotoksik anthracyclines.
Kerusakan kardiak dapat terjadi pada dosis dibawah
batasan empiris dari 550 mg/m2. Meski demikian, apakah kerusakan
kelak menimbulkan gagal jantung kongestif (CHF), hasilnya beragam. Perkembangan
gagal jantung jarang terjadi pada dosis total kurang kurang dari 450 mg/m2
, tapi memang tergantung pada dosis.
Riwayat pasien ini, dengan tambahan memiliki gejala gagal
jantung atau gejala miokarditis akut, melibatkan riwayat terdahulu akan adanya
keganasan dan pengobatan dengan doxorubicin.
Secara anatomis, jantung pasien-pasien ini bervariasi,
dari memiliki ventrikel yang berdilatasi bilateral sampai yang memiliki ukuran
normal. Mekanisme cedera miokardial berhubungan dengan degenerasi dan atrofi
sel otot jantung, dengan hilangnya myofibril dan terjadinya cytoplasmic vacuolization. Dihasilkannya
radikal bebas oleh doxorubicin juga terimplikasi. Perburukan yang progresif
merupakan perkembangan khas dari kardiomiopati jenis ini.
Pencegahan didasarkan atas pembatasan dosis setelah 450
mg/m2 dan dari assessment fungsional secara berkala (contohnya
evaluasi fraksi ejeksi pada saat istirahat dan berolahraga). Pemberian obat ini
dihentikan jika fraksi ejeksi kurang dari 0.45, jika turun lebih dari 0.05
terhadap baseline, atau jika gagal untuk meningkat lebih dari 0.05 pada saat
olahraga (latihan). Dexrazoxane adalah agen iron-chelating
yang disetujui oleh organisasi FDA untuk
mengurangi toksisitas, namun demikian dapat meningkatkan risiko mielosupresi.
Kardiomiopati yang diasosiasikan dengan penyakit kolagen-vaskular
Banyak penyakit kolagen
vaskular yang dihubungkan dengan perkembangan kardiomiopati. Beberapa antara
lain :
- Rheumatoid arthritis
- Polimiositis
- Penyakit kardiak yang
berhubungan dengan HLA-B12
- Lupus eritematous sistemik
- Sklerosis sistemik progresif Progressive
systemic sclerosis
Diagnosis didasarkan
pada identifikasi penyakit pokok ditambah dengan temuan klinis yang sesuai dari
gagal jantung.
Defisiensi Karnitin
Defek transporter karnitin dikarakteristikkan dengan
penurunan secara besar transport karnitin menuju otot rangka, fibroblas,
tubulus renal. Anak-anak dengan kardiomiopati dilatasi atau hipoglikemia dan
koma seharusnya dievaluasi untuk adanya defek transporter karena keadaan ini
dapat diterapi dengan mudah, yang dapat mengakibatkan pencegahan jangka panjang
gagal jantung. Prognosis angka survival jangka panjang pada kardiomiopati
dilatasi pediatrik adalah buruk.
Kardiomiopati Granulomatous (sarcoidosis)
Biopsi endomiokardial dapat membantu dalam menegakkan
diagnosis, terutama dalam sarkoidosis dimana miokardium kemungkinan terlibat.
Keterlibatannya mungkin dapat tidak merata, sehingga menghasilkan temuan biopsi
yang negatif. Diagnosis juga dapat dibuat jika diagnosis dari jaringan lain
dimungkinkan atau tersedia sebagai tambahan dengan gambaran klinis yang sesuai
dengan gagal jantung. Keterlibatan kardiak pada sarkoidosis dilaporkan terjadi
pada 20% kasus.
Pasien dengan keadaan ini memiliki tanda dan gejala dari
sarkoidosis dan CHF, jarang pasien menunjukkan CHF tanpa bukti adanya sarkoid
sistemik. Limfadenopati bilateral mediastinal, paratracheal, dan / atau hilar
dapat ditemukan.
Infiltrasi granulomatous non kaseosa (Noncaseating) terhadap miokardium terjadi begitu juga dengan
or lain yang terpengaruh penyakit ini. Granuloma sarkoid dapat menunjukkan
distribusi terlokalisir di dalam miokardium. Granuloma ini secara khusus
mempengaruhi sistem konduksi jantung, dinding bebas ventrikel kiri, septum, muskulus
papilaris, dan terkadang, katup jantung. Fibrosis dan penipisan miokardium
terjadi sebagai akibat proses infiltratif yang mempengaruhi fungsi normal dari
miokardium.
Diagnosis melibatkan penemuan granuloma nonkaseosa dari
biopsi kardiak atau jaringan lainnya. Seringkali pasien menunjukkan gangguan
konduksi atau aritmia ventrikular. Bahkan, pada pasien dengan fungsi ventrikel
kiri normal, gangguan konduksi ini dapat menjadi temuan klinis yang utama.
Penatalaksanaan sarkoidosis kardiak dengan steroid dosis
rendah dapat memberikan manfaat, terutama pada pasien dengan penyakit
progresif, defek konduksi, atau aritmia ventrikular. Manfaat mekanisme
sesungguhnya tidak diketahui karena ketiadaan studi placebo yang
terkontrol. Hal ini juga berlaku untuk
penggunaan agen imunosupresif lainnya (seperti chloroquine, hydroxychloroquine,
methotrexate) dalam penanganan sarkoidosis kardiak.
Kardiomiopati Yang Diakibatkan Takikardi
Secara umum, jika dideteksi pada tahap awal,
kardiomiopati jenis ini dapat sembuh dan bersifat reversibel jika penanganan
takikardi terjadi dengan sukses. Etiologi biasanya antara lain atrial fibrilasi
yang tidak tertangani dengan respon ventrikular yang cepat dan kontraksi
ventrikular prematur yang sering (ribuan kali sehari). Takikardi persisten
diketahui dapat mengarah ke disfungsi sel otot jantung dan kardiomiopati. Jika
kardiomiopati yang disebabkan takikardi tidak ditangani, disfungsi ventrikel
kiri dapat menjadi ireversibel. Mekanisme tepat bagaimana takikardi
mempengaruhi fungsi sel belum dipahami seluruhnya. Berikut adalah kemungkinan mekanisme dimana
disfungsi sel otot jantung berasal dari takikardi :
- Habisnya cadangan energi
- Aktivitas saluran kalsium yang
tidak normal
- Pengiriman oksigen
subendokardial yang tidak normal yang diakibatkan abnormalitas pada aliran
darah
- Pengurangan daya respons
terhadap stimulasi beta-adrenergic
Hemodinamik
Defek fisiologis yang utama berupa menurunnya kekuatan kontraksi ventrikel
kiri yang mengakibatkan stroke volume berkurang, ejection fraction yang
merendah, dan end systolic dan end dyastolic volume bertambah. Ventrikel kiri
berdilatasi dan tekanan atrium kiri meningkat menyebabkan hipertensi pulmonal
dan gagal jantung kanan.
Patofisiologi Kardiomiopati Dilatasi
Kardiomiopati dilatasi dikarakteristikkan dengan
pembesaran bilik ventrikel dan disfungsi
sistolik dengan ukuran kavitas ventrikel kiri yang membesar dengan sedikit atau
tanpa hipertrofi dinding ventrikel. Hipertrofi dinilai dari rasio massa
ventrikel kiri terhadap ukuran kavitas, rasio tersebut berkurang pada individu
dengan kardiomiopati dilatasi.
Pembesaran bilik jantung lainnya disebabkan utamanya oleh
kegagalan ventrikel kiri , tapi hal ini juga dapat terjadi sebagai akibat
sekunder dari proses kardiomiopati primer itu sendiri. Dilatasi kardiomiopati
diasosiasikan dengan disfungsi sistolik maupun diastolik. Pengurangan fungsi
sistolik adalah abnormalitas yang paling sering dan utama. Hal ini mengarah ke
peningkatan volume end-diastolic dan end-systolic.
Dilatasi progresif dapat mengarah ke regurgitasi mitral
dan trikuspid yang signifikan, yang pada akhirnya dapat semakin mengurangi cardiac output dan meningkatkan volume end-systolic dan stress pada dinding
ventrikel. Selanjutnya hal ini akan mengakibatkan semakin bertambahnya dilatasi
dan disfungis miokardial.
Kompensasi Awal untuk disfungsi sistolik dan pengurangan cardiac output dicapai dengan peningkatan stroke volume, heart rate , atau keduanya (cardiac
output = stroke volume x heart rate), yang juga diiringi dengan
peningkatan tonus vaskular periferal. Peningkatan tonus periferal membantu
mempertahankan tekanan darah yang layak. Juga ditemukan dalam observasi sebuah
peningkatan angka ekstraksi oksigen jaringan dengan pergeseran pada kurva
disosiasi hemoglobin.
Dasar untuk kompensasi cardiac output yang rendah dijelaskan oleh hukum Frank-Starling , dimana dikatakan bahwa
kekuatan miokardial pada end-diastole dibandingkan dengan end-systole meningkat
seiring peningkatan panjang otot, sehingga menghasilkan kekuatan yang lebih
besar seiring peregangan otot. Namun peregangan yang berlebihan dapat mengarah
ke kegagalan kontraktilitas unit miokardial.
Mekanisme
kompensasi ini menumpul pada orang dengan kardiomiopati dilatasi, jika
dibandingkan dengan orang yang memiliki fungsi sistolik normal ventrikel kiri.
Sebagai tambahan, mekanisme kompensasi ini dapat mengarah semakin memburuknya cedera
miokardial, disfungsi dan remodelling geometrik (concentric maupun eccentric).
Aktivasi Neurohormonal
Pengurangan cardiac
output dengan penurunan resultan pada organ perfusi mengakibatkan aktivasi
neurohormonal, termasuk stimulasi sistem saraf adrenergik dan sistem renin-angiotensin-aldosterone
(RAAS). Faktor tambahan yang penting
terhadap kompensasi aktivasi neurohormonal termasuk didalamnya adalah pelepasan
arginine vasopressin dan sekresi peptida natriuretik. Walaupun pada awalnya
respon ini merupakan kompensasi, pada akhirnya dapat mengarah pada perburukkan
penyakit.
Perubahan pada sistem saraf adrenergik mengakibatkan
peningkatan signifikan dari jumlah dopamin yang bersirkulasi dan, khususnya,
norepinefrin. Dengan meningkatnya tonus simpatik dan menurunnya aktivitas
parasimpatik, sebuah peningkatan kinerja jantung (reseptor beta-adrenergik) dan
tonus periferal (reseptor alfa-adrenergik) diupayakan terjadi.
Sayangnya, terpaparnya kadar katekolamin yang tinggi
dalam jangka panjang mengarah pada down-regulation
reseptor di miokardium dan penumpulan respons. Respons terhadap latihan dalam
referensi terhadap katekolamin yang beredar juga mengalami penumpulan. Secara
teoritis, peningkatan kadar katekolamin yang diobservasi pada kardiomiopati
yang diakibatkan kompensasi itu sendiri dapat menjadi kardiotoksik dan mengarah
pada disfungsi lebih lanjut. Sebagai
tambahan, stimulasi reseptor alfa-adrenergik, yang mengarah ke peningkatan
tonus vaskular periferal, meningkatkan beban kerja miokardial, yang dapat
semakin menurunkan cardiac output. Kadar norepinefrin yang bersirkulasi
berhubungan berbanding terbalik dengan prognosis yang baik.
Aktivasi RAAS merupakan aspek kritis dari perubahan
neurohormonal pada orang dengan CHF. Angiotensin II mempotensiasi efek
norepinefrin dengan meningkatkan resistansi sistemik vaskular. Ia juga
meningkatkan sekresi aldosterone, yang memfasilitasi retensi air dan sodium dan
dapat berkontribusi terhadap fibrosis miokardial.
Pelepasan arginine vasopressin dari hipotalamus dikendalikan
baik oleh rangsangan osmotik (hiponatremi) maupun nonosmotik (diuresis,
hipotensi, angiotensin II). Arginine vasopressin dapat mempotensiasi konstriksi
vaskular periferal melalui mekanisme tersebut. Efeknya pada ginjal adalah
mengurangi klirens air bebas.
Kadar peptida natriuretik meningkat pada orang dengan
kardiomiopati dilatasi. Peptida
natriuretik pada tubuh manusia antara lain atrial
natriuretic peptide (ANP), brain
natriuretic peptide (BNP), dan C-type
natriuretic peptide. ANP utamanya dilepaskan oleh atrium (lebih sering oleh
atrium kanan). Peregangan atrium kanan adalah stimulus penting untuk
pelepasannya. Efek dari ANP antara lain vasodilatasi, kemungkinan terhambatnya
pertumbuhan sel, diuresis, dan inhibisi aldosterone. Walaupun BNP pada awalnya
diidentifikasikan pada jaringan otak (dapat dilihat dari penamaannya), BNP
disekresikan oleh ventrikel jantung sebagai respons terhadap overload tekanan maupun volume.
Sehingga, kadar BNP meningkat pada pasien dengan CHF. BNP menyebabkan vasodilatasi dan natriuresis.
Respons regulasi yang berlawanan terhadap aktivasi
neurohormonal melibatkan pelepasan prostaglandin dan bradikinin. Namun hal ini
tidak terlalu dapat mengimbangi secara signifikan terhadap mekanisme kompensasi
yang telah dibahas sebelumnya.
Kompensasi yang dilakukan oleh tubuh terhadap kegagalan
jantung terbukti hanya untuk jangka pendek. Kompensasi untuk penurunan cardiac output tidak dapat dipertahankan
tanpa dekompensasi lebih lanjut. Sehingga penalaran untuk modal penanganan
medis yang paling sukses untuk kardiomiopati adalah berdasarkan perubahan
respons neurohormonal tersebut.
Sitokin yang bersirkulasi sebagai mediator kerusakan
Tissue necrosis factor-alpha (TNF-alpha) terlibat dalam semua bentuk cedera kardiak. Pada
kardiomiopati, TNF-alpha telah terimplikasi dalam perburukan fungsi
ventrikular, namun mekanisme lengkap mengenai proses ini masih sepenuhnya belum
dipahami. Perburukan progresif dari
fungsi ventrikel kiri dan kematian sel (TNF-alpha mempunyai peranan dalam
apoptosis) terlibat dalam mekanisme TNF-alpha. Hal ini juga secara langsung
menekan fungsi miokardial dengan perilaku sinergis dengan interleukin lainnya.
Peningkatan kadar beberapa interleukin ditemukan pada
pasien dengan disfungsi ventrikel kiri. Interleukin (IL)–1b telah menunjukkan
menekan fungsi miokardial. Suatu teori bahwa kadar IL-2R yang meningkat pada
pasien dengan CHF kelas IV kemungkinan limfosit-T memegang peranan pada gagal
jantung tahap lanjut.
IL-6 menstimulasi produksi hepatik (hati) dari C-reactive protein, yang berperan sebagai
penanda inflamasi. IL-6 juga berhubungan dengan perkembangan hipertrofi sel
otot jantung, dan peningkatan kadar IL-6 juga ditemukan pada pasien dengan CHF.
IL-6 ditemukan berkorelasi dengan pengukuran hemodinamik seseorang dengan
disfungsi ventrikel kiri.
Manifestasi klinis dan diagnosis kardiomiopati dilatasi
Pasien dengan kardiomiopati dilatasi (KD) secara umum mempunyai gejala
klinis yang tidak jelas dan tiba-tiba didapati gejala gagal jantung kongestif.
mula-mula terdapat batuk karena kongesti paru, dyspnea pada kerja ringan,
kelemahan dan anoreksia yang memburuk secara bertahap dalam hitungan bulan
sampai tahun. Adakalanya didapati aritmia (atrium fibrilasi dan aritmia
ventrikel) yang mendahului gagal jantung. Bila keadaan bertambah berat, kulit
menjadi dingin dan pucat, volume nadi dan tekanan nadi berkurang, takikardia,
tekanan vena jugularis meningkat, hepatomegali dan edema kaki bisa didapati.
Bising pansistolik bisa didapati, karena insufisiensi katup trikuspid dan katup mitral meskipun sangat jarang. pada lima puluh persen anak dapat ditemukan demam
dalam 3 bulan sejak terdapat gejala gagal jantung, dan 10-20% memiliki gejala
neurologis (kejang, keterlambatan pertumbuhan) dan gastroinestinal muntah,
nyeri perut). gejala dapat ditemukan pada limapuluh persen saat bayi dan 25%
pada masa kurang dari 24 jam. Beberapa pasien memiliki ventrikel kiri yang
terdilatasi beberapa bulan sampai tahun sebelum adanya gejala. Adanya angina pektoris sangat
jarang terjadi, jika ada maka kemungkinan berhubungan penyakit jantung iskemik.
Sinkop karena aritmia, emboli, dan kematian mendadak dapat terjadi meskipun
sangat jarang.
Dalam menentukan diagnosis pastikan keparahan penyakit,
penyebab yang mungkin (seperti alkhohol atau penggunaan obat) dan gejala ketika
mengambil riwayat pasien yang dicurigai menderita kardiomiopati. Gejala
merupakan indikator baik akan keparahan penyakit dan beberapa antara lain
adalah : Symptoms are a good indicator of the severity of the disease and may include
the following:
- Fatigue (kelelahan)
- Dyspnea pada aktivitas berat, nafas
yang terengah-engah
- Orthopnea, paroxysmal nocturnal
dyspnea
- Edema, berat badan, atau
lingkar abdominal yang meningkat
Perlu dicatat beberapa
informasi pasien lainnya, termasuk usia, jenis kelamin, ras dan riwayat medis,
terutama antara lain :
- Hipertensi
- Angina
- Penyakit arteri koroner
- Anemia
- Disfungsi tiroid
- Kanker payudara Breast cancer
- Riwayat terdahulu akan gagal
jantung atau kerusakan miokardial
- Obat-obatan
- Riwayat sosial (merokok,
alkohol, penggunaan obat tersembunyi)
- Riwayat keluarga akan
kardiomiopati atau kematian kardiak mendadak
Pemeriksaan fisik
Pada eksaminasi fisik,
perlu dicari tanda kegagalan jantung dan volume
overload. Periksa tanda vital dengan perhatian khusus terhadap :
- Tachypnea
- Hipertensi
- Tachycardia
Temuan lain yang
berhubungan dengan kondisi penyakit ini antara lain :
- Tanda-tanda hipoksia (sianosis,
clubbing finger)
- Distensi vena jugular / Jugular venous distension (JVD)
- Edema Pulmonal (crackles dan /
atau wheezing)
- S3 gallop
- Pembesaran liver
- Edeme periferal
Derajat kompensasi
jantung (atau dekompensasi) menentukan tanda apa muncul. Berikut tanda yang
dapat ditemukan pada pemeriksaan leher :
- Distensi vena jugular (sebagai estimasi tekanan vena pusat)
- Refluks hepatojugular
- Gelombang
a
- Gelombang cv besar
(diobservasi dengan regurgitasi trikuspid)
- Goiter
Pemeriksaan Jantung
Palpasi dan perkusi untuk pengangkatan tidak normal,
perubahan titik impuls maksimal, dan kardiomegali (titik impuls maksimal
bergeser dan meluas, pengangkatan ventrikel kanan ). Impuls apeks yang normal
seharusnya sebesar sekitar ukuran uang logam dan seharusnya berada di ruang
interkostal keempat atau kelima. Impuls apeks secara normal berada sekitar 10
cm jauhnya dari linea midsternum. Pada orang dengan kardiomiopati dilatasi,
dokter mungkin dapat mempalpasi impuls apeks presistolik. Amati juga tanda
pembedahan terdahulu.
Murmur (dengan manuver yang sesuai), takikardi S2
pada basis (paradoxical splitting,
prominent P2), S3, dan S4 mungkin ditemukan.
Perlu diingat S3/S4
adalah bunyi jantung berfrekuensi rendah yang dapat didengar terbaik dengan
bell dan bahwa komponen prominen pulmonal dari S2 yang didengar pada
apex dapat disalahartikan sebagai S3 jika tidak diperhatikan
perbedaan frekuensi kedua suara tersebut. Sebuah irama ireguler (fibrilasi
atrium) mungkin dapat ditemukan. Gallops hampir selalu ada pada individu
dengan kardiomiopati dilatasi.
Pemeriksaan Penunjang
1.
laboratorium
- Laju endap darah
- creatinine kinase (penapisan muskular distropi)
- renal function test
- liver function test
- uji fungsi tiroid
- viral serologi
2.
Rontgen thorax
- Pembesaran jantung masif
- Edema interstitial pulmoner
- Khas pada roentgen siluet jantung membesar, kadang masif dan jantung berbentuk “botol air” efusi perikardium.
3.
ECG
- Hipertropi ventrikel kiri dengan perubahan gelombang ST-T djumpai pada 50% penderita bayi.
- Khas, gelombang T rata atau inversi dengan ST depresi.
- Sumbu QRS inferior pada 85% penderita.
- Right bundle branch block (RBBB) or LBBB
- Perubahan gelombang P yang mengindikasikan abnormalitas atrium kiri, first-degree AV block
- Abnormalitas konduksi atrioventrikular (sinus takikardi, atrial fibrilasi, PVC, kontraksi atrium prematur, ventrikel takikardi, ventrikel aritmia, supraventrikel disritmia)
EKG sering menunjukkan sinus takikardi
atau fibrilasi atrium, aritmia ventrikel, pembesaran atrium kiri dan terkadangg
defek konduksi intraventrikular dan voltase rendah Ketika left bundle-branch block (LBBB) disertai right axis deviation (RAD), kombinasi jarang ini dianggap merupakan
dugaan kuat adanya kardiomiopati dilatasi atau kongestif. EKG menunjukkan
dilatasi ventrikel kiri dengan dinding normal dan fraksi ejeksi yang berkurang.
Kateterisasi jantung dan angiografi koroner dilakukan untuk menyingkirkan
dugaan penyakit jantung iskemik.
4.
Echocardiogram, menunjukkan pembesaran ruang jantung pada 50% penderita dan
25% penderita memiliki EF yang rendah (disfungsi sistolik) dengan global
akinesia. Kriteria diagnostik adalah bila fraksi ejeksi <0.45, fractional
shortening <25%, dan volume akhir diastolik ventrikel kiri >112%.
Bentuk berbeda dari echocardiography
/ ekokardiografi menawarkan informasi yang berbeda pula. Ekokardiografi dua
dimensi dapat memberikan assessment terhadap fungsi keseluruhan. M-mode membantu
dalam pengukuran besarnya bilik ( dimensi end-diastolic ventrikel kiri biasanya
lebih besar dari 65 mm pada pasien dengan kardiomiopati dilatasi) dan ketebalan
dinding. Hipertrofi didefiniskan sebagai dinding posterior atau dinding septal
tebalnya lebih dari 11 mm, walaupun panduan ini tidak mutlak dan harus dilihat
dengan kaitannya dengan ukuran kavitas.
Ekokardiografi doppler
memfasilitasi pengukuran dan assessment dari aliran dan patologi valvular. Ia
juga dapat mengukur dinamika diastolik dan sistolik.
Dokter yang menangani seharusnya
mencari rasio pembalikan gelombang E ke gelombang A (E/A) ketika mengevaluasi
pengisian ventrikel kiri dan aliran vena pulmonal dengan ekokardiografi doppler
pada saat pengisian atrium kiri. Hal ini
menandakan penurunan compliance , dan
seharusnya dilihat dalam konteks apakah miokardium mengalami dilatasi,
hipertrofi, atau keduanya. Contohnya, sebuah proses restriktif akan menunjukkan
pembalikan E/A dan pembesaran dimensi kavitas normal hingga sedang.
Akhir-akhir ini, interogasi
jaringan Doppler digunakan dalam banyak laboratorium ultrasound jantung, sarana
ini mengukur kecepatan pada bagian dari dinding jantung, lebih sering area
basilar annular ventrikel kiri. Seperti pada parameter kecepatan darah dari
amplitudo E dan A, pengukuran serupa dari kecepatan dinding- E' dan A' dibuat
dan dicatat. Pembalikan amplitudo E'/A' menunjukkan disfungsi diastolik.
Gerakan abnormal dinding segmental
dapat memberi dugaan etiologi iskemik untuk kardiomiopati. Walaupun
kardiomiopati iskemik dapat menjadi penyebab paling umum abnormalitas ini,
dapat juga ditemui pada kardiomiopati bentuk lain.
Ekokardiografi digunakan untuk
membantu membedakan antara kardiomiopati dilatasi dengan kardiomiopati
restriktif dan hipertrofik. Bilik yang berdilatasi dan dinding tipis adalah
merupakan ciri yang menonjol dari kardiomiopati dilatasi.
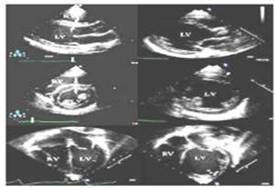 |
| Gambar Echocardiogram KD. Jantung normal di sebelah kiri dan KD di sebelah kanan. Dapat terlihat meningkatnya ruang ventrikel kiri dengan dinding yang tipis. |
5.
Doppler, dapat memeriksa dinamika ejeksi ventrikel kiri dan mempunyai
gambaran khas penurunan kecepatan dan percepatan puncak pada saat istirahat
maupun latihan fisik.
6.
Kateterisasi jantung: peningkatan tekanan akhir diastolik ventrikel kiri
atau kanan, curah jantung secara umum normal atau menurun tetapi tidak
signifikan pada saat aktifitas fisik. Angiography memperlihatkan hipokinetik
ventrikel kiri difus yang terdilatasi, seringkali dengan adanya mitral
regurgitasi.
7.
MRI (Magnetic
Resonance Imaging) dengan gadolinium–diethylene-triamine
pentaacetic acid (DTPA) telah digunakan untuk mengevaluasi tingkatan
fibrosis dinding tengah, yang dapat berkorelasi dengan risiko aritmia dan
kegagalan untuk merespons perawatan. Investigasi lebih lanjut sedang
berlangsung dalam peranan fibrosis dinding tengah dengan subendokardial
sparring dalam patogenesis aritmia. Di masa depan, MRI dengan gadolinium dapat
digunakan untuk membuat klasifikasi tingkatan risiko pasien dengan
kardiomiopati dilatasi, juga dalam kriteria untuk penempatan automatic implantable cardioverter-defibrillator.
Pada studi dengan 483 pasien dengan
kardiomiopati dilatasi noniskemik, volume atrium kiri yang diindex terhadap
area permukaan tubuh (LAVi) melalui assessment MRI kardiovaskular secara
independen memprediksi harapan hidup bebas transplant dan hasil kegagalan
jantung. Pasien dengan LAVi diatas cut-off value optimal 72 mL/m2
memiliki risiko tiga kali lipat akan kematian atau tranplantasi, terlebih lagi,
LAVi menyediakan nilai prognostik tambahan untuk memprediksi harapan hidup
bebas-transplan.
8.
Biopsi endomiokardial tidak diperlukan pada KD idiopatik atau familial,
namun dapat berguna untuk mencari penyebab yang dapat diobati (contohnya
sarcoidosis, hemochromatosis) dan diagnosa definitif (contohnya amyloidosis)
dari KD, namun biopsi secara umum mempunyai cakupan diagnostik yang rendah,
resiko perforasi dan kematian sehingga membatasi penggunaannya.
Sebagai tambahan, uji toksikologi urin digunakan untuk
mendeteksi obat yang diasosiasikan dengan risiko kardiomiopati dilatasi,
termasuk cocaine dan methamphetamine.
Risiko dan biaya kateterisasi kardiak seharusnya
dipertimbangkan sebelum melakukan kateterisasi jantung sisi kanan maupun kiri.
Hanya sedikit informasi prognostik tambahan yang dapat diperoleh kateterisasi
kardiak yang tidak dapat diperoleh dari ekokardiografi. Harus dipertimbangkan
apakah hasil pemeriksaan akan mempengaruhi perawatan pasien (misalnya pasien
dengan etiologi iskemik).
Penggunaan kateterisasi kardiak pada seseorang dengan
kardiomiopati dilatasi sangat terbatas dan seharusnya dilaksanakan hanya jika
ada dugaan kuat akan adanya suatu etiologi iskemik (misalnya gelombang Q dengan
disfungsi sistolik, angina, temuan stres test gambaran positif).
Biopsi endomiokardial memiliki manfaat yang terbatas
dalam mengevaluasi kardiomiopati dilatasi. Namun dapat membantu dalam diagnosis
miokarditis, gangguan kelainan jaringan ikat, dan amiloidosis.
Pemeriksaan lain seperti panel metabolik pada hitung
darah lengkap, cardiac biomarker,
B-Type Natriuretic Peptide dapat ikut membantu dalam diagnosis kardiomiopati
dilatasi.
Penatalaksanaan Kardiomiopati Dilatasi
Perbaikan secara spontan atau stabilisasi dapat muncul pada sekitar
seperempat pasien dengan KD. Kematian disebabkan gagal jantung, takiaritmia
ventrikel atau bradyaritmia ventrikel. Pemakaian antikoagulan harus
dipertimbangkan jika terdapat kemungkinan emboli sistemik. Standar terapi untuk
gagal jantung adalah restriksi natrium, ACE inhibitor, diuretik, dan digitalis
menghasilkan perbaikan gejala. Pada KD sekunder yang disebabkan karena
hipertensi atau penyakit katup, penurunan afterload paling baik dengan
menambahkan hydralazine atau nitrat terhadap standar regimen terapi gagal
jantung kongestif. Berbagai penelitian menunjukkan bahwa kombinasi dari
angiotensin II receptor antagonis dengan ACE inhibitor lebih efektif
dibandingkan pemakaian monoterapi.
Pada pasien dengan gagal jantung kongestif fungsional kelas IV dan Left
Ventrikel Ejection Fraction <35%, penambahan 25 mg spironolakton
terhadap standar regimen gagal jantung kongestif telah menurunkan tingkat
mortalitas sebesar 30%. Beberapa pasien dengan KD yang pada saat biopsi
menunjukkan adanya inflamasi miokardium harus diterapi dengan obat-obatan imunosupresif.
Penggunaan alkohol harus dihindari karena bersifat toksik bagi jantung,
sebagaimana juga penggunaan calcium chanel bloker dan NSAID. obat antiaritmia
sebaiknya dihindari untuk menghindari proaritmia, kecuali dibutuhkan untuk
mengatasi pada aritmia yang serius.
Pada satu dari tiga pasien dengan keterlambatan konduksi intraventrikuler
(seperti LBBB atau RBBB), pemasangan pacu jantung biventrikuler (resynchronization
therapy) akan memperbaiki gejala, menurunkan waktu rawat inap dan
menurunkan mortalitas. Pemasangan implant cardioverter-defibrillator sangat
berguna pada pasien dengan aritmia ventrikuler. Transplantasi jantung harus
dipertimbangkan pada pasien yang refrakter terhadap medikamentosa atau pasien
dengan KD idiopatik.
Pengobatan kardiomiopati dilatasi
pada dasarnya sama dengan pengobatan gagal jantung kronis (CHF). CHF adalah
sindrom klinis yang kompleks yang sudah banyak metode pengobatan telah
dilakukan. Penelitian untuk memahami perubahan biokimia yang terjadi pada orang
yang menderita kardiomiopati telah
menyebabkan pengembangan berbagai pengobatan yang dirancang untuk mempengaruhi
perubahan tersebut. Beberapa terapi intervensi mengobati gejala, sedangkan beberapa
yang lain mengobati faktor yang mempengaruhi kelangsungan hidup.
Jenis obat yang digunakan adalah sebagai berikut:
- Angiotensin-converting Enzyme (ACE)
- Angiotensin II receptor blocker (ARB)
- Beta-blocker
- Antagonis aldosteron
- Glikosida jantung
- Diuretik
- Vasodilator
- Antiaritmia
- Peptida natriuretik tipe B
- Agen inotropik
Antikoagulan dapat digunakan pada pasien tertentu.
Berbagai pilihan
pembedahan yang tersedia untuk pasien penyakit ini yang sulit disembuhkan melalui
terapi medis obat biasa, antara lain:
- Alat bantu ventrikel kiri
- Terapi resinkronisasi jantung (biventricular pacing)
- Automatic implantable cardioverter-defibrillators
- Pembedahan restorasi ventrikel
- Transplantasi jantung
Dalam kasus gagal jantung akut, layanan medis darurat (EMS) petugas dapat memulai pengobatan dengan oksigen, nitrat, dan furosemide selama perjalanan ke rumah sakit. Monitoring jantung, pulse oximetry terus menerus, dan elektrokardiografi (EKG) juga dapat dilakukan oleh unit-unit dengan sertifikasi Advance Life Support (ALS). Dukungan ventilasi lebih lanjut atau bahkan intubasi dapat diindikasikan jika pasien dalam kondisi yang sangat memburuk.
Pengobatan kardiomiopati dilatasi pada dasarnya sama dengan pengobatan gagal jantung kronis (CHF) dan edema paru; Namun, mendapatkan riwayat menyeluruh dari pasien dengan kardiomiopati dilatasi dapat lebih bantu menentukan etiologi. Ketika pengobatan dimulai, berikan oksigen, lakukan pulse oximetry dan pemantauan jantung secara terus menerus dan berkala, pastikan memperoleh akses intravena.
Kunci utama penatalaksanaan terapi
medis adalah pengurangan preload dan afterload, diuresis, dan dukungan saluran
napas. Pada pasien dengan edema paru refrakter parah, percobaan akan pemberian tekanan
positif menerus atau continous positive
airway pressure (CPAP) dan bimodal positive airway pressure (BiPAP)
dan menghindari perlunya intubasi.
Pengendalian
tekanan darah
Pengendalian yang tepat dari tekanan
darah cukup penting untuk terapi yang efektif pada orang dengan gagal jantung. Tekanan
darah sistolik harus kurang dari 120 mm Hg (sebaiknya <110 mm Hg).
Pasien yang sedang menjalani pengobatan
sebelumnya tidak boleh dianggap hipotensi hanya berdasarkan pengukuran tekanan
darah; sebaliknya, penentuan ini harus dibuat berdasarkan terutama pada gejala
dan efektivitas perfusi organ.
ACE Inhibitor dan ARB
Penggunaan penghambat ACE (bila
tidak kontraindikasi) adalah standar kriteria saat ini dalam pengobatan
disfungsi ventrikel kiri. ACE inhibitor telah terbukti menurunkan tingkat
kematian pada pasien simtomatik dan asimtomatik dengan disfungsi ventrikel kiri
dan mengurangi pasien yang diharuskan berobat kembali (readmissions) yang
disebabkan oleh gagal jantung. Manfaat lebih besar dapat diperoleh pada pasien
dengan gagal jantung berat.
Dosis yang diperlukan untuk manfaat
maksimal masih bisa diperdebatkan. Satu studi yang menyelidiki dosis rendah dan
tinggi lisinopril tidak menemukan perbedaan yang signifikan dalam angka
kematian, namun menemukan perbedaan apabila menggabungkan data akhir opname
kembali dan angka kematian dengan hasil yang lebih baik pada dosis yang tinggi.
Sebuah studi yang dilakukan oleh van
Veldhuisen et al meneliti penghambatan ACE dengan dosis tinggi dan rendah
menggunakan imidapril dan menunjukkan peningkatan kapasitas fisik dan penurunan tingkat penanda neurohormonal
CHF (atrium dan B-type natriuretic peptide). Pihak yang bertanggungjawab
terhadap hal ini telah secara umum menerima
bahwa memaksimalkan terapi inhibitor ACE adalah penting dan harus
dilakukan sesuai dan tepat dengan terapi
lain yang diperlukan.
Kelompok The Cooperative
North Scandinavian Enalapril Survival Study (CONSENSUS)
pada tahun 1987 menunjukkan bahwa penambahan enalapril untuk pengobatan
konvensional CHF menghasilkan pengurangan 31% dalam tingkat kematian pada 1
tahun. Sebuah studi serupa yang dilakukan oleh peneliti Studies of
Left Ventricular Dysfunction ( SOLVD) pada tahun 1991
mengungkapkan pengurangan risiko 16%. Losartan, sebuah ARB, juga telah efektif
dalam mengurangi angka kematian.
Percobaan ACE
inhibitor lainnya yang telah dilakukan meliputi:
- Vasodilator Heart Failure Trial II (VHeFT II) (enalapril vs hydralazine ditambah isosorbid dinitrat) - Peningkatan survival yang lebih baik dengan pengobatan gabungan dengan hydralazine dan isosorbid dinitrat
- Assessment of Treatment with Lisinopril and Survival (ATLAS) pada gagal jantung; lisinopril [dosis rendah dan tinggi] - perubahan tidak signifikan terhadap pengurangan angka kematian dengan lisinopril dosis tinggi dan penurunan yang signifikan dalam rawat inap
- Survival and Ventricular Enlargement (SAVE) (kaptopril vs plasebo) - Penurunan angka kematian, perkembangan penyakit, dan iskemia miokard yang berulang.
Beta-Blockers
Meskipun sebelumnya diyakini sebagai kontraindikasi pada pasien dengan disfungsi ventrikel kiri, golongan obat ini kini telah pindah ke garis depan pengobatan gagal jantung. Beberapa percobaan telah menunjukkan bahwa beta-blocker aman dan efektif dalam pengobatan dengan orang setiap kelas gagal jantung dan menambahkan beta-blocker untuk manajemen rawat jalan dari CHF menghasilkan pengurangan besar dalam tingkat kematian.
Carvedilol, bisoprolol, metoprolol
dan CR / XL adalah satu-satunya agen saat ini disetujui oleh US Food and Drug
Administration (FDA) untuk digunakan pada pasien dengan gagal jantung. Studi
perbandingan (Carvedilol or Metoprolol European Trial [COMET],
carvedilol vs metoprolol) menunjukkan bahwa carvedilol (beta-1, alpha, dan
beta-2 receptor blocker), lebih meningkatkan kelangsungan hidup dan rawat inap
kardiovaskular jika dibandingkan beta-1 selektif tartrat beta-blocker
metoprolol.
Pada tahun 1993, studi Metoprolol in Dilated Cardiomyopathy
(MDC) melaporkan penurunan 34% akan titik akhir primer (yaitu, kebutuhan untuk
transplantasi jantung, kematian) pada pasien gagal jantung yang dirawat dengan
metoprolol selain terapi konvensional. Pada tahun 1996 , Studi Carvedilol menunjukkan penurunan 65% angka kematian pada
pasien dengan gagal jantung diobati dengan carvedilol.
The
international Metoprolol CR/XL Randomized Intervention Trial in CHF (MERIT-HF),
studi terbesar yang pernah dilakukan dengan menggunakan beta-blocker pada gagal
jantung, ditutup sebelum waktunya menyusul analisis sementara yang
mengidentifikasi efek yang sangat positif dari metoprolol-XL pada semua
penyebab kematian. MERIT-HF adalah uji coba secara acak, double-blind yang
membandingkan efek pelepasan yang diperpanjang dari metoprolol (metoprolol-XL)
dengan efek plasebo pada kelangsungan hidup dan ukuran hasil lainnya (misalnya,
kematian mendadak, rawat inap untuk gagal jantung, kualitas hidup).
Penurunan yang signifikan secara statistik sebesar 34% akan risiko relatif untuk kematian total pada 1 tahun telah diamati; Angka kematian adalah 7,2% pada kelompok metoprolol-XL dan 11% pada kelompok plasebo. Hasil pada saat mengakhiri studi juga mengungkapkan penurunan 38% mortalitas kardiovaskular, penurunan 41% dalam kematian mendadak, dan pengurangan 49% angka kematian CHF.
Penurunan yang signifikan secara statistik sebesar 34% akan risiko relatif untuk kematian total pada 1 tahun telah diamati; Angka kematian adalah 7,2% pada kelompok metoprolol-XL dan 11% pada kelompok plasebo. Hasil pada saat mengakhiri studi juga mengungkapkan penurunan 38% mortalitas kardiovaskular, penurunan 41% dalam kematian mendadak, dan pengurangan 49% angka kematian CHF.
Uji coba beta
blocker antara lain (semua percobaan menggunakan beta-blocker dengan tambahan terapi
standar untuk gagal jantung):
- US Carvedilol Heart Failure Study Group dari tahun 1996
- Cardiac Insufficiency Bisoprolol Study II (CIBIS II) dari tahun 1999 (bisoprolol vs plasebo), kelas NYHA III-IV: pengurangan angka kematian dan rawat inap tingkat
- Carvedilol Prospective Randomized Cumulative Survival (Copernicus) dari tahun 2000 (carvedilol vs plasebo): dihentikan karena penurunan yang signifikan dalam angka kematian
Angiotensin receptor blocker (ARB)
Data telah menunjukkan bahwa ARB adalah seefektif ACE inhibitor dalam pengobatan gagal jantung. Efek samping kedua obat ini mirip dalam hal kaitan dengan insufisiensi ginjal atau hiperkalemia, tetapi mereka tidak menyebabkan potensiasi dari bradikinin dan karena itu tidak menyebabkan batuk.
Percobaan dengan ARB yang telah
dilakukan meliputi:
- Evaluation of Losartan in the Elderly (ELITE) / evaluasi Losartan pada lanjut usia (losartan vs captopril) : Losartan dikaitkan dengan kematian yang lebih rendah dan lebih dapat ditoleransi
- Evaluation of Losartan in the Elderly II (ELITE II): losartan tidak lebih baik daripada captopril pada pasien usia lanjut dengan disfungsi ventrikel kiri tetapi lebih dapat ditoleransi
- Valsartan Heart Failure Trial (VALHeFT; valsartan vs plasebo) tingkat mortalitas dan morbiditas gabungan dari gagal jantung menurun 13,3% pada pasien yang menerima valsartan dengan tambahan terapi standar
Aldosteron
antagonis
Spironolactone
/ Spironolakton bertindak sebagai blocker reseptor aldosteron dan, dengan
penggunaan bersama inhibitor ACE, membantu memutus siklus retensi natrium dan
kelebihan cairan melalui axis renin-aldosteron. Dalam Randomized Aldactone Evaluation Study (RALES) /
studi acak Evaluasi aldactone (spironolactone vs plasebo), penambahan 25 mg
spironolactone setiap hari untuk rejimen pengobatan standar untuk CHF
menghasilkan pengurangan 35% rawat inap rumah sakit, perbaikan yang signifikan penggolongan
pasien di kelas fungsional New York Heart Association (NYHA), dan pengurangan
30% dalam risiko kematian.
Dalam
Eplerenone Post-Acute Myocardial
Infarction Heart Failure Efficacy and Survival Study (EPHESUS) /
Studi Efficacy dan angka kelangsungan hidup dari pemberian Eplerenone
pada gagal jantung pasca infark miokard akut (eplerenone vs plasebo),
eplerenone ditambah dengan terapi
standar menghasilkan pengurangan 15% dalam semua penyebab kematian dan
penurunan 17% mortalitas kardiovaskular; lintas data gabungan antara kematian kardiovaskular dan rawat inap
kardiovaskular berkurang 13%. EFESUS dilakukan pada pasien dengan fraksi ejeksi
kurang dari 40% pasca infark miokard baik
dengan gejala klinis gagal jantung dekompensasi ataupun diabetes.
Percobaan
penekanan pada gagal jantung mencatat penurunan 30% angka kematian dan rawat
inap karena gagal jantung ketika eplerenone digunakan sebagai tambahan terapi
standar pada pasien dengan gagal jantung kelas II yang memiliki fraksi ejeksi ventrikel kiri
(LVEF) kurang dari 35%. Namun, tercatat adanya peningkatan risiko hiperkalemia.
Glikosida jantung
Foxglove
dan turunannya adalah salah satu pengobatan tertua untuk gagal jantung, tetapi
mereka masih memiliki tempat dalam pengobatan meskipun adanya kemajuan dalam kategori
obat lainnya. Walaupun ada sedikit kontroversi dalam manfaat digoxin bagi
pasien dengan disfungsi ventrikel kiri simtomatik bersamaan fibrilasi atrium, perdebatan
terus berlanjut dengan perannya pada
pasien dengan irama sinus normal.
Sebuah
uji coba meta-analisis dari 7 kelompok double-blind placebo yang terkontrol
yang dilakukan oleh Jaeschke et al mengungkapkan bahwa 1 dari 9 pasien
dengan CHF menunjukkan manfaat klinis yang signifikan dari pengobatan dengan
digoxin, tetapi tidak ada penurunan angka kematian. Percobaan The
Digitalis Investigation Grup menunjukkan bahwa digoxin menurunkan rawat
inap karena gagal jantung tapi tidak berpengaruh pada kelangsungan hidup jangka
panjang.
Diuretik
Diuretik loop adalah pengobatan tambahan berarti yang diperlukan dalam terapi medis untuk gagal jantung bila terdapat gejala yang disebabkan retensi natrium dan air. Mereka adalah andalan terapi diuretik karena mereka menghasilkan secara signifikan lebih natriuresis dibandingkan diuretik lainnya, terutama dalam keadaan glomerular rate yang menurun. Mereka memberikan perbaikan terhadap gejala tanpa memperpanjang hidup penyakit atau perubahan perjalanan penyakit lainnya.
Meskipun
adanya indikasi yang jelas dari loop diuretik yang berguna untuk pengurangan volume
overload, terdapat kontroversi mengenai
penggunaannya dalam kegagalan akut dekompensata. Untuk pasien dengan gagal
jantung akut dekompensasi, pemberian terapi diuretik dengan bolus atau infus
kontinu dengan dosis tinggi atau dosis rendah mengakibatkan tidak adanya
perbedaan yang signifikan dalam gejala atau fungsi ginjal yang dilakukan dalam
sebuah studi tunggal burukuran sedang.
Diuretik
loop memiliki kecenderungan untuk menyebabkan hipokalemia dan hipomagnesemia.
Oleh karena itu, diperlukan pengawasan kadar elektrolit dan penggantian yang
tepat dan sesuai.
Antiaritmia
Antiaritmia berguna pada pasien dengan takikardia supraventricular dan takikardi ventrikel nonsustained. Tidak semua antiaritmia dianggap aman pada pasien dengan penyakit jantung struktural. The Cardiac Arrhythmia Suppression Trial (CAST) / Percobaan Supresi aritmia jantung 1 dan 2 menyatakan agen kelas IC sebagai penyebab peningkatan mortalitas pada populasi ini.
Demikian
pula, percobaan the Survival
With Oral d-Sotalol (SWORD) melaporkan peningkatan
mortalitas total dan jantung pada pasien setelah infark miokard dengan fraksi
ejeksi ventrikel kiri berkurang ketika diobati dengan d-sotalol per oral. Antiaritmia
Kelas III amiodarone dan dofetilide lebih dipilih pada pasien seperti ini ini
untuk pengobatan disritmia supraventricular dan ventrikel.
Vasodilator
Pada tahun 1986, penelitian di the US Veterans Administration Cooperative menunjukkan 36% pengurangan risiko kematian pada pasien yang diobati dengan reducer preload dan afterload (misalnya isosorbid dinitrat, hydralazine) dengan tambahan obat gagal jantung konvensional. Nitrogliserin sublingual spray, nitro paste, dan nitrogliserin intravena juga telah dianjurkan dalam pengobatan edema paru sekunder dari CHF.
Kombinasi
isosorbid dinitrat dengan hydralazine telah diindikasikan untuk gagal jantung
pada pasien kulit hitam, sebagian karena didasarkan pada hasil percobaan the African American Heart Failure Trial.
Dua percobaan sebelumnya pada pasien dengan gagal jantung berat tidak menemukan
manfaat dalam populasi umum tetapi menunjukkan manfaat pada pasien kulit hitam.
Dibandingkan dengan plasebo, pasien berkulit hitam menunjukkan penurunan 43%
dalam tingkat kematian, penurunan 39% dalam tingkat rawat inap, dan penurunan
gejala dari gagal jantung.
Terapi
nitrat intravena menhasilkan perbaikan akut pada dyspnea di 2 percobaan random.
Mirip dengan itu, morfin bertindak sebagai venodilator, dan itu menekan gejala
sesak napas; Namun, belum ada penelitian menyeluruh dari morfinyang telah dilakukan pada gagal jantung
dekompensasi akut.
B-Type Natriuretic Peptide
Natriuretic
peptide tipe B (BNP; Nesiritide [Natrecor]) adalah obat golongan baru dalam
pengobatan gagal jantung. Hal ini dihasilkan melalui teknologi DNA rekombinan
dan memiliki urutan asam amino yang sama alami dengan BNP manusia.
Peptida
natriuretik telah menunjukkan efektivitas dalam mengoreksi kelainan hemodinamik
pada pasien dengan gagal jantung akut dekompensasi melalui efek vasodilatasi
dan diuretik. Data menunjukkan bahwa blokade gabungan dari ACE dan
endopeptidase netral juga memiliki manfaat hemodinamik dan klinis.
Pada
percobaan Vasodilation in the Management of
Acute Congestive Heart Failure (VMAC) / Vasodilatasi
dalam Pengelolaan gagal kongestif akut (nesiritide vs nitrogliserin vs plasebo
ditambah perawatan standar), BNP manusia memperbaiki hemodinamik dan
simtomatologi lebih efektif dan dengan efek samping yang lebih sedikit dibandingkan
nitrogliserin intravena selama 24 jam pada pasien dengan dekompensasi akut CHF.
Dalam percobaan the Prospective Randomized Evaluation of Cardiac
Ectopy with Dobutamine or Natrecor Therapy (PRECEDENT),
nesiritide tidak terkait dengan denyut jantung meningkat atau ektopi ventrikel yang
terjadi dengan terapi dobutamin.
Agen
inotropik
Penggunaan
jangka panjang dari inhibitor milrinone phosphodiesterase memiliki efek merusak
pada kelangsungan hidup pasien dengan gagal jantung. Perbaikan gejala CHF terjadi
sebagai trade-off (harga yang harus dibayar) untuk peningkatan angka kematian.
Agen inotropik dikhususkan untuk pasien yang membutuhkan pengobatan pengarahan
hemodinamik selama dekompensasi akut, bagi mereka yang refrakter terhadap
terapi standar maksimal, sebagai paliatif untuk kegagalan stadium akhir jantung,
atau sebagai jembatan untuk transplantasi untuk calon yang tepat.
Percobaan inotrope meliputi:
- Prospective Randomized Milrinone Survival Evaluation (PROMISE) / Evaluasi kelangsungan hidup prospektif Milrinone secara acak (milrinone vs plasebo) NYHA kelas III-IV: tingkat mortalitas dan morbiditas meningkat dengan terapi jangka panjang
- Xamoterol pada studi Gagal Jantung parah (xamoterol vs plasebo), NYHA kelas III-IV: percobaan dihentikan karena tingkat kematian dalam kelompok xamoterol
- Outcomes of a Prospective Trial of Intravenous Milrinone for Exacerbations of Chronic Heart Failure (OPTIME-CHF) / Hasil dari percobaan prospektif Milrinone pada eksaserbasi gagal jantung kronik (milrinone atau dobutamin vs plasebo): pemberian rutin inotrope untuk pasien rawat inap dengan dekompensasi yang biasanya tidak membutuhkan itu menunjukkan tidak ada dampak pada lamanya rawat inap dan meningkatnya efek samping dengan milrinone
- Vesnarinone Trial (Vest) (vesnarinone vs plasebo), kelas NYHA IV-III: peningkatan angka kematian
Antikoagulan
Batasi penggunaan antikoagulan untuk pasien dengan atrial fibrilasi, dengan katup buatan, atau diketahui adanya mural trombus.
Pada
tahun 1994, Baker et al mengulas kejadian tromboemboli pada pasien dengan gagal
jantung dikarenakan disfungsi sistolik ventrikel kiri dan tidak menemukan bukti
klinis untuk mendukung penggunaan antikoagulan pada pasien dengan kondisi irama
sinus.
Alat
Bantu Elektronik Ventrikel Kiri
Left ventricular
assist devices (LVADs) yang portabel telah terbukti sebagai
standar perawatan ketika sebuah persiapan untuk transplantasi diperlukan. LVADs
sedang dievaluasi sebagai implantasi permanen (yaitu, sebagai terapi tujuan)
pada pasien yang tidak merupakan kandidat yang cocok untuk transplantasi
jantung.
The
HeartMate XVE LVAD (HeartMate I; Thoratec Corp) dan HeartMate II LVAD (Thoratec
Corp) telah disetujui untuk terapi tujuan oleh US Food and Drug Administration.
Terapi Resinkronisasi Jantung (Biventricular Pacing)
Pada
biventricular pacing, generator
denyut ditanam di bawah kulit, dengan lead diposisikan di atrium kanan,
ventrikel kanan, dan sinus koroner. Generator resinkronisasi pacing juga memiliki kemampuan defibrilasi.
Manfaat solusi pacing untuk disinkroni
dikonfirmasi dalam beberapa penelitian dari pertengahan 1990-an, yang
menunjukkan perbaikan fungsional akut dan mengurangi tingkat kematian dan rawat
inap dibandingkan dengan terapi medis yang optimal.
Sebuah
penelitian di Belanda menemukan bahwa pasien gagal jantung dengan gangguan
fungsi ginjal kurang memberi tanggapan terhadap terapi resinkronisasi jantung
dan memiliki tingkat kematian lebih tinggi. Pada pasien yang memiliki respons
baik terhadap resinkronisasi, justru akan memiliki fungsi ginjal yang lebih
baik.
Indikasi untuk terapi resinkronisasi
jantung adalah sebagai berikut:
- Gagal jantung NYHA kelas III atau IV dan keterlambatan pada konduksi intraventrikular
- Gejala persisten meskipun telah diberikan terapi medis yang optimal dengan ACE inhibitor, beta-blocker, dan / atau tindakan farmakologis lain yang sesuai
Automatic implantable cardioverter-defibrillators
Automatic implantable
cardioverter-defibrillators (AICDs) dirancang untuk mendeteksi dan memperbaiki
ventrikel takikardia / fibrilasi ventrikel. Terapi yang dapat diprogram
termasuk diantaranya pacing antitachycardia untuk takikardia ventrikel dan /
atau shock defibrillatory pada saat diperlukan.
Indikasi
untuk implantasi alat ini terus berkembang, dan populasi pasien yang dapat memenuhi
syarat untuk pemasangan AICDs terus bertambah. Rekomendasi saat ini meliputi
pasien yang jelas berisiko tinggi untuk aritmia ventrikel dan kematian jantung
mendadak. Mereka dengan disfungsi ventrikel sisi kiri cukup parah merupakan
proporsi yang signifikan dari pasien jenis ini.
Percobaan
AICD (yaitu, the
Multicenter Automatic Defibrillator Implantation Trial II [MADIT
II], dan Sudden Cardiac Death in Heart
Failure Trial [SCD-HeFT]), telah memperjelas adanya
manfaat alat ini terhadap mortalitas pada pasien dengan riwayat disfungsi
ventrikel sisi kiri yang signifikan. Pedoman
yang diperbarui diterbitkan oleh American
College of Cardiology dan American
Heart Association telah mendefinisikan kriteria MADIT II untuk implantasi
AICD sebagai indikasi kelas IIa.
Pembedahan
restorasi ventrikel
Beberapa
prosedur bedah telah dirancang untuk mengembalikan geometri normal dari
ventrikel kiri. The
endoventricular circular patch-plasty (prosedur Dor)
digunakan untuk pasien dengan kardiomiopati iskemik yang memiliki diskinesia,
aneurisma, atau rigiditas dinding ventrikel kiri.
Ventriculectomy
kiri parsial (prosedur Batista) untuk kardiomiopati dilatasi idiopatik
dimaksudkan untuk meningkatkan fungsi ventrikel dengan mengurangi diameter
ventrikel kiri (hukum Laplace).
Early
high failure rates dampened enthusiasm for this technique, and its use is
currently limited largely to Japan, where the procedure has been refined and is
considered an important option for end-stage heart failure.
Tingkat
kegagalan awal yang tinggi mengurangi
antusiasme untuk teknik ini, dan penggunaannya saat ini terbatas sebagian besar
ke Jepang, di mana prosedur telah disempurnakan dan dianggap merupakan pilihan
penting untuk kegagalan jantung stadium akhir.
Transplantasi jantung
Ketika gagal jantung stadium
akhir progresif terjadi meskipun telah diberikan terapi medis maksimal, ketika
prognosis buruk, dan ketika tidak ada alternatif terapi yang layak, standar
kriteria untuk terapi berikutnya adalah transplantasi jantung. Indikasi mutlak
untuk transplantasi jantung adalah sebagai berikut:
- Syok kardiogenik refraktori
- Ketergantungan pada inotropik intravena untuk perfusi organ
- Konsumsi oksigen puncak (VO2) kurang dari 10 mL / kg / menit dengan pencapaian ambang anaerobik
- Iskemia berat tidak cocok dengan intervensi apapun
- Aritmia ventrikel simtomatik yang tidak mempan (refraktori) terhadap semua terapi
Indikasi relatif adalah sebagai berikut:
- Puncak VO2 dari 11-14 ml / kg / menit (atau <50-55% diperkirakan untuk usia dan jenis kelamin) dan ketidakmampuan untuk melakuan aktivitas sehari-hari
- Ketidakstabilan berulang CHF yang bukan dikarenakan ketidakpatuhan atau terapi medis tidak optimal
Diet
dan Aktivitas
Pentingnya edukasi kepada pasien
amat sangat penting, terutama mengenai pembatasan diet. Rekomendasi diet
termasuk pembatasan natrium dan air. Diet Amerika rata-rata mengandung 6 gram
garam per hari. Menghindari garam meja ekstra menurunkan asupan ini untuk 3 gr
/ hari. Pasien dengan CHF harus membatasi asupan garam mereka menjadi kurang
dari 2-4 gr / hari.
Pembatasan cairan hanya diperlukan dalam tahap akhir dari penyakit ini.
Pasien dengan hiperkalemia yang dikarenakan
terapi inhibitor ACE kadang membaik dengan diet rendah kalium.
Mendorong pasien untuk melakukan
olahraga secara ringan, karena penggunaan otot tubuh yang jarang adalah
penyebab yang sangat umum dari dyspnea. Rehabilitasi jantung telah terbukti
meningkatkan hasil akhir pasien.
Terapi yang sedang diteliti untuk Gagal Jantung
Generasi berikut dari obat yang
mempengaruhi sistem renin-angiotensin-aldosteron (RAAS) adalah antagonis selektif
reseptor aldosteron. Eplerenone saat ini sedang dievaluasi duntuk pengobatan
gagal jantung.
Berdasarkan temuan adanya hubungan tumor necrosis factor (TNF)-alpha dengan
orang yang mengidap kardiomiopati, obat yang ditujukan untuk memblokir
TNF-alpha telah dikembangkan. Etanercept telah menunjukkan manfaat pada
simulasi hewan dan uji klinis singkat. Namun, uji coba fase 3 dihentikan karena
kurang ditemukannya manfaat.
Endotelin-1 memiliki efek
hemodinamik yang merusak pada disfungsi ventrikel kiri. Selama 6 bulan,
bosentan telah terbukti meningkatkan kemungkinan perbaikan dan mengurangi
kemungkinan perburukan pada orang dengan golongan New York Heart Association
(NYHA) kelas IIIB-IV. Percobaan dengan agen lainnya sedang berlangsung.
.
Terapi
gen
Studi awal dengan hewan menggunakan terapi gen virus rekombinan yang
terkait adeno dengan transfer gen dari phospholamban
mencegah perburukan sistolik ventrikel kiri dan fungsi diastolik pada hewan yang
secara genetik memiliki predisposisi.
Penggunaan faktor pertumbuhan
endotel vaskular (vascular
endothelial growth factor ) dapat memberikan manfaat
menguntungkan pada orang dengan kardiomiopati iskemik. Bentuk terapi gen ini telah
menunjukkan manfaat mengurangi revaskularisasi dan memperbaiki angina dan
kualitas hidup. Banyak bentuk pengantaran gen sedang diselidiki. Faktor
pertumbuhan fibroblast (Fibroblast
growth factor ) juga telah diteliti di ranah
penyakit jantung iskemik, dengan hasil yang beragam.
Transplantasi
myoblast
Prosedur ini meliputi injeksi
mioblast tulang sebagai autograft ke miokardium yang rusak (bekas luka) pada
saat dilakukan operasi bypass. Dalam penyelidikan awal, terapi ini telah secara
konsisten menghasilkan peningkatan kontraksi dan kelangsungan hidup miokardium.
Penelitian lebih lanjut diperlukan untuk lebih memperkokoh peranan transplantasi
myoblast dalam terapi gagal jantung. Studi tambahan juga sedang dilakukan
dengan sel progenitor lainnya.
Stem cell (sel induk)
Stem cell embrionik manusia telah
dibedakan secara ex-vivo untuk memisahkan sel induk otot jantung. Ketika
ditransplantasikan pada tikus yang memiliki ligasi pada arteri koroner
descending sinistra, sel induk ini menunjukkan pengurangan efek merugikan
remodelling yang biasanya terjadi pada
infark yang luas.
Sel induk autologous telah diberikan
baik secara intramiokardial dan intravena untuk pengobatan gagal jantung
kongestif, dengan hasil yang bervariasi. Banyak data awal dari percobaan ini
tampaknya menunjukkan bahwa mekanisme pengiriman ke miokardium dan penggunaan
sitokin concomitant sama-sama membutuhkan penyelidikan lebih lanjut.
Prognosis kardiomiopati
dilatasi
Menurut pengamatan, faktor-faktor yang menjelekkan prognosis adalah
kongesti vaskular paru pada roentgen, indeks jantung kurang dari 3 L/menit/m2,
dan sumbu QRS kearah kanan dan superior pada EKG. Faktor-faktor yang tidak
meramalkan hasil yang jelek adalah ditemukan sejak neonatus dan adanya gagal
jantung kongestif, aritmia, atau hipertrofi ventrikel kiri. Pengamatan ini
membuat kesan klinik bahwa sepertiga meninggal, sepertiga hidup dengan cedera
permanen, dan sepertiga sembuh menjadi benar-benar normal. Angka mortalitas
sekitar 30%. Tanda yang jelek dari prognosis adalah regurgitasi mitral, sedang
gejala virus dalam 3 bulan disertai ketahanan hidup yang lebih baik.
Faktor-faktor yang tidak mempunyai arti prognostik adalah rasio jantung
thoraks, tanda EKG hipertropi ventrikel kiri, aritmia ventrikular, dan kelainan
segmen S-T, serta gelombang T, dan penurunan fungsi pada echocardiogram.
Daftar Pustaka/Referensi
- Wynne J, Braunwald E. Cardiomyopathy and myocarditis. Dalam : Kasper DL et al. Harrison’s Principles of Internal Medicine 16th Edition. The McGraw-Hill Companies, Inc. United States of America. 2005.
- Taylor RB. 2005. Taylor’s cardiovascular diseases: a handbook. Springer Science, Inc. United States of America.
- Ferri FF. 2007. Practical Guide to the Care of the Medical Patient 7th ed. Mosby, An Imprint of Elsevier. Philadelphia.
- Sofro ASM. 2006. Aspek Genetik Kardiomiopati dalam simposium Apoptosis Charming to Death. Hotel borobudur, Jakarta.
- Siregar AA. 2005. Kardiomiopati Primer pada Anak. Bagian Ilmu Kesehatan Anak Fakultas Kedokteran Universitas Sumatera Utara. (online), (http://library.usu.ac.id/download/fk/anak-abdullah.pdf, diakses 8 agustus 2015).
- Gunawan CA. 2004. Kardiomiopati Hipertrofik. Cermin Dunia Kedokteran. No. 143 hal 19.
- Wahab AS. 2003. Penyakit Jantung Anak edisi 3. EGC: Jakarta
- Mason JW, O'Connell JB, Herskowitz A, Rose NR, McManus BM, Billingham ME, et al. A clinical trial of immunosuppressive therapy for myocarditis. The Myocarditis Treatment Trial Investigators. N Engl J Med. 1995 Aug 3.
- van Spaendonck-Zwarts KY, van Tintelen JP, van Veldhuisen DJ, van der Werf R, Jongbloed JD, Paulus WJ, et al. Peripartum cardiomyopathy as a part of familial dilated cardiomyopathy. Circulation. 2010 May 25.
- Busko M. Genetic test helps spot familial cardiomyopathy. Heartwire. October 22, 2013.
- Tadros R, Chami N, Beaudoin M, et al. Novel mutations in familial dilated cardiomyopathy identified by whole exome sequencing [abstract 696]. Presented at: Canadian Cardiovascular Congress (CCC) 2013;October 19, 2013; Montreal, Quebec. Can J Cardiol. October 2013.
- McKee PA, Castelli WP, McNamara PM, Kannel WB. The natural history of congestive heart failure: the Framingham study. N Engl J Med. 1971 Dec 23.
- Yamada T, Hirashiki A, Okumura T, et al. Prognostic Impact of Combined Late Gadolinium Enhancement on Cardiovascular Magnetic Resonance and Peak Oxygen Consumption in Ambulatory Patients with Nonischemic Dilated Cardiomyopathy. J Card Fail. 2014 Aug 20.
- La Vecchia L, Mezzena G, Zanolla L, Paccanaro M, Varotto L, Bonanno C, et al. Cardiac troponin I as diagnostic and prognostic marker in severe heart failure. J Heart Lung Transplant. 2000 Jul. 19
- Peacock WF, Emerman CE, Doleh M, Civic K, Butt S. Retrospective review: the incidence of non-ST segment elevation MI in emergency department patients presenting with decompensated heart failure. Congest Heart Fail. 2003 Nov-Dec.
- Wang CS, FitzGerald JM, Schulzer M, Mak E, Ayas NT. Does this dyspneic patient in the emergency department have congestive heart failure?. JAMA. 2005 Oct 19.
- Francone M. Role of cardiac magnetic resonance in the evaluation of dilated cardiomyopathy: diagnostic contribution and prognostic significance.
- Gulati A, Ismail TF, Jabbour A, Ismail NA, Morarji K, Ali A, et al. Clinical utility and prognostic value of left atrial volume assessment by cardiovascular magnetic resonance in non-ischaemic dilated cardiomyopathy. Eur J Heart Fail. 2013 Mar 8.
- Hunt SA, Abraham WT, Chin MH, Feldman AM, Francis GS, Ganiats TG, et al. 2009 Focused update incorporated into the ACC/AHA 2005 Guidelines for the Diagnosis and Management of Heart Failure in Adults A Report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines Developed in Collaboration With the International Society for Heart and Lung Transplantation. J Am Coll Cardiol. 2009 Apr 14.
- van Veldhuisen DJ, Genth-Zotz S, Brouwer J, Boomsma F, Netzer T, Man In 'T Veld AJ, et al. High- versus low-dose ACE inhibition in chronic heart failure: a double-blind, placebo-controlled study of imidapril. J Am Coll Cardiol. 1998 Dec.
- Effects of enalapril on mortality in severe congestive heart failure. Results of the Cooperative North Scandinavian Enalapril Survival Study (CONSENSUS). The CONSENSUS Trial Study Group. N Engl J Med. 1987 Jun 4. 316(23):1429-35.
- Effect of enalapril on survival in patients with reduced left ventricular ejection fractions and congestive heart failure. The SOLVD Investigators. N Engl J Med. 1991 Aug 1.
- Packer M, Poole-Wilson PA, Armstrong PW, Cleland JG, Horowitz JD, Massie BM, et al. Comparative effects of low and high doses of the angiotensin-converting enzyme inhibitor, lisinopril, on morbidity and mortality in chronic heart failure. ATLAS Study Group. Circulation. 1999 Dec 7.
- Goektepe, Serdar; Abilez, Oscar John; Kuhl, Ellen (2010). "Generic approach towards finite growth with examples of athlete's heart, cardiac dilation, and cardiac wall thickening". Mechanics and Physics of Solids.
- Goektepe, Serdar; Abilez, Oscar John; Parker, K; Kuhl, Ellen (2010). "A multiscale model for eccentric and concentric cardiac growth through sarcomerogenesis.". Theoretical Biology.
- Nikolic G, Marriott HJ (Oct 1985). "Left bundle branch block with right axis deviation: a marker of congestive cardiomyopathy". J Electrocardiol 18 (4): 395–404.
- Childers R, Lupovich S, Sochanski M, Konarzewska H. (2000). "Left bundle branch block and right axis deviation: a report of 36 cases". J Electrocardiol 33 (Suppl): 93–102.
- Herman DS, Lam L, Taylor MR, Wang L, Teekakirikul P, Christodoulou D, Conner L, DePalma SR, McDonough B, Sparks E, Teodorescu DL, Cirino AL, Banner NR, Pennell DJ, Graw S, Merlo M, Di Lenarda A, Sinagra G, Bos JM, Ackerman MJ, Mitchell RN, Murry CE, Lakdawala NK, Ho CY, Barton PJ, Cook SA, Mestroni L, Seidman JG, Seidman CE (Feb 16, 2012). "Truncations of Titin causing dilated cardiomyopathy". N Engl J Med 366 (7): p619–628.
- Pennell DJ, Sechtem UP, Higgins CB, Manning WJ, Pohost GM, Rademakers FE, van Rossum AC, Shaw LJ, Yucel EK. (Nov 2004). "Clinical indications for cardiovascular magnetic resonance (CMR): Consensus Panel report". Eur Heart J 25 (21): p1940–1965.
Kata kunci pencarian : Kardiomiopati dilatasi, Ilmu penyakit dalam, artikel, referat,
makalah, karya tulis ilmiah, tesis, SKP (Satuan Kredit Profesi), Kompetensi, pdf, word, .pdf, .doc, .docx, desertasi, skripsi, kardiologi, jurnal, refrat,
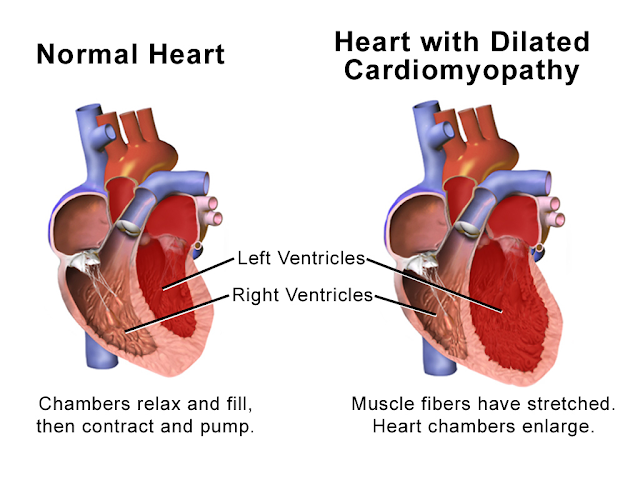






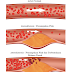

0 comments:
Posting Komentar